Rubella
Cytomegalovirus
Parvovirus B 19
Varicella
Hepatitt B-virus
Hepatitt C-virus
Hiv (rev april -23)
Genital herpes
Zikavirus
Influensa
Smitteforebyggende tiltak på fødeavdelingen
Gravide er ikke spesielt disponert for virusinfeksjoner, men forløpet av enkelte sykdommer kan være mer alvorlig.
Infeksjon kan overføres hematogent fra mor til foster via placenta eller ved direkte kontakt med en infisert fødselskanal under fødsel. Smitte i embryonalperioden er farligst for fosteret, men skader kan også forekomme ved infeksjon senere i svangerskapet og under fødsel. Virus kan medføre congenital sykdom og sekveler, eller kronisk infeksjon.
Tilgang til blodprøven tatt av gravide tidlig i svangerskapet, kan ha stor nytte ved utredning av infeksjon; hos kvinnen under svangerskapet, ved funn hos foster, eller ved spørsmål om en medfødt infeksjon. Det er derfor utarbeidet nye retningslinjer fra helsedirektoratet der det anbefales at serum tatt ved infeksjonstesting av gravide oppbevares på mikrobiologiske laboratorier i 5 år med tanke på diagnostikk;
- ved spørsmål om infeksjoner under svangerskapet,
- i forbindelse med utredning av barn ved fødsel, eller tidlige barneår for en medfødt infeksjon,
- ved utredning i senere svangerskap.
Det er anbefalt at minst 2 ml serum fra gravide i forbindelse med infeksjonstestingen på hiv, hepatitt B virus og syfilis oppbevares ved -20 °C i 5 år.
Vedrørende oppdateringer: kapittelet ble publisert våren 2020, og blir deretter oppdatert virus for virus ettersom delkapitlene tas opp på guideline-møtet. Hiv ble revidert våren 2023.
Hel PDF av det opprinnelige kapittelet er lagt i arkivet.
Rubella
Karen Sømborg Øigarden-Drammen SH (KARSOM@vestreviken.no)
Susanne Dudman (mikrobiolog) Rikshospitalet
Gry Findal-Drammen SH
Anbefalinger
-
Det anbefales at gravide uten dokumentasjon på to doser rubellavaksine eller tidligere påvist immunitet, testes for rubella immunitet ved første svangerskapskontroll (II)
-
Det anbefales at gravide som mangler immunitet skal tilbys MMR vaksinasjon i barselseng (II)
-
To doser MMR er nødvendig for fullverdig og livslang beskyttelse (II)
-
Alle gravide som utvikler eksantemsykdom under de første 16 svangerskapsukene bør testes for mulig rubellainfeksjon (II)
Søkestrategi
Pyramidesøk. UpToDate, Infpreg, WHO, fhi.no
Søkeord
Rubella, congenital infection, congenital rubella syndrome, pregnancy
Etiologi
Rubellaviruset er et RNA-virus som kan gi alvorlig fosterskade dersom en gravid kvinne smittes før svangerskapsuke 20. Mennesker er eneste reservoar for viruset, og viruset kan derfor utryddes ved vaksinasjon.
Epidemiologi
Rubella er en mild barnesykdom. Epidemier forekommer hvert 4-5 år i land som ikke vaksinerer. 95-98 % av norske kvinner i fertil alder er immune. Infeksjonen er meldepliktig i Norge, men forekommer nå sjelden etter at vaksinasjon ble innført som del av barnevaksinasjonsprogrammet i 1978.
Rubellasmitte fra mor til foster er uhyre sjeldent i Norge. Siste påviste tilfelle av medfødt rubella, var i 2002 hos et innvandrerbarn.
Smittemåte
Dråpesmitte. Smitteførende fra 7 dager før til 4 dager etter utbrudd av utslettet. Smittegraden er høyest i dagene før utslettet bryter ut og de første dagene med utslett.
Inkubasjonstid 14-21 dager.
Transmisjonsrisiko
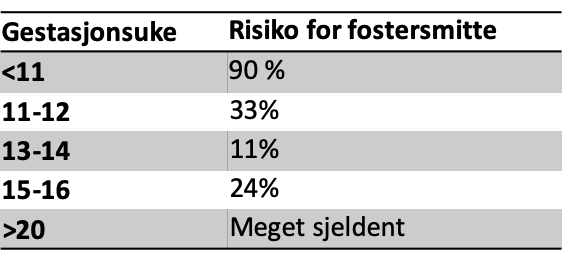
Smittes en gravid i første trimester, er risikoen for å smitte fosteret ca. 90 %. Smittes den gravide i tredjetrimester, er smitterisikoen ca. 10 %.
Risikofaktorer
Uvaksinerte innvandrerkvinner, ufullstendig vaksinerte kvinner (kun en dose) og vaksinasjonsmotstandere.
Diagnostikk
Klinisk diagnose
Asymptomatisk i 50 % av tilfellene. Symptomer er tretthet, hodepine, sår hals, hoste, lavgradig feber (<39◦C) og hovne lymfeknuter i hoderegionen. Konjunktivitt kan sees hos voksne. 20% utvikler patognomoniske «Forchheimer spots» i ganen. Det typiske makulopapulære utslettet starter oftest i ansiktet, og sprer seg til brystet og deretter videre til resten av kroppen.
Laboratoriediagnose
Grunnet ukarakteristisk klinisk bilde, er det viktig å utføre virusdiagnostikk, der kvinnen utvikler eksanthemsykdom de første 16 svangerskapsukene.
Serum og prøve til PCR tas samtidig
Maternell infeksjon
Serologi
Det er viktig å merke prøverekvisisjonen med informasjon om klinisk bilde, kvinnens bakgrunn, vaksinasjonsstatus, eksposisjon, reiseanamnese, svangerskapslengde og tidligere graviditeter. Dette for at laboratoriet lettere kan vurdere behov for ytterligere diagnostikk og andre analyser.
Akutt infeksjon:
- Undersøk om det finnes nedfrosne blodprøver fra tidlig i/eller før svangerskapet, som kan analyseres for IgG og IgM for sammenligning
-
Serokonversjon (IgG negativ -> IgG positiv) eller 4 x titerstigning for rubella-virus IgG i blodprøvepar er tegn på aktiv infeksjon
-
Påvisning av spesifikt rubellavirus IgM indikerer aktiv infeksjon eller aktuell vaksinasjon.
-
Positiv IgM alene er ikke tilstrekkelig for å sette diagnosen. Infeksjon må bekreftes av positiv PCR, IgG serokonversjon eller signifikant IgG stigning i serumprøve tatt 10-14 dager senere.
-
Rubella-virus IgG-aviditet er nyttig for tidfesting av infeksjon og utføres ved referanselaboratoriet ved Folkehelseinstituttet.
Immunitet:
Spesifikt rubellavirus IgG:
-
= >10 IU/ml, immun
-
= 5,9-IU/ml, usikker immunitet, 1 dose MMR anbefales
-
= <5 IU/ml, mottagelig, 2 doser MMR anbefales
Direkte viruspåvisning (PCR)
- Ved mistanke om aktuell infeksjon bør det, i tillegg til serologi, tas halsprøve, eventuelt munnsekret og/eller urin på transportmedium for virus
- Prøvene skal fryses før innsending (-70◦C) dersom prøven ikke når laboratoriet innen 24t
Ultralyd
Ved mistanke om rubellainfeksjon i svangerskapet, bør kvinnen henvises fostermedisinsk senter for vurdering, evt. organgjennomgang og amniocentese etter uke 15. Fostervannsanalyse med virus -PCR har høy spesifisitet. Positivt resultat angir at fosteret er smittet, men negativt svar utelukker ikke fosterinfeksjon.
Fosterdiagnostikk kan være til hjelp ved rådgivning ved infeksjon før 2.trimester.
Diagnostikk av det nyfødte barnet
Serologi
IgM positivitet tyder på fosterinfeksjon
Direkte viruspåvisning (PCR)
Fra hals/munnsekret, urin, EDTA-blod. Siden maternell IgG ikke kan skilles fra barnets egne antistoffer og ~20 % ikke har påvisbart rubella IgM de første fire uker etter fødsel, bør det også gjøres PCR i hals og urinprøve kombinert med IgM ved 1 måneds alder.
Komplikasjoner
Maternelle komplikasjoner etter rubellainfeksjon er bla. rheumatologiske symptomer som polyartritt og polyartralgi som kan sees hos opp til 60-70 % av kvinner. Isolert trombocytopeni sees også.
Sjeldne komplikasjoner er petechier og blødninger, postinfektsiøs encefalitt, myokarditt, perikarditt, hepatitt, hemolytisk anemi, hemolytisk uremisk syndrom.
Medfødt misdannelser ved infeksjon før 20. Svangerskapsuke, er fosterdød, katarakt, døvhet, hjerte- og hjerneanomali = Greggs syndrom.
Fosterinfeksjon kan også gi senskader i voksen alder slik som sent debuterende hørsel-og synsdefekter, mental retardasjon, autisme, og andre betennelsestilstander som encefalitt og diabetes
Risiko for fosterskader ved maternell infeksjon:
Profylakse
Vaksine bør tilbys kvinner som ikke er immune (spesifikt rubella IgG <10 IU/ml).
Husk at ca. 10 % av innvandrerkvinner ikke er immune.
Vaksinestatus sjekkes ved 1. graviditetskontroll. Ta blodprøve hvis manglende dokumentasjon på to doser vaksiner (vaksinasjonskort, SYSVAK, Mine vaksiner på helsenorge.no) hvis ikke det tidligere har vært påvist antistoffer >10IU/ml.
Vaksinen gir høygradig og livslang beskyttelse mot rubella infeksjon..
Ikke-immune bør tilbys vaksine postpartum ved helsestasjonen/primærhelsetjenesten for å beskytte nestesvangerskap.
Vaksinen består av levende, svekket virus. Gravide bør derfor ikke vaksineres, og ikke-gravide bør vente 28 dager før befruktning. Hvis likevel vaksinert, ikke abortindikasjon (se vaksinasjonskapitlet).
Kvinnen kan amme etter vaksinasjon
Gjentagelsesrisiko
Gjennomgått rubellainfeksjon, gir varig immunitet
Litteratur
1. Cooper LZ, Alford CA. Rubella. In Infectious Diseases of the Fetus and the Newborn Infant. Eds.:Remington JS, Klein Joet al.. 7th ed. WB Saunders, Philadelphia.2011.
2. https://www.who.int/news-room/fact-sheets/detail/rubella
3. https://www.fhi.no/nettpub/smittevernveilederen/sykdommer-a-a/rubella-rode-hunder---veileder-for-/
4. https://www.medscinet.se/infpreg/healthcareinfoMore.aspx?topic=28
5. Kimberlin DW. Rubella Virus. In: Eds. Richman, Douglas D; Whitley, Richard J; Hayden, Frederick G. Clinical virology. Fourth edition. Washington, DC : ASM Press, [2017] p.1381-95
Cytomegalovirus (CMV)
Anne Helbig Fostermedisinsk avdeling OUS (ahelbig@ous-hf.no)
Grete Birkeland Kro (mikrobiolog) OUS-Rikshospitalet
Regine Barlinn (mikrobiolog) OUS-RikshospitaletH
Gry Findal Drammen SH
Anbefalinger
-
Hygieneråd anbefales for gravide kvinner og kvinner med aktivt barneønske, uavhengig av tidligere gjennomgått infeksjon (II)
-
Screening av gravide anbefales ikke; serologi tas ved anamnestisk/klinisk mistanke om maternell infeksjon, eller ved føtale avvik passende med infeksjon (II)
-
Ved mistanke om primær CMV-infeksjon foreslås at kvinnen henvises til fostermedisinsk avdeling for vurdering (II)
-
Rutinemessig behandling med antivirale midler anbefales ikke (III)
Søkestrategi
Cochrane, ClinicalTrials.gov, PubMed, BestPractice, RCOG, SOGC, CDC, FHI.no, Pyramidesøk, (kongressbesøk, nordisk arbeidsgruppe)
Søkeord
Cytomegalovirus, pregnancy, fetus, congenital cytomegalovirus infection
Etiologi
Cytomegalovirus (CMV) er et DNA–virus som tilhører herpesfamilien. Etter første infeksjon ligger viruset latent i kroppen og kan reaktiveres.
Epidemiologi
CMV er den vanligste medfødte infeksjonen, og en viktig årsak til ikke-arvelig hørselstap og nevrologisk skade. I Norge fødes ca. 0,5 % av alle barn med CMV-infeksjon. De fleste medfødte CMV-infeksjoner skyldes ikke-primær infeksjon (reaktivering eller reinfeksjon med en annen stamme) (1–3).
Smittemåte
- Kontaktsmitte (slimhinne eller ikke-intakt hud) med kroppsvæsker (urin, spytt, cervixsekret, sæd, blod, transplantasjon)
- Transplacentær smitte
- Smitte via brystmelk
Risikofaktorer
Maternell smitterisiko
Kontakt med spytt eller urin av barn under 3 år. 1-4 % seronegative kvinner serokonverterer i svangerskapet og får en primærinfeksjon (4,5). Ca. 60 % av norske kvinner er seropositive, men kan fortsatt få en ikke-primær infeksjon (6).
Føtal smitterisiko (transmisjonsrate) (4,7,8)
- Ved maternell primærinfeksjon i første trimester ca 30 %; økende med gestasjonsalder, men risiko for sekveler avtar
- Perikonsepsjonell (3 uker før til 3 uker etter konsepsjon): usikkert, 5-30 %
- Innen 3 måneder før konsepsjon: usikkert, <5 %
- Ved ikke-primær infeksjon ca. 1 %
Neonatal smitterisiko
Smitte via vaginal fødsel og brystmelk er ikke uvanlig, men fører sjelden til alvorlig sykdom hos friske, fullbårne nyfødte.
Diagnostikk
Klinikk
Maternell infeksjon er oftest asymptomatisk; kan gi influensa- eller mononukleoseaktig bilde med bl.a. feber, hodepine, myalgi, generell glandelsvulst og leverpåvirkning.
Ved føtal infeksjon kan det ses hydrops, mikrocefali, intracerebrale avvik, encefalitt, hepatosplenomegali, kalsifikasjoner, hyperekkogen tarm, veksthemming, avvikende fostervannsmengde og fortykket placenta. Spontanabort og fosterdød forekommer. 22-40 % med infeksjon har funn ved ultralyd (9,10). Alvorlige eller multiple avvik har en ugunstig prognose. Upåfallende funn ved ultralyd kan ikke utelukke føtal smitte eller sekveler; isolerte eller mindre funn er ikke alltid forbundet med sekveler (9).
Laboratoriediagnostikk
Screening av gravide for CMV anbefales ikke (11).
Maternell infeksjon
Primærinfeksjon i svangerskapet kan noen ganger påvises med serologiske analyser. Ikke-primær CMV-infeksjon kan vanligvis ikke påvises med serologiske analyser.
Serologi
CMV IgM og IgG rekvireres ved anamnestisk mistanke om maternell infeksjon, eller ved føtale avvik passende med CMV-infeksjon. Husk å angi svangerskapslengde og problemstilling på prøverekvisisjonen.
IgM og IgG positiv:
- Tidfesting av infeksjonen kan være vanskelig. Undersøk om det finnes nedfrosne blodprøver fra tidligere i eller før svangerskapet, som kan analyseres på IgG og IgM for sammenligning.
- Etterse at lokalt mikrobiologisk laboratorium bestiller CMV-IgG aviditet i den prøven som ble positiv. Høy CMV-IgG aviditet tyder på infeksjon for minst 12 uker siden, mulig flere år tilbake i tid. Lav aviditet indikerer infeksjon av relativt ny dato.
- CMV-IgM kan tyde på en aktiv infeksjon, men kan også forekomme ved non-primær infeksjon eller uspesifikke reaksjoner i testen og være uten relevans. Ved IgM positiv (med eller uten IgG) bør samlede resultater vurderes av mikrobiolog med erfaring innen CMV-diagnostikk.
- Serokonversjon for spesifikt CMV-IgG i blodprøvepar (negativ → positiv) verifiserer primær CMV-infeksjon
Der det etter serologisk utredning er mistanke om CMV-infeksjon, anbefales henvisning til fostermedisinsk avdeling for videre utredning og veiledning.
Føtal infeksjon
Amniocentese med CMV-PCR i fostervann er gullstandarden for å påvise føtal infeksjon, uavhengig av ultralydfunn. Anbefalt tidspunkt er tidligst uke 20+0, og minst 6 uker etter maternell smitte; en nyere studie tyder på at prøven kan tas fra uke 18+0, hvis det har gått 8 uker siden smitte (10,11). Påvist CMV tilsier infisert foster, men ikke nødvendigvis skade eller komplikasjon på barnet; Ved positiv PCR og normale ultralydfunn i uke 23 vil ca. 20 % ha nevrologiske sekveler og/eller hørselstap (12,13). Negativ PCR i fostervann kan ikke utelukke føtal infeksjon helt (sensitivitet > 90 % hvis tatt på riktig tidspunkt), men har uansett en god prognose (14).
Nyfødtprøver
CMV PCR i spytt og urin tas hos alle ved mistanke om maternell infeksjon, basert på serologi, og alle der det er tatt amniocentese, uansett resultat. Prøvene bør tas så raskt som mulig og senest innen 3 uker etter fødsel.
Behandling
Behandling på maternell indikasjon er ikke rutinemessig anbefalt. Det foregår flere studier med antivirale midler (bl.a. valgancyclovir og valacyclovir) og hyperimmunglobulin for behandling ved føtal infeksjon, eller for å forhindre transmisjon til fosteret. For tiden foreligger ikke nok evidens til å anbefale bruk av disse utenfor kliniske studier (11,15,16).
Komplikasjoner
Risiko for medfødt sykdom og sekveler er størst ved maternell primærinfeksjon perikonsepsjonelt og i 1. trimester. Ved føtal infeksjon etter maternell smitte i 3 trimester er sekveler mer sjeldne (3,7,8,17).
10-15 % antenatal infiserte barn er symptomatiske ved fødsel (inklusive lav fødselsvekt, petekkier, ikterus og hepatosplenomegali). Av disse får 40-60 % sekveler. Hos 10-15 % asymptomatiske infiserte nyfødte kan det oppstå sekveler senere, oftest hørselstap (1–3).
Sensineuronalt hørselstap er det vanligste sekvelet, men kun 50 % diagnostiseres ved nyfødt hørselscreeningen (13 % av alle nyfødte med CMV, 10 % av asymptomatiske). Nedsatt syn, andre nevrologiske skader, og utviklingshemming kan også sees.
Selv om smitterisikoen er størst ved primærinfeksjon, kan det også ved ikke-primær maternell smitte oppstå sekveler som hørselstap eller annen nevrologiske skade (3,18).
Profylakse
Vaksine finnes ikke.
Pga. mulighet for fostersmitte med sekveler ved ikke-primær infeksjon anbefales forebyggende tiltak også for kvinner med tidligere gjennomgått CMV (pos IgG).
Til kvinner som planlegger å bli gravid/er gravide og som er i kontakt med barn under 3 år, anbefales detfølgende smitteforebyggende tiltak (11):
- Håndvask med såpe og varmt vann etter bleieskift, tørk av rennende nese hos barnet og etter mating
- Unngå å dele bestikk, tannbørste eller mat med barnet
- Unngå å putte barnets smokk i egen munn
- Kyss gjerne barnet på kinn og panne, men ikke på munnen
Gjentagelsesrisiko
Tidligere gjennomgått infeksjon beskytter ikke mot reaktivering eller reinfeksjon. Risiko for føtal smitte er imidlertid lavere enn ved primær infeksjon (ca. 1 %).
Litteratur
1. Dollard SC, Grosse SD, Ross DS. New estimates of the prevalence of neurological and sensory sequelae and mortality associated with congenital cytomegalovirus infection. Rev Med Virol. 2007 Sep;17(5):355–63.
2. Townsend CL, Forsgren M, Ahlfors K, Ivarsson SA, Tookey PA, Peckham CS. Long-term outcomes of congenital cytomegalovirus infection in Sweden and the United Kingdom. Clin Infect Dis. 2013;56(9):1232–9.
3. Puhakka L, Renko M, Helminen M, Peltola V, Heiskanen-Kosma T, Lappalainen M, et al. Primary versus non-primary maternal cytomegalovirus infection as a cause of symptomatic congenital infection–register-based study from Finland. Infect Dis (Auckl). 2017 Jun 3;49(6):445–53.
4. Kenneson A, Cannon MJ. Review and meta-analysis of the epidemiology of congenital cytomegalovirus (CMV) infection. Rev Med Virol. 2007 Jul;17(4):253–76.
5. Barlinn R, Dudman SG, Trogstad L, Gibory M, Muller F, Magnus P, et al. Maternal and congenital cytomegalovirus infections in a population-based pregnancy cohort study. APMIS. 2018 Dec;126(12):899–906.
6. Barlinn R, Vainio K, Samdal HH, Nordbø SA, Nøkleby H, Dudman SG. Susceptibility to cytomegalovirus, parvovirus B19 and age-dependent differences in levels of rubella antibodies among pregnant women. J Med Virol. 2014 May;86(5):820–6.
7. Enders G, Daiminger A, Bäder U, Exler S, Enders M. Intrauterine transmission and clinical outcome of 248 pregnancies with primary cytomegalovirus infection in relation to gestational age. J Clin Virol. 2011 Nov;52(3):244–6.
8. Picone O, Vauloup-Fellous C, Cordier AG, Guitton S, Senat M V., Fuchs F, et al. A series of 238 cytomegalovirus primary infections during pregnancy: Description and outcome. Prenat Diagn. 2013;33(8):751–8.
9. Leyder M, Vorsselmans A, Done E, Van Berkel K, Faron G, Foulon I, et al. Primary maternal cytomegalovirus infections: accuracy of fetal ultrasound for predicting sequelae in offspring. Am J Obstet Gynecol. Elsevier Inc.; 2016;215(5):638.e1-638.e8.
10. Enders M, Daiminger A, Exler S, Enders G. Amniocentesis for prenatal diagnosis of cytomegalovirus infection: challenging the 21 weeks’ threshold. Prenat Diagn. 2017 Sep;37(9):940–2.
11. Rawlinson WD, Boppana SB, Fowler KB, Kimberlin DW, Lazzarotto T, Alain S, et al. Congenital cytomegalovirus infection in pregnancy and the neonate: consensus recommendations for prevention, diagnosis, and therapy. Lancet Infect Dis. 2017 Jun;17(6):e177–88.
12. Guerra B, Simonazzi G, Puccetti C, Lanari M, Farina A, Lazzarotto T, et al. Ultrasound prediction of symptomatic congenital cytomegalovirus infection. Am J Obstet Gynecol. 2008 Apr;198(4):380.e1-380.e7.
13. Leruez-Ville M, Stirnemann J, Sellier Y, Guilleminot T, Dejean A, Magny JF, et al. Feasibility of predicting the outcome of fetal infection with cytomegalovirus at the time of prenatal diagnosis. Am J Obstet Gynecol. Elsevier Inc.; 2016;215(3):342.e1-342.e9.
14. Bilavsky E, Pardo J, Attias J, Levy I, Magny JF, Ville Y, et al. Clinical implications for children born with congenital cytomegalovirus infection following a negative amniocentesis. Clin Infect Dis. 2016;63(1):39–40.
15. Leruez-Ville M, Ville Y. Fetal cytomegalovirus infection. Best Pract Res Clin Obstet Gynaecol. Elsevier Ltd; 2017;38:97–107.
16. Khalil A, Jones C, Ville Y. Congenital cytomegalovirus infection: Management update. Curr Opin Infect Dis. 2017;30(3):274–80.
17. Faure-Bardon V, Magny J-F, Parodi M, Couderc S, Garcia P, Maillotte A-M, et al. Sequelae of congenital cytomegalovirus (cCMV) following maternal primary infection are limited to those acquired in the first trimester of pregnancy. Clin Infect Dis. 2018 Dec 31;
18. Ross SA, Fowler KB, Ashrith G, Stagno S, Britt WJ, Pass RF, et al. Hearing loss in children with congenital cytomegalovirus infection born to mothers with preexisting immunity. J Pediatr. 2006 Mar;148(3):332–6.
Parvovirus B19
Anne Helbig Fostermedisinsk avdeling OUS (ahelbig@ous-hf.no)
Regine Barlinn (mikrobiolog) OUS-Rikshospitalet
Gry Findal Drammen SH
Anbefaling
- Gravide med ukjent immunstatus anbefales å unngå eksponering, og bør testes etter eventuell eksponering (III)
- Ved påvist smitte anbefales henvisning til fostermedisinsk senter og oppfølging med ultralyd for vurdering (II)
- God håndhygiene foreslås til gravide som har kontakt med barn (IV)
Søkestrategi
Pyramidesøk, PubMed, FHI.no, CDC, RCOG, SOGC, BMJ Best Practice, Smittervernveilederen (FHI), UpToDate
Søkeord
Parvovirus, pregnancy, fetus, congenital
Etiologi
Humant parvovirus B19, er et lite DNA-virus som er årsaken til erythema infectiosum, den 5. barnesykdom. Virus infiserer erytropoetiske celler. Vertikal smitte fra den gravide til fosteret kan føre til føtal anemi, myokarditt, hydrops, og fosterdød.
Epidemiologi
Forekommer endemisk med epidemiske perioder hvert 3-5 år. Hyppigst i barnehage- og småskolealder. I Norge er ca. 40 % av alle kvinner i fertil alder mottagelig for infeksjon. Den årlige serokonversjonsraten hos gravide er 1–2 % i endemiske perioder og opp mot 14 % under utbrudd.
Risikofaktorer
Seronegative gravide med småbarnskontakt. Ved smitte hos barn i eget hushold er smitterisikoen opp mot 50 % (1,2).
Viruset overføres ved dråpesmitte.
Føtal smitterisiko (transmisjonsrate)
- Ved maternell infeksjon er det ca. 25–30 % risiko for transplacentær smitte til fosteret.
- Maternell infeksjon < 20 gestasjonsuke, kan føre til spontanabort, anemi, hydrops og fosterdød (13 %).
- I tredje trimester er risiko for komplikasjoner under 1 % (3–7).
Diagnostikk
Klinikk
Maternell infeksjon
Inkubasjonstiden er vanligvis 4–14 (opptil 21) dager. Symptomer kan være leddsmerter, feber og utslett. Rundt 50 % av smittede gravide er asymptomatiske.
Føtal infeksjon
Tiden fra maternell infeksjon til symptomatisk infeksjon hos fosteret er vanligvis mellom 2–12 uker.
Ultralydfunn som kan ses er hydrops, isolert ascites, placentomegali, økt nakketranlusens, tegn på myokarditt, fosterdød. Forbigående perikard- og pleuravæske er beskrevet. Dopplermåling av blodstrømshastighet i arteria cerebri media brukes for å vurdere utvikling av anemi.
Laboratoriediagnostikk
Screening av gravide for parvovirus B19 anbefales ikke.
Serologi og PCR
Maternell infeksjon
Det anbefales blodprøve til både serologi (parvovirus B19 IgG og IgM) og til PCR ved kjent eksponering, mistanke om maternell infeksjon, og føtale avvik passende med parvovirus B19 infeksjon (inkludert fosterdød). Husk å angi svangerskapslengde og problemstilling på rekvisisjon.
- Negativ IgG, negativ IgM, Negativ PCR:
- >3 uker etter eksponering: Ikke smittet, ikke immun
- <3 uker etter eksponering: Ny prøve 3 uker etter siste eksponering
- OBS mulighet for gjentatt eksponering under utbrudd
- Positiv IgG, negativ IgM, negativ PCR:
- ved eksponering <3 uker: Tidligere gjennomgått infeksjon, fosteret er beskyttet
- ved eksponering >3 uker: ved mistanke om føtal anemi, hydrops, eller fosterdød kan infeksjon tidligere i svangerskapet ikke utelukkes
- Positiv IgG og IgM, positiv PCR: Forenlig med aktuell maternell infeksjon
- Positiv IgG og IgM, negativ PCR: Sannsynlig nylig gjennomgått infeksjon
- Positiv IgG og negativ IgM, positiv PCR: Sannsynlig nylig infeksjon, men nøyaktig tidfesting er vanskelig. I enkelte tilfeller kan PCR i blod være positiv i måneder og noen ganger år etter en infeksjon. Videre, ved funn hos fosteret kan IgM ikke lenger være detekterbart.
Tidfesting av infeksjonen kan være vanskelig. Undersøk om det finnes nedfrosne blodprøve fra tidligere, før eller i svangerskapet, som kan analyseres for sammenligning.
Føtal infeksjon
Hvis fosteret er asymptomatisk, anbefales det ikke rutinemessig amnio- eller cordocentese, da prognosen er god. Hvis inngrepene gjøres som ledd i utredning for hydrops, fosterdød eller andre passende avvik, kan PCR rekvireres. PCR kan også utføres på foster- eller placentavev (sendes på sterilt glass, evt transportmedium for virus) og i navlestrengsblod etter fødsel.
Behandling
Hos immunkompetente gravide er infeksjonen ukomplisert og behandles ikke (OBS ved hematologiske sykdommer pga. risiko for anemi). Antivirale midler eller immunglobulin anbefales ikke.
Ved aktuell eller nylig maternell infeksjon bør den gravide henvises til fostermedisinsk senter. Det anbefales å monitorere fosteret i 3–4 måneder med tanke på utvikling av anemi (dopplermåling av hastighet i arteria cerebri media), sykdomstegn, og/eller hydrops.
Komplikasjoner
De fleste føtale infeksjoner er asymptomatiske og går over av seg selv. En potensiell alvorlig føtal komplikasjon er anemi, sekundær til (vanligvis forbigående) nedsatt erytropoese. Oppfølging ved fostermedisinsk senter anbefales. Myokarditt, trombocytopeni og hepatitt kan forekomme. Prognosen er generelt god, så lenge det ikke foreligger hydrops (8).
Alvorlig føtal anemi kan behandles med intrauterin transfusjon. Dette reduserer mortalitet og morbiditet, spesielt i fravær av hydrops (3,7,8). Ved føtal hydrops og mistanke om anemi, kan det være gunstig å behandle fosteret intrauterint, heller enn å akutt forløse et alvorlig sykt barn (9). Konferer med fostermedisinsk senter for råd.
Profylakse
Vaksine finnes ikke. God håndhygiene er generelt viktig for gravide kvinner som jobber med barn på skoler, daghjem etc. Gravide, spesielt i første halvdel av svangerskapet, anbefales å unngå kontakt ved konstatert utbrudd inntil en blodprøve viser immunitet. Er kvinnen seronegativ, må det gjøres en skjønnsmessig vurdering spesielt de første 20 uker av svangerskapet og det kan være aktuelt å tilrettelegge på arbeidsplassen til utbruddet er over. Generell sykemelding er ikke anbefalt (10).
Gjentakelsesrisiko
Tidligere gjennomgått infeksjon gir beskyttelse.
Litteratur
1. Barlinn R, Vainio K, Samdal HH, Nordbø SA, Nøkleby H, Dudman SG. Susceptibility to cytomegalovirus, parvovirus B19 and age-dependent differences in levels of rubella antibodies among pregnant women. J Med Virol. 2014 May;86(5):820–6.
2. Valeur-Jensen AK, Pedersen C, Westergaard T. Risk Factors for Parvovirus B19 Infection in Pregnancy. JAMA. 1999;281(12):1099.
3. Enders M, Weidner A, Zoellner I, Searle K, Enders G. Fetal morbidity and mortality after acute human parvovirus B19 infection in pregnancy: prospective evaluation of 1018 cases. Prenat Diagn. 2004 Jul;24(7):513–8.
4. Sarfraz AA, Samuelsen SO, Bruu AL, Jenum PA, Eskild A. Maternal human parvovirus B19 infection and the risk of fetal death and low birthweight: A case-control study within 35 940 pregnant women. BJOG An Int J Obstet Gynaecol. 2009;116(11):1492–7.
5. Enders M, Klingel K, Weidner A, Baisch C, Kandolf R, Schalasta G, et al. Risk of fetal hydrops and non-hydropic late intrauterine fetal death after gestational parvovirus B19 infection. J Clin Virol. 2010 Nov;49(3):163–8.
6. Crane J, Mundle W, Boucoiran I, Gagnon R, Bujold E, Basso M, et al. Parvovirus B19 Infection in Pregnancy. J Obstet Gynaecol Canada. Elsevier Masson SAS; 2014;36(12):1107–16.
7. Miller E, Fairley CK, Cohen BJ, Seng C. Immediate and long term outcome of human parvovirus B19 infection in pregnancy. Br J Obstet Gynaecol. 1998 Feb;105(2):174–8.
8. Bascietto F, Liberati M, Murgano D, Buca D, Iacovelli A, Flacco ME, et al. Outcome of fetuses with congenital parvovirus B19 infection: systematic review and meta-analysis. Ultrasound Obstet Gynecol. 2018;52(5):569–76.
9. Von Kaisenberg CS, Jonat W. Fetal parvovirus B19 infection. Ultrasound Obstet Gynecol. 2001;18(3):280–8.
10. Arbeids-og sosialdepartement. Forskrift om utførelse av arbeid [Internet]. [cited 2019 Apr 27]. Available from: https://www.arbeidstilsynet.no/regelverk/forskrifter/forskrift-om-utforelse-av-arbeid/
Varicella
Gry Findal Drammen SH (UXFIGR@vestreviken.no
Karen Sømborg Øigarden Drammen SH
Anne Helbig Fostermedisinsk avdeling OUS
Grete Birkeland Kro (mikrobiolog) OUS-Rikshospitalet
Regine Barlinn (mikrobiolog) OUS-Rikshospitalet
Anbefalinger
-
Screening av gravide kvinner anbefales ikke (III)
-
Gravide med kjent eksposisjon og usikker immunitet, og gravide med klinisk vannkopper foreslås å kontakte lege (IV)
-
Ved respiratoriske- eller CNS symptomer bør innleggelse vurderes (III)
-
En potensielt smittet gravid (og evt. hennes barn) anbefales å isoleres fra andre gravide og nyfødte (II)
-
Aciklovir tabletter foreslås gitt til gravide fra 20 svangerskapsuke med nyoppstått VZV infeksjon, og intravenøs behandling ved alvorlig VZV-sykdom (III)
-
Varicella zoster virus immunoglobulin (VZIG) foreslås gitt til gravide uten immunitet for VZV innen 4 dager fra smittetidspunkt dersom de har blitt utsatt for smitte (IV)
Søkestrategi
Pyramidesøk av relevante metaanalyser, randomiserte kontrollerte studier, systematiske gjennomganger i databasene UptoDate, Royal College of Obstetricians and Gynecologists (RCOG), Royal College of Physisians in Ireland, Infpreg. Gjennomgang av guidelines fra Englad, Irland, Sverige, Canada, New Zealand, Australia, Sveits og USA.
Søkeord
Varicella, pregnancy/svangerskap, congenital
Etiologi
Varicella-zoster (VZV) er et virus tilhørende herpesvirusfamilien.
Viruset forårsaker vannkopper som er en barnesykdom, der forløpets alvorlighetsgrad øker med økende alder. Infeksjon i svangerskapet kan gi alvorlig maternell sykdom, congentitt varicella syndrom og alvorlig varicella sykdom hos den nyfødte (se under).
Reaktivering av latent virus, dvs. sekundærinfeksjon, kan forårsake herpes zoster-infeksjon. Herpes zoster-infeksjon i svangerskapet er ikke assosiert med congenitale anomalier eller nyfødtsykdom.
Epidemiologi
I den voksne norske befolkning har 90-95 % gjennomgått vannkopper. En studie under publisering av gravide i Den norske mor og barn undersøkelsen (MoBa), viser seroprevalens på 98,6 % hos gravide i Norge. Varicella seroprevalensen er lavere i tropiske strøk.
Smittemåte
Viruset smitter ved dråpesmitte og kontaktsmitte ved direkte berøring av vesikler/sår. Herpes zoster smitter i mindre grad enn vannkopper, men kan likevel overføre virus og forårsake primær vannkoppesykdom hos ikke-immune.
Meget smittsomt i tiden 1-2 dager før utslettet kommer til 3-5 dager etter, dvs. når vesiklene er skorpebelagt. Immunsupprimerte kan være smittsomme lengre.
Tidligere infeksjon gir livslang immunitet.
Transmisjonsrisiko
Smitteoverføring fra mor til foster er estimert til 5 % i 1 trimester, 10 % i 2 trimester og 24 % 3 trimester. Risikoen for fosterskade og «varicellasyndrom» er størst <20 gestasjonsuke, men likevel kun 1-2 %.
Risikofaktorer
Ikke-immune voksne smittes ved kontakt med personer med pågående vannkopper eller herpes zoster.Ansatte i helsevesen, barnehage og skole, er ekstra sårbare.
Innvandrerkvinner født i tropiske områder, er spesielt utsatt.
Diagnose
Klinikk
Inkubasjonstiden er 8-21 dager. Primærutbrudd med vannkopper gir vanligvis feber, trøtthet og et kløende utslett som utvikles til vesikler som videre skorpebelegges etter noen dager.
Herpes zoster gir et karakteristisk, ofte meget smertefullt utslett med vesikler som gjerne følger et dermatom.
Laboratoriediagnostikk
Maternell infeksjon
Serologisk påvisning
- Varicellavirus-IgG indikerer gjennomgått infeksjon
- Varicellavirus-IgM indikerer nylig gjennomgått eller aktuell infeksjon
Direkte viruspåvisning (PCR)
- Prøve fra sårsekret eller vesikler, tatt på transportmedium for virus.
- Evt. spinalvæske, ved encefalittsymptomer hos mor5.
Infeksjon hos nyfødt
Ultralyd og laboratoriediagnostikk
Ved mistenkt maternell varicellainfeksjon før svangerskapsuke 28, henvises pas. til fostermedisinsk senter for vurdering. Føtale skader er imidlertid sjeldne og ses først flere uker etter primærinfeksjon, slik at ultralyd anbefales ca. 5 uker etter smitte. Cerebrale anomalier som mikrocefali og hydrocefalus, samt misdannelser av ekstremitetene (hypoplasi eller malformasjoner), thoraxdeformiteter, polyhydramnion, hydrops føtalis eller leverforandringer kan oppdages.
Fosterinfeksjon kan verifiseres ved viruspåvisning i fostervann (PCR +).
Amniocentese gjøres i hovedsak kun ved føtale avvik. Resultatet sier lite om risikoen for skade av barnet.
Infeksjon hos nyfødt
Serologisk påvisning
- Varicella IgM kan indikere infeksjon hos barnet, men har generelt lav sensitivitet.
- Maternelt varicella IgG overføres til barnet via placenta.
Direkte viruspåvisning (PCR)
- Fostervann på sterilt glass
- Prøve fra vesikler, nasopharynx, blod, konjunktivalsekret, navlestrensgblod, sårsekret tatt på transportmedium for virus
- Ved fosterdød: biopsi av affiserte organer, inkludert placenta (på sterilt glass, evt transportmedium for virus)
Behandling
For gravide med tegn på varicellainfeksjon > 20 svangerskapsuke anbefales Aciklovir 800 mg x 5 tabletter i 7 dager og gis på maternell indikasjon. Behandlingen bør startes innen 24 timer etter symptomdebut for optimal terapeutisk effekt.
Ved alvorlig sykdom f.eks. høy feber, pneumonitt eller encefalitt, anbefales Aciklovirbehandling intravenøst (10-15 mg per kg, 3 x daglig i 7-14 dager). Kvinnen bør vurderes for innleggelse, evt. på medisinsk avd. isolert fra andre gravide og nyfødte barn, samt alvorlig syke og immunsupprimerte og bør håndteres av immunt personale.
Forløsning
Forløsning kan skje vaginalt. Ved utbrudd nær termin bør Aciklovir gis den gravide for å redusere virusnivået (se over). Man kan evt. forsøke å utsette fødsel til mor er mindre smittsom, eller har dannet naturlige antistoff som beskytter barnet (>7 dager).
Dersom fødsel ved primær maternell varicella infeksjon, bør tverrfaglig team bestående av infeksjonslege, barnelege, obstetriker, anestesi, og evt. mikrobiolog være involvert.
Fødsel ved aktiv varicellautbrudd kan utløse bløding, koagulopati og trombocytopeni, septisk sjokk, eller hepatitt hos mor.
Spinalanestesi hos kvinner med pågående vannkopper gir risiko for å overføre virus til spinalkanalen og sentralnervesystemet. Full narkose bør også unngås pga. risiko for varicella pneumonitt og risiko for respiratorbehandling. Epiduralanestesi er derfor å foretrekke, fordi dura ikke penetreres. Man bør generelt sett unngå å stikke gjennom områder med hudlesjoner.
Det nyfødte barnet må vurderes og følges av barnelege. Varicella zoster immunglobulin (VZIG) anbefales til det nyfødte barnet hvis mor får varicella en uke før eller en uke etter fødsel. Barnet gis også Aciklovir.
Amming
Kvinnene kan amme, men dette kan diskuteres ved ferske lesjoner rundt mamillene.
Komplikasjoner
Voksne har ofte et mer alvorlig sykdomsforløp enn barn. Gravide, spesielt i 3. trimester, som røyker, har astma, KOLS eller annen lungesykdom, er utsatt for pneumonitt/pneumoni (5-10 %). Utvikler de pneumonitt, har de økt risiko for intubasjon og respiratorbehandling sammenliknet med ikke-gravide. Ubehandlet kan viruset medføre høy maternell morbiditet og mortalitet.
Dersom en kvinne smittes med varicella i svangerskapet, kan viruset overføres til fosteret via placenta og meget sjelden gi fostermisdannelser. Fosteret kan fødes med øyeanomalier (katarakt, mikroftalmi), misdannelser av ekstremiteter (hypoplasi og klumpfot) og cerebrale skader med høy dødelighet.
Risikoen for smitteoverføring mellom mor og foster som i utgp. er meget liten, er minst ved infeksjon før 13 svangerskapsuke. Infeksjon <20 svangerskapsuke: ca 1-2 % av barna fødes med kongenitalt varicellasyndrom. Det er ikke sett økt risiko for spontanabort ved infeksjon i løpet av 1.trimester. Varicellasyndrom er også sett mellom u 20-28.
Infeksjon > 28 svangerskapsuke: barnet kan bli født med herpes zoster, men som regel uten alvorlige anomalier. Herpes Zoster hos den gravide overføres ikke til fosteret eller den det nyfødte barnet.
Mest alvorlig er det for barnet dersom mor utvikler vannkopper rundt fødsel, dvs. 4 dager før til 5 dager etter fødsel. Smitterisikoen fra mor til barn er 25-50 %.
Barnet kan utvikle svært alvorlig varicellasykdom med encefalitt og pneumoni med høy mortalitet. Dette skyldes at det nyfødte barnet med ikke fullt utviklet immunsystem, er dårlig beskyttet mot virus. Ved primærinfeksjon rundt fødsel har den gravide ikke rukket å danne beskyttende antistoff som barnet kunne dra nytte av. Premature er spesielt utsatt.
Profylakse
Varicella zoster immunglobulin (VZIG)
Kvinner med usikkerhet vedrørende gjennomgått infeksjon før svangerskapet, eller fra subtropiske og tropiske strøk som har blitt utsatt for smitte, bør testes for immunitet. Dersom ikke-immun gravid kvinne utsettes for signifikant smitte bør hun motta varicella zoster immunoglobulin (VZIG), senest innen 4 dager etter smitte. En ekstra dose vurderes ved ny smitteeksponering etter 3 uker.
VZIG har ingen effekt etter sykdomsdebut.
Varicellavaksine
Vaksine finnes og anbefales til ikke-immune kvinner som jobber med barn og gravide. Antistofftesting bør foretas før vaksinasjon. Vaksinasjonen gis 2 ganger med et intervall på minimum 6 uker og gir 90 % beskyttelse. Den består av levende svekket virus og er derfor kontraindisert i svangerskapet. Kvinner som vaksineres skal unngå å bli gravide i ca. 4 uker etter vaksinasjon. Kvinner som vaksineres etter fødsel, kan amme. Små studier som har ikke avdekket det svekkede viruset i brystmelk.
Screening
Screening av varicella-virus-IgG utføres i enkelte land for å identifisere gravide som bør vaksineres etter fødselen for beskyttelse i neste svangerskap. Dette er ikke anbefalt i Norge pga. meget høy seroprevalens.Britiske og irske retningslinjer anbefaler ikke å screene gravide for gjennomgått VZV infeksjon, men anbefaler å spørre om tidligere gjennomgått infeksjon ved første svangerskapskontroll. Videre anbefaler de å teste kvinner med usikker anamnese på vannkopper for varicella IgG antistoff. I Norge vil dette i første omgang være relevant for kvinne født og oppvokst i tropiske strøk.
Litteratur
1. Tan MP, Koren G. Chickenpox in pregnancy: Revisited Reprod Toxicol. 2005, 22.
2. Enders G et al. Consequences of varicella and herpes zoster in pregnancy: prospective study of 1739 cases. Lancet 1994; 343: 1548-1551.
3. https://www.rcog.org.uk/en/guidelines-research-services/guidelines/gtg13/
4. https://www.jogc.com/article/S1701-2163(16)35190-8/pdf
5. https://tidsskriftet.no/2017/10/kronikk/varicella-zoster-virus-behov-bedre-smittevern
6. https://www.medscinet.se/infpreg/healthcareinfoMore.aspx?topic=32#11
7. https://www.fhi.no/nettpub/smittevernveilederen/sykdommer-a-a/varicella-vannkopper-og-herpes-zost/
8. Mirinaviciute G, Barlinn R, Gjeruldsen Dudman S, Flem E: Immunity to varicella zoster virus among pregnant women in the Norwegian Mother and Child Cohort Study. PLoS One. 2019 Aug 13;14(8)
9. Gershon A: Chickenpox, Measels and mumps. In: Infectious diseases of the fetus and newborn infant. 7th edn. Edited by Remington JS KJ. Philadelphia, PA: Saunders/Elsevier; 2011: 661-685
10. De Paschale M, Clerici P: Microbiology laboratory and the management of mother-child varicella-zoster virus infection. World J Virol. 2016 Aug 12; 5(3): 97–124
Hepatitt B-virus
Gry Findal, Drammen SH (UXFIGR@vestreviken.no)
Kristin Voss Hesvold, Drammen SH
Dag Henrik Reikvam (infeksjonsmedisiner), OUS-Ullevål
Anbefaling
- Vi foreslår at alle gravide bør få tilbud om HBV-testing ved første svangerskapskonsultasjon (IV)
- Gravide med kronisk hepatitt B (def. HBsAg positiv) og som ikke allerede står på antiviral behandling, anbefales henvist til spesialist i infeksjonssykdomer innen utgangen av 2. trimester (I)
- Det anbefales å unngå invasive metoder, samt bruk av vakuum ekstraktor under fødsel, med mindre kvinnen er anti-HBs positiv (II)
Søkestrategi
Pyramidesøk, Cochrane, Up To Date, BMJ Best Practice , Folkehelseinstituttet, infpreg.se, EASL Guidelines 2017, Faglig veileder for utredning og behandling av hepatitt B, Nasjonal strategi for arbeidet mot virale leverbetennelser (hepatitter).
Søkeord
Hepatitt B virus, svangerskap
Etiologi
Infeksjonen skyldes Hepatitt B virus (HBV). Perinatal smitte fører som regel til en kronisk bærertilstand (def. HBsAg positiv >6 mnd). Fram til 20-30 års alder gir infeksjonen oftest høyt virusnivå i blodet, og det er stor smittefare. I voksen alder oppnår de fleste en viss immunologisk kontroll med lavere virusnivå og mindre smittsomhet. Når friske voksne smittes, blir infeksjonen etter det akutte stadium som regel immunologisk godt kontrollert, og de aller fleste blir raskt HBsAg- og virus negative. Når disse pasientene utsettes for immunsupresjon, kan viruset reaktiveres, og man vet nå at virus ligger latent hos langt flere enn tidligere antatt.
Epidemiologi
Ca. 40 % av verdens befolkning er smittet og ca. 350 millioner er kroniske bærere. Viruset forårsaker ca. 1 million dødsfall per år.
HBV er særlig utbredt i Sørøst-Asia, Sør-Amerika, Midtøsten, Øst-Europa, og Afrika sør for Sahara. Bærerfrekvensen varierer fra 0,5 til 20 %. I Norge er den kronisk bærertilstanden under 0,5 %.
Smittemåte
Smitteoverføring skjer via blod, seksuell kontakt, intravenøst rusmisbruk og vertikalt fra mor til barn.
Risikofaktorer/Risikogrupper
- Klinisk eller biokjemisk hepatitt nå eller tidligere
- Intravenøs injisering av rusmidler nå eller tidligere
- Innvandrere eller adoptivbarn født eller oppvokst utenfor Vest–Europa, Nord–Amerika, Australia
- Seksuell kontakt med mennesker fra høyprevalente områder, som injiserer rusmidler eller menn som også har sex med menn
- Bærertilstand hos andre familiemedlemmer
Diagnostikk
Klinikk
Inkubasjonstiden er 2-6 mnd. Forløpet er avhengig av immunsystemets funksjonsevne ved smittetidspunktet.
Kronisk infeksjon som regel asymptomatisk.
Laboratoriediagnostikk
Serologi
Definisjoner
Ag = antigen, dvs. fra viruset
Anti = antistoff, dvs. kroppens immunforsvar rettet mot spesifikk del av viruset
c(HBc) = core, protein i viruskjernen
e(HBe) = envelope, protein i viruset
s(HBs) = surface, protein på virusoverflaten
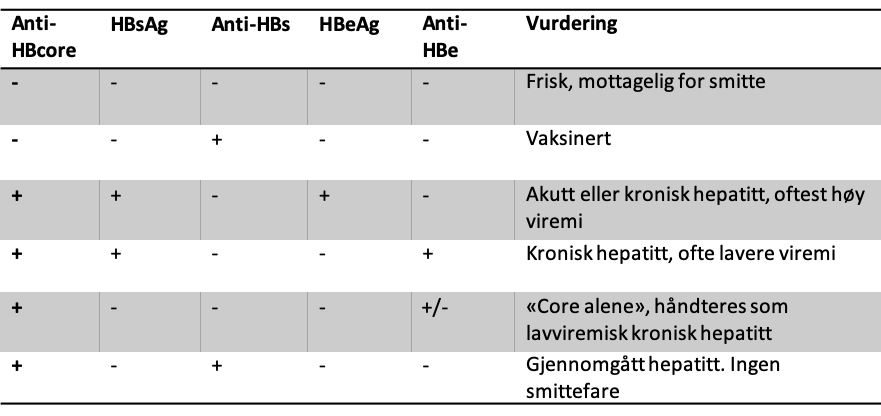
- Anti-HBc er alltid positiv etter eksposisjon for virus og brukes derfor til screening av HBV-smitte.
- Påvisning av HBsAg indikerer tilstedeværelse av virus i blod og sekret
- Påvisning av HBeAg indikerer som regel at virusnivået er høyt
- Påvisning av anti-HBe-antistoff indikerer som regel at infeksjonen er under delvis immunologisk kontroll med tilsvarende lavere virusnivå
Screeningen av gravide består av serologisk analyse av anti-HBc, HBsAg og anti-HBs.
Direkte viruspåvisning
For bestemmelse av virusnivået (HBV DNA) brukes PCR-metodikk av plasma.
Behandling
Når HBsAg (og anti-HBc) er positiv(e), skal den gravide i løpet av 2. trimester vurderes av spesialist i infeksjonsmedisin og HBV DNA bestemmes med PCR-metodikk
Kvinner med høy virusmengde (HBV DNA >200 000 IU/ml) tilbys antiviral behandling fra gestasjonsuke 30/32 til 6 uker postpartum for å redusere virusmengde perinatalt og dermed risiko for smitteovereføring. På bakgrunn av dokumentert sikkerhet og effekt brukes kun tenofovir disoproksilfumarat (TDF) 250 mg x 1.
Se for øvrig perinatal behandling av barnet under «Profylakse».
Forløsning
- Det er i de fleste studier ikke sett at forløsningsmetode har konsekvens for perinatal smitte. Fødselen kan derfor skje vaginalt og sectio gjøres på sedvanlig obstetrisk indikasjon.
- Skalpelektrode og føtale skalpprøver bør unngås og erstattes av ytre CTG-registrering, men kan benyttes dersom kvinnen er anti-HBs positiv.
- Vakuumekstraktor bør unngås, men kan benyttes dersom kvinnen er anti-HBs positiv.
- Episiotomi, tang og keisersnitt anvendes hvis påkrevet
- Smitteverntiltak som ved blod- og kontaktsmitte skal iverksettes da blod, kroppssekret, fostervann, placenta og renselsen er smitteførende..
- Placenta undersøkes på fødestuen, legges direkte på formalin.
Barselavdelingen
Enerom med eget WC og dusj
Smitteregime – unngå blodkontakt med mor og barn
Amming
Kroniske HBV-bærere kan amme.
Komplikasjoner
Intrauterin smitte ved akutt hepatitt er sjeldent, men inokulasjonssmitte fra viremisk mor til barnet under fødselen er hyppig (35-90 %). Smitterisikoen øker i takt med virusnivået hos mor.
Risiko for spontanabort, preterm fødsel og lav fødselsvekt kan øke ved akutt maternell infeksjon slik som ved andre akutte virussykdommer. For øvrig sees som regel ikke mer alvorlig sykdomsforløp av hepatitt B hos gravide kvinner, selv om fulminante forløp er beskrevet. Ved kronisk hepatitt er både svangerskapsforløpet og hepatitt-B infeksjonen som regel upåvirket. Dog kan kvinner med leverchirrose ha økt komplikasjonsforekomst og bør ha prekonsepsjonell veiledning. Det er beskrevet reaktivering av hepatitt B i svangerskap, men dette er uvanlig. Etter fødsel kan leverinflammasjon øke, og det derfor viktig med oppfølging etter graviditet.
Et nyfødt barn som smittes ved fødselen har > 90 % risiko for å bli kronisk virusbærer, ofte med høy grad av smittsomhet (HBeAg positiv). Én av fire med ubehandlet kronisk hepatitt B vil senere utvikle leverkreft eller dø av leverchirrose.
Profylakse
Vertikal smitte fra mor til barn kan forebygges ved å gi HBV-vaksine og hyperimmunglobulin til barnet postpartum. Dette er også anbefalt til barn av mødre som er anti-HBc positive og samtidig HBsAg og anti-HBs negative («core- alene»), selv om risikoen for smitte er liten hos disse.
Hepatitt – B immunglobulin 1 ml. gis intramuskulært innen 24 timer etter fødsel.
Hepatitt – B vaksine, 0,5 ml. settes intramuskulært i låret 1. dose: <24 timer etter fødsel
Revaksinasjon ved 1 måneds alder og følger deretter det vanlige barnevaksinasjonsprogrammet (3, 5 og 12 mnd. alder).
Familiemedlemmer til bærere bør vaksineres.
Tiltak
Helsemyndighetene har anbefalt testing av gravide med økt risiko for HBV infeksjon (se pkt. «risikogrupper»). Det er under utredning å etablere screening av alle gravide med tanke på HBV-infeksjon.
Kvinnen bør testes tidlig i svangerskapet slik at eventuelle tiltak kan forberedes. Svaret følger helsekortet, og resultatet må foreligge før siste trimester.
Det viktigste tiltaket for å forebygge smitte er at nyfødte av mødre med kjent kronisk hepatitt blir vaksinert og får immunoglobuliner postnatalt (se over). Med dette tiltaket reduseres smitterisiko med >90 %. Hos gravide med høy viremi vil antiviral behandling i siste trimester redusere risiko for smitteoverføring ytterligere
Litteratur
1. Piratvisuth T. Optimal management of HBV infection during pregnancy. Liver Int. 2013 Feb;33 Suppl 1:188-94
3. Pan CQ, Duan Z, Dai E, Zhang S, Han G, Wang Y et al.; China Study Group for the Mother-to-Child Transmission of Hepatitis B. Tenofovir to Prevent Hepatitis B Transmission in Mothers with High Viral Load. N Engl J Med. 2016 Jun 16;374(24):2324-34. doi: 10.1056/NEJMoa1508660
4. Hyun MH, Lee YS, Kim JH, Je JH, Yoo YJ, Yeon JE et al.; Systematic review with meta-analysis: the efficacy and safety of tenofovir to prevent mother-to-child transmission of hepatitis B virus. Aliment Pharmacol Ther. 2017 Jun;45(12):1493-1505. doi: 10.1111/apt.14068.
5. Lee C, Gong Y, Brok J, Boxall EH, Gluud C: Hepatitis B immunisation for newborn infants of hepatitis B surface antigen-positive mothers. Cochrane Database Syst Rev. 2006;
Hepatitt C-virus
Gry Findal Drammen SH (UXFIGR@vestreviken.no)
Kristin Voss Hestvold Drammen SH
Dag Henrik Reikvam (infeksjonsmedisiner) OUS-Ullevåll
Anbefaling
- Det foreslås at kvinner med HCV infeksjon som planlegger å bli gravide bør få eradikert infeksjonen før graviditet(III)
- For gravide med aktiv HCV-infeksjon, er det ingen spesifikke tiltak som kan redusere smittefare til barnet, men det foreslås tilbakeholdenhet med invasive prosedyrer i fødsel (III)
Søkestrategi
Pyramidesøk, Cochrane, Up To Date, BMJ Best Practice , Folkehelseinstituttet, infpreg.se, EASL guidelines 2018, Nasjonal strategi for arbeidet mot virale leverbetennelser (hepatitter).
Søkeord
Hepatitt C virus, svangerskap
Etiologi
Hepatitt C-virus (HCV). De fleste som smittes blir kroniske bærere av viruset (60-80 %). Viruskonsentrasjonen i blod hos bærere er nesten alltid høy. Spontanhelbredelse forekommer meget sjelden.
Epidemiologi
Hepatitt C utgjør største delen av antall virus-hepatittilfeller i Norge. Prevalenstallene i den generelle befolkning i de nordiske landene, er 0,5-1 %.
Smittemåte
Viruset overføres nesten utelukkende ved blodkontakt, oftest via kontaminerte sprøyter.
Vertikal smitteoverføring under fødsel skjer i 2-20 % hvis mor har virus i blodet.
Risikofaktorer/Risikogrupper
- Personer som tidligere eller nå injiserer rusmidler
- Mottatt blod eller blodprodukter i Norge før 1993
- Mottatt blod eller blodprodukter utenfor Norden
- Personer fra land med høy forekomst i Asia, Afrika, Øst-Europa
- Langvarig opphold i områder med høy forekomst
Diagnostikk
Klinikk
Inkubasjonstid er 6-8 uker.
Laboratoriediagnostikk
Serologi
Antistoffpåvisning (anti-HCV) viser at personen har vært smittet med HCV. Testen blir normalt positiv 5-6 uker etter smittetidspunktet.
Viruspåvisning (PCR)
Hvis den gravide er HCV-antistoff positiv, rekvireres ekstra blodprøve (EDTA-blod) til HCV-RNA PCR.
HCV–RNA kan påvises allerede et par uker etter smitte og dokumenter aktiv infeksjon.
Behandling
Pasienter med kjent HCV-infeksjon og barneønske bør henvises til spesialist i infeksjonsmedisin for å bli kvitt infeksjonen før de blir gravide. Nye antivirale medikamenter eradikerer infeksjonen med 12-ukers kurer hos >95 % av pasientene.
Ingen av behandlingene mot HCV er foreløpig godkjent for bruk i svangerskapet.
Forløsning
Det er ikke dokumentert at behandling eller spesielle forholdsregler under graviditet/forløsning reduserer smitterisiko for barnet. Vaginal forløsning anbefales og sectio gjøres kun på vanlig obstetrisk indikasjon.
- Ved vannavgang uten rier bør induksjon vurderes
- Skalpelektrode og føtale skalpprøver bør kun brukes på meget streng indikasjon og helst erstattes av ytre CTG-registrering
- Vakuumekstraktor bør unngås, men kan brukes på vanlig obstetrisk indikasjon
- Episiotomi, tang og keisersnitt anvendes hvis påkrevet.
- Smitteverntiltak som ved blodsmitte iverksettes. Placenta undersøkes på fødestuen, legges direkte på formalin.
Oppfølgning av barnet
Barn av HCV–RNA positive mødre skal følges opp med HCV-RNA-PCR
Navlestrengsblod er ikke egnet prøvemateriale på grunn av kontaminasjon fra mor
Amming
Anti-HCV positive, både de som er virusfrie og kroniske bærere (HCV-PCR-positive), kan amme, men forsiktighet bør utvises ved åpne sår på mamillen.
Komplikasjoner
Det er ikke sett mer alvorlig sykdomsforløp ved akutt HCV i svangerskapet, men det er sett en høyere forekomst av bla intrahepatisk cholestase, gestasjonell diabetes, lav fødelsvekt og prematur fødsel ved kronisk hepatitt. Kvinner med levercirrhose pga HCV har økt forekomst av komplikasjoner i svangerskapet
Tiltak
Det er ikke anbefalt screening av HCV blant gravide, men personer i antatt risikogrupper bør testes med tanke på smitte av helsepersonell, behandling etter svangerskapet og oppfølgning av barnet.
Infeksjonen er meldepliktig
Smitterisiko for helsepersonell ved stikk med infisert kanyle er 3-5 %
Vaksine finnes ikke
Litteratur
1. https://fhi.no/nettpub/smittevernveilederen/sykdommer-a-a/hepatitt-c---veileder-for-helsepers/
Hiv
Gry Findal, Drammen sykehus (Uxfigr@vestreviken.no)
Camilla Bowen, OUS
Sedina Atic Kvalvik, Haukeland universitetssjukehus
Kristin Næss-Andresen (Jordmor), OUS
Birgitte Stiksrud (infeksjonsmedisiner), OUS
Torgun Wæhre (infeksjonsmedisiner), OUS
Anne-Marte Bakken Kran (mikrobiolog), FHI
Astrid Rojan, (barnelege), OUS
Margrethe Astrup Belle (infeksjonsmedisiner), AHUS
Kapittelet er revidert etter veiledermøte april 2023. De viktigste endringene fra tidligere versjon står oppført på slutten av kapittelet.
Anbefalinger
- Gravide med hivinfeksjon bør følges opp av et tverrfaglig team (III)
- Alle gravide med HIV-infeksjon anbefales sterkt å bruke antiviral behandling hele svangerskapet (I)
- Ved lavt virustall (<50 kopier/ml) er anbefalte forløsningsmetode vaginal fødsel (II)
- Ved virustall mellom 50-399 kopier/ml, kan vaginal fødsel vurderes på individuelt grunnlag (II)
- Ved virustall ≥400, foreslås sectioforløsning (II)
- Hovedanbefalingen er at kvinner med hiv ikke ammer (I)
Søkestrategi
Pyramidesøk McMaster PLUS, PubMed, i tillegg er BHIVA/BASH, NICE, ACOG, CDC/HIV.gov, EACS, DSOG, SFOG, Infpreg og RCOG anbefalinger benyttet.
Søkeord
HIV, svangerskap, pregnancy, antiretroviral treatment, morther-to-child transmission
Etiologi
Humant immunsvikt virus (hiv), er en kronisk infeksjon som ubehandlet fører til immunsvikt.
Epidemiologi
Forekomsten av mennesker som lever med hiv i Norge antas å være ca. 4800, om lag en tredjedel av disse er kvinner. I perioden 2011-2018 er 3 barn født med hivsmitte i Norge. Etter 2018 er det ingen nye tilfeller med perinatal smitte i Norge (1).
Smittemåte
Hiv smitter via infisert blod og kroppsvæsker, der seksuell kontakt er den vanligste smittemåten globalt, etterfulgt av mor-barn-transmisjon. Blodsmitte med infiserte sprøyter forekommer sjelden i Norge i dag (2).
Føtal smitterisiko (transmisjonsrate)
Vertikal smitte fra mor til foster/barn forekommer hos 25-30 % hvis mor er ubehandlet (3). Høy virusmengde hos den gravide er den viktigste risikofaktoren for smitte (4). Smitte kan skje i svangerskapet (med størst risiko i 3 trimester), under forløsning og ved amming. Med behandling av den gravide er vertikal smitterisiko redusert til <0,5 % (5).
Diagnostikk
Klinikk
Inkubasjonstid 2-6 uker. Ved smitte opplever opptil 50 % forbigående influensalignende symptomer med feber, lymfadenopati, faryngitt, utslett, myalgi/artralgi, diaré, vekttap og hodepine (6). Infeksjonen vil etter dette gå inn i en symptomfri latensfase som kan vare i flere år før utvikling av immunsvikt/ AIDS.
Laboratoriediagnostikk
Alle gravide skal tilbys hivtesting med antistofftest.
Serologi (2)
Standarddiagnostikk er kombinasjonstester for påvisning av antistoff og hiv p24 antigen i serum. Testene har høy sensitivitet og spesifisitet.
Positivt resultat kan som regel påvises innen 6-8 uker etter smitte, men testene kan gi utslag allerede etter 1-2 uker. Uspesifikke reaksjoner i kombinasjonstesten sees hyppigere hos gravide enn i andre pasientpopulasjoner. Dette avklares som regel endelig i kontrollprøve etter 3-4 uker. Et reaktivt resultat på kombinasjonstesten undersøkes alltid videre med mer spesifikk antistofftest for å skille mellom uspesifikk reaksjon og reell hiv-infeksjon.
Hurtigtester (2)
For kvinner med ukjent hivstatus i fødsel bør det tas hiv hurtigtest. Disse finnes ved de fleste sykehus og svaret foreligger som regel innen 15-20 minutter (kontakt lokalt laboratorium ved spørsmål). Dagens hurtigtester påviser bare antistoff og har derfor lavere sensitivitet for nylig eksponering. En standard kombinasjonstest (se avsnitt over) bør derfor utføres samtidig.
CD4 telling
Grad av immunsvikt evalueres ved måling av CD4-lymfocytter. CD4-tallet bør måles ved første kontroll i svangerskapet. Er CD4-tallet >500 og kvinnen er fullt virussupprimert (virus <50 kopier), er ytterligere målinger ikke nødvendig (7).
Direkte viruspåvisning
Behandlingseffekten evalueres ved kvantitativ hiv RNA-PCR. Ved god etterlevelse skal hiv RNA være <20 kopier/ml. Hiv-RNA bør måles ved første kontroll i svangerskapet. Hos ubehandlet kvinne eller ved tegn til behandlingssvikt gjøres resistensundersøkelse. Hvis antiretroviral behandling (ART) startes eller endres i svangerskapet, kontrolleres hiv-RNA etter 2–4 uker og deretter månedlig til virussuppresjon er oppnådd. Når/ hvis pasienten er virussupprimert, måles hiv-RNA månedlig/evt. hver annen måned. Hiv-RNA måles også i uke 34-36 og ved forløsningstidspunkt (7).
Behandling
Alle personer som lever med hiv skal tilbys ART, uavhengig av symptomer og CD4-tall (7). Behandlingen er som regel en kombinasjon av 2 eller 3 ulike antiretrovirale medikamenter som virker mot hiv. Ved oppstart av behandling før pasienten utvikler immunsvikt, er prognosen svært god og leveutsiktene omtrent som befolkningen forøvrig.
De fleste hivlegemidler er trygge i svangerskap og gravide kvinner bør bruke en kombinasjon av 3 ulike antiretrovirale midler (7, 8).
Oppfølgning
Ubehandlede gravide må henvises som øyeblikkelig hjelp til infeksjonsavdeling og starte behandling så raskt som mulig.
Gravide som lever med hiv bør følges opp av et tverrfaglig team med infeksjonslege, jordmor og obstetriker ved en kvinneklinikk (7, 9). Barnelege bør også involveres, spesielt hvis det avdekkes resistens eller andre risikofaktorer slik som dårlig etterlevelse, behov for ekstra oppfølging eller sterkt ønske om å amme barnet. Tverrfaglige møter anbefales for å utforme en felles plan for oppfølging under graviditet og barseltid samt planlegging av forløsningsmetode (7). Rådgivning om amming / ernæring av barnet bør skje tidlig i graviditeten.
Kvinnene bør også følge vanlige svangerskapskontroller hos sin fastlege og jordmor i kommunen/bydelen. I tillegg bør alle tilbys postpartumkontroll etter ca. 6 uker for prevensjonsveiledning helst hos gynekolog, enten på sykehus eller i praksis (10).
Ved ubehandlet hiv er det i tillegg til risiko for overføring av hiv til barnet, også økt risiko for spontanabort, preterm fødsel, SGA/FGR og dødfødsel (11). Flere nyere studier finner fortsatt noe økt forekomst av preterm fødsel og lav fødselsvekt på tross av ART-behandling (12-15). Immunologiske, medikamentrelaterte og sosoidemografiske faktorer er foreslåtte årsaker og det understøtter nytten av regelmessig biometri i svangerskapet (se tabell over svangerskapsoppfølgning for forslag).
Fosterdiagnostikk
Amniocentese og andre invasive undersøkelser i svangerskapet der kvinnen har hiv-RNA < 50 kopier/ml gir sannsynligvis liten risiko for hivoverføring til fosteret og kan utføres dersom indisert (16). Ved hiv-RNA >50 bør fostermedisiner konsultere infeksjonsmedisiner og sammen med pasienten og hennes partner vurdere smitterisiko opp mot indikasjon. Ved høyt virusnivå (hiv-RNA >399) foreslår NICE-guidelines ART med raltegravir og en enkeltdose med nevirapine 2-4 timer før prosedyren for å redusere smitterisiko (10).
Svangerskapsoppfølging (9)

Forløsning
Forløsningsmetode bestemmes ut fra hiv RNA-tall i uke 36 (7)
- Virus-RNA <50 kopier/ml: Vaginal fødsel anbefales hvis ikke annen kontraindikasjon. Smitterisiko <0,5 % uavhengig av forløsningsmetode (10, 17, 18)
- Virus-RNA 50-399 kopier/ml: Smitterisikoen er svært liten og vaginal forløsning foreslås. Fordelen ved keisersnitt vs. vaginal forløsning er usikker ved virus-RNA mellom 50 og 399 kopier/ml (7, 19). Individuell vurdering i et kost nytte perspektiv som inkluderer bla virushistorikk, obstetriske risikofaktorer, fødselshistorikk og mulig økt risiko for postoperative komplikasjoner bør gjøres
- Virus-RNA ≥400 kopier/ml eller ukjent virusnivå: Planlagt keisersnitt i uke 38 anbefales for å unngå vannavgang og rier
Vaginal forløsning (hiv-RNA <50 kopier/ml)
I utgangspunktet kan vanlige obstetriske retningslinjer følges med tanke på fosterovervåkning og forløsning (7, 10, 19). Amniotomi, episiotomi og operativ forløsning på vanlig indikasjon. Det er lav risiko for smitteoverføring ved operativ forløsning ved hiv-RNA <50 kopier/ml og det foreligger ikke evidens for å foretrekke tang fremfor vakuum (20).
Det finnes lite evidens for smitteforekomst ved invasiv monitorering med skalpelektrode eller skalplaktat, men de fleste internasjonale guidelines anbefaler ekstern CTG-monitorering hvis mulig. Dette bør vurderes i hver enkelt situasjon.
Vaginal forløsning (hiv-RNA 50-399 kopier/ml)
- Forsiktighet ved amniotomi, unngå å skrape fosterhodebunn
- Unngå skalpelektrode og blodprøver fra fosteret for laktat/pH målinger (21)
- Operativ vaginal forløsning på streng indikasjon (19)
Hivbehandling under forløsning (7)
Vaginal forløsning
- Hiv RNA <50 kopier/ml: fortsetter med sin perorale hivbehandling som vanlig. Intravenøst zidovudin er ikke nødvendig
- Hiv-RNA >50 kopier/ml ved fødsel/ forløsning og tidlig vannavgang (<34 uker) uansett virusnivå: iv zidovudin* er indisert. Gevinsten er usikker ved hiv-RNA mellom 50 og 1000 kopier/ml. I tillegg kontinueres den perorale behandlingen
Keisersnitt (elektivt og akutte)
- Hiv-RNA <50 kopier/ ml: tar sin perorale hivbehandling som vanlig. Intravenøst zidovudin er ikke nødvendig
- Hiv-RNA >50 kopier/ml: Intravenøs zidovudin* startes 2 timer før inngrep. Gevinsten er usikker ved hiv-RNA mellom 50 og 1000 kopier/ml. I tillegg kontinueres den perorale behandlingen
* Dosering zidovudin (Retrovir®): 2 mg/ kg første time, deretter 1mg/kg/time. Zidovudin er et uregistrert preparat og bør bestilles i god tid, for eksempel i u 36 (se tabell over)
Vannavgang
Nær termin
Primær vannavgang har tidligere vært assosiert med økt risiko for smitte til barnet, og risikoen øker med økende tid fra vannavgang til forløsning. Hos kvinner med planlagt vaginal forløsning og hiv-RNA <50 er denne risikoen sannsynligvis svært liten og en studie har ikke funnet økt risiko for smitte ved opptil 25 timer mellom vannavgang og fødsel (22, 23). Da induksjonsprosessen kan ta tid, anbefales likevel induksjon av fødsel så raskt som praktisk mulig (19). Er sectio planlagt, utføres dette snarlig (avh. av virusnivå) med medisinering som skissert over.
Preterm vannavgang
Enkelte studier finner økt risiko for preterm fødsel, men dette er ikke rapportert i den franske perinatale kohort hos kvinner behandlet med ART (5, 13).
- Etter uke 34: Snarlig igangsetting vurderes. Individuell vurdering mellom u 34-37, i samråd med et tverrfaglig team (se under)
- Før uke 34: gi betametason og avvei fordel og risiko ved prematuritet. Forløsningstidspunkt og metode bør diskuteres i team med barnelege og infeksjonsmedisiner.
Methergin (19)
Det bør utvises forsiktighet ved administrasjon av methergin til pasienter som mottar cytokrom p450 (CYP) 3A4 enzymhemmere (i praksis proteasehemmere eller cobicistat) pga. fare for økte metherginnivå og risiko for ischemi.
Kvinner som bruker CYP3A4 enzyminduktor (i praksis efavirenz) kan få redusert effekt av methergin.
Oppfølgning av barnet (24)
Barnet skal starte posteksposisjonsprofylakse så snart som mulig etter fødsel, helst innen 4 timer. Kontakt barnelege og se barnelegeforeningens veileder (24).
Har mor vært virussupprimert gjennom svangerskapet, gis zidovudin mikstur i 4 uker. Dersom mor ikke har fått behandling i svangerskapet, eller har høye RNA-kopier, skal barnet ha fullverdig hivbehandling. Kontakt barnelege med erfaring i å behandle barn med hiv.
Blodprøver av barnet (hiv-RNA eller hiv-DNA provirus) tas ved 2-3, 6-8 og 10-12 ukers alder. En klinisk kontroll av barnet ved 6-8 uker dersom mor har vært virussupprimert (hiv-RNA<50), flere kontroller om mer komplisert situasjon.
K-vitamin: 2 dråper per os x 1 i tre dager.
Amming (7)
I tråd med europeiske retningslinjer anbefaler vi at kvinner med hiv i Norge ikke ammer. Dersom mor er fullt virussupprimert (hiv-RNA<50) i u 32 er risikoen for smitte ved amming svært liten (<0.5-1%), men den er ikke helt utvisket. Langtidseffekt hos barn ved eksponering for hiv medikamenter via brystmelk er heller ikke godt dokumentert. Dette er hovedårsakene til at en anbefaler å unngå amming i land der morsmelkerstatning er trygt og tilgjengelig. Tiltak for å hemme melkeproduksjon som underbinding av bryst og eventuelt medikamentell behandling, planlegges før fødsel hos fødselslege. Helse og omsorgsdepartementet har nylig vedtatt at morsmelkserstatning skal være gratis til barn født av kvinner med hiv i første leveår. Kommunene forvalter denne ordningen (Morsmelkerstatning er gratis for barn av hivpositive mødre - regjeringen.no).
Kvinner kan av ulike personlige, sosiale og kulturelle årsaker likevel ønske å amme. Dersom hun har fullt supprimert virus over tid og historisk god etterlevelse, anbefaler vi at hun støttes i dette valget. En bør tidlig i graviditeten ha samtale med kvinnen der en kartlegger hennes ønsker, informerer om risiko for smitte og behov for tettere oppfølging av mor og barn i ammeperioden. Mor bør ha en kontaktperson ved barselavdeling eller ammeveileder på sykehuset som hun kan kontakte direkte, dersom hun opplever utfordringer i forbindelse med amming.
Dersom barnet fødes prematurt bør det ikke ammes.
Oppfølging av mor og barn som ammes (7)
-
- Månedlig hiv-RNA både av mor og barn
- Fullamming så kort som mulig, maksimalt 6 måneder, deretter gradvis avvenning over 2-4 uker
- Blandet ernæring bør unngås
- Barnet bør testes hhv 4 og 8 uker (hiv-DNA provirus eller hiv-RNA) etter at ammingen er avsluttet
- Behandlingsvarigheten med zidovudin følger anbefalingene som for barn som ikke ammes, dvs. i 4 uker
- I følgende situasjoner bør ammingen avsluttes pga. risiko for hivsmitte til barnet:
- Dersom mor har påvisbart hiv-RNA i blod (hiv-RNA >50 kopier/ml)
- Ved mastitt eller blødende brystvorter (dersom ensidig kan man amme fra det andre brystet). Dersom kortvarig problem kan en gi tidligere nedfrosset brystmelk til barnet (det affiserte brystet kan pumpes og melken kastes). Dersom langvarig problem bør en avslutte amming.
- Dersom mor eller barnet har symptomer på gastroenteritt
Se også pediatriveilederen og britiske retningslinjer (https://www.bhiva.org/pregnancy-guidelines).
Endringslogg/forandringer fra tidligere versjon
Kapittelet ble grundig revidert i 2019, men under er det største endringene i ny versjon skissert.
Forløsning: Den største forskjellen i revidert veilederkapittelet er at det foreslås vaginal fødsel ved hiv-RNA mellom 50-399 kopier/ml dersom eneste formål er å forhindre smitte. Denne endringen er foretatt etter grundig diskusjon med det infeksjonsmedisinske miljø og i tråd med nylig oppdatert nasjonal hiv-veileder. ACOG/DCD foreslår hiv-RNA-grense på 1000 kopier/ml, men vi foreslår 400 kopier/ml som øvre grense i tråd med europeiske retningslinjer.
Kvinner med hiv-RNA < 50 kopier/ml kan håndteres som andre obstetriske pasienter, også med tanke på operativ forløsning. Det foreslås dog å være tilbakeholden med invasiv fosterovervåkning og kun benytte skalpelektrode og skalplaktat/-ph på meget streng indikasjon.
Diagnostikk: Tilføyelse om hurtigdiagnostikk
Oppfølging: Det er lagt til forslag om cx-måling i u 24 heller enn i u 28, samt at det foreslås en ekstra tilvekstmåling i u 32 pgaøkt forekomst av FGR .
Amming: Rådene om å avstå fra amming er myket noe opp, da det oppfordres i å støtte de kvinne som etter grundig rådgivning ønsker å amme. Tilføyelse av at det nå nylig er besluttet at morsmelkserstatning skal være gratis første leveår
Litteratur
1. FHI. Årsrapport 2022. Overvåkning av seksuelt overførbare infeksjoner 2022 [updated 15.03.2023. Available from: https://www.fhi.no/publ/2023/overvakning-av-seksuelt-overforbare-infeksjoner.-arsrapport-2022.
2. FHI. Hivinfeksjon/Aids - veileder for helsepersonell: FHI; [updated 08.04.2022. Available from: https://www.fhi.no/nettpub/smittevernveilederen/sykdommer-a-a/hivinfeksjonaids---veileder-for-hel/.
3. Nesheim SR, FitzHarris LF, Mahle Gray K, Lampe MA. Epidemiology of Perinatal HIV Transmission in the United States in the Era of Its Elimination. Pediatr Infect Dis J. 2019;38(6):611-6.
4. Thorne C, Patel D, Fiore S, Peckham C, Newell M, et. a. Mother-to-child transmission of HIV infection in the era of highly active antiretroviral therapy. Clin Infect Dis. 2005;40(3):458-65.
5. Sibiude J, Le Chenadec J, Mandelbrot L, Hoctin A, Dollfus C, Faye A, et al. Update of Perinatal Human Immunodeficiency Virus Type 1 Transmission in France: Zero Transmission for 5482 Mothers on Continuous Antiretroviral Therapy From Conception and With Undetectable Viral Load at Delivery. Clin Infect Dis. 2023;76(3):e590-e8.
6. Crowell TA, Colby DJ, Pinyakorn S, Fletcher JLK, Kroon E, Schuetz A, et al. Acute Retroviral Syndrome Is Associated With High Viral Burden, CD4 Depletion, and Immune Activation in Systemic and Tissue Compartments. Clin Infect Dis. 2018;66(10):1540-9.
7. NFIM. Faglige retningslinjer for oppfølging og behandling av hiv 2022 [updated 2022. Available from: https://www.legeforeningen.no/contentassets/9c25406fe07149f193c5a62473c4ebf9/hivretningslinjer2022.pdf.
8. Eke AC, Mirochnick M, Lockman S. Antiretroviral Therapy and Adverse Pregnancy Outcomes in People Living with HIV. N Engl J Med. 2023;388(4):344-56.
9. Næss-Andresen K, Sørsvang L, Berntzen LS, Wæhre T. [Pregnant women with HIV must be followed closely]. Tidsskr Nor Laegeforen. 2018;138(11).
10. BHIVA guidelines for the management of HIV in pregnancy and postpartum 2018 (2020 third interim update): British HIV Assosiation; 2018 [updated 2020. Available from: https://www.bhiva.org/pregnancy-guidelines.
11. Wedi CO, Kirtley S, Hopewell S, Corrigan R, Kennedy SH, Hemelaar J. Perinatal outcomes associated with maternal HIV infection: a systematic review and meta-analysis. Lancet HIV. 2016;3(1):e33-48.
12. Weis N, Katzenstein TL, Ørbæk M, Storgaard M, Pedersen G, Johansen IS, et al. The Danish HIV Birth Cohort (DHBC) - a nationwide, prospective cohort. BMJ Open. 2021;11(7):e044565.
13. Shinar S, Agrawal S, Ryu M, Walmsley S, Serghides L, Yudin MH, et al. Perinatal outcomes in women living with HIV-1 and receiving antiretroviral therapy-a systematic review and meta-analysis. Acta Obstet Gynecol Scand. 2022;101(2):168-82.
14. Ørbaek M, Thorsteinsson K, Moseholm Larsen E, Katzenstein TL, Storgaard M, Johansen IS, et al. Risk factors during pregnancy and birth-related complications in HIV-positive versus HIV-negative women in Denmark, 2002-2014. HIV Med. 2020;21(2):84-95.
15. Xiao PL, Zhou YB, Chen Y, Yang MX, Song XX, Shi Y, et al. Association between maternal HIV infection and low birth weight and prematurity: a meta-analysis of cohort studies. BMC Pregnancy Childbirth. 2015;15:246.
16. Mandelbrot L, Jasseron C, Ekoukou D, Batallan A, Bongain A, Pannier E, et al. Amniocentesis and mother-to-child human immunodeficiency virus transmission in the Agence Nationale de Recherches sur le SIDA et les Hépatites Virales French Perinatal Cohort. Am J Obstet Gynecol. 2009;200(2):160.e1-9.
17. Aho I, Kaijomaa M, Kivelä P, Surcel HM, Sutinen J, Heikinheimo O. Most women living with HIV can deliver vaginally-National data from Finland 1993-2013. PLoS One. 2018;13(3):e0194370.
18. Briand N, Jasseron C, Sibiude J, Azria E, Pollet J, Hammou Y, et al. Cesarean section for HIV-infected women in the combination antiretroviral therapies era, 2000-2010. Am J Obstet Gynecol. 2013;209(4):335.e1-.e12.
19. Recommendations for the Use of Antiretroviral Drugs During Pregnancy and Interventions to Reduce Perinatal HIV Transmission in the United States: CDC; [updated 31.01.2023.
20. Peters H, Francis K, Harding K, Tookey PA, Thorne C. Operative vaginal delivery and invasive procedures in pregnancy among women living with HIV. Eur J Obstet Gynecol Reprod Biol. 2017;210:295-9.
21. Pettersson K, Sønnerborg A, Westling K, Yilmaz A. HIV: Inf.preg; 2015 [Available from: https://www.medscinet.se/infpreg/healthcareinfoMore.aspx?topic=20.
22. Cotter AM, Brookfield KF, Duthely LM, Gonzalez Quintero VH, Potter JE, O'Sullivan MJ. Duration of membrane rupture and risk of perinatal transmission of HIV-1 in the era of combination antiretroviral therapy. Am J Obstet Gynecol. 2012;207(6):482.e1-5.
23. Peters H, Byrne L, De Ruiter A, Francis K, Harding K, Taylor GP, et al. Duration of ruptured membranes and mother-to-child HIV transmission: a prospective population-based surveillance study. Bjog. 2016;123(6):975-81.
24. Rojahn A, Klingenberg C, Døllner H. Perinatal HIV smitte helsebibilioteket2017 [Available from: https://www.helsebiblioteket.no/innhold/retningslinjer/pediatri/generell-veileder-i-pediatri/3.infeksjoner-vaksiner-og-undersokelse-av-adoptivbarn/3.8-human-immunsvikt-virus-hiv.
Genital herpes
Gry Findal Drammen SH (UXFIGR@vestreviken.no)
Karianne Nodenes (spesialist i hud og venerologi) OUS-NKSOI/Olafiaklinikken
Grete A.B. Kro (mikrobiolog) OUS-Rikshospitalet
Regine Barlinn (mikrobiolog) OUS- Rikshospitalet
Anbefaling
-
Antiviral behandling i minst 10 dager før forventet forløsning hos gravide med residiverende HSV anbefales (II)
-
Sectio ved genital primærinfeksjon etter svangerskapsuke 34 anbefales (II)
-
Vaginal fødsel ved aktivt utbrudd med sekundær genital herpes vurderes
-
Viruspåvisning ved PCR metode anbefales ved symptomer på primærutbrudd i svangerskapet (III)
Søkestrategi
Pyramidesøk, Cochrane, Up To Date, CINAHL, BMJ Best Practice, IUSTI og BASHH, Folkehelseinstituttet, infpreg.se
Søkeord
Herpes simplex virus, genitalt, svangerskap
Etiologi
Agens: Herpes simplex virus type 2 (HSV-2), men også i økende grad type 1 (HSV-1).
Inkubasjonstiden er 5-7 dager. De fleste smittes av asymptomatisk partner som ikke vet om infeksjonen. Smittemåten er både ved genital- og oralsex.
Epidemiologi
Genital HSV-2 er hyppigst, men genital HSV-1 ses ofte blant yngre voksne. I en svensk studie av personer mellom 35-95 år, estimeres seroprevalens av HSV-1 på 79 % og HSV-2 på 12,9 %.
HSV-2 IgG antistoff påvises hos nær 30 % av gravide kvinner i Norge, hvor mindre enn 1 av 10 har hatt symptomer. HSV-1 antistoff påvises hos 70 % av den voksne befolkning.
Medfødt herpes er svært sjeldent (1:2 500 til 1:35 000). I Sverige hvor frekvensen blant gravide er lik som i Norge, rapporteres smittet nyfødt i 1:13 000 fødsler.
Risikogrupper
- Primær genital herpes mot slutten av svangerskapet (siste 5 uker)
- Gravide med residiverende utbrudd ved fødsel
- Gravide med herpessuspekte sår genitalt
- Gravide med seksualpartner med genital herpes
Føtal smitterisiko (transmisjonsrate)
Primær infeksjon i dagene omkring fødselstermin er svært risikofylt for fosteret. Vertikal smittefrekvens ved vaginal fødsel er 30-50 %.
Residiv infeksjon ved fødsel: Barnet beskyttes av passivt overførte maternelle antistoff. Vertikal smitterisiko er til stede, men under 3 %.
Diagnostikk
Klinikk
Førstegangsutbrudd; Typiske smertefulle blemmer og forstørrede lymfeknuter i lysken.
Atypiske former med fissurer eller kløe er hyppig.
Ved residiv føles ofte prodromal symptomer med stikninger og/eller parestesier.
HSV-2 gir sterkere utbrudd og hyppigere residiv enn HSV-1.
Laboratoriepåvisning
Serologi
Kan avgjøre om et utbrudd er primært eller residiv. Prøver tatt tidligere i svangerskapet eller før kan også bidra til å skille mellom primær eller residiverende infeksjon. Sjekk derfor om det finnes nedfryste prøver.
Typespesifikk serologi er tilgjengelig.Påvisning av HSV-type 2 antistoffer taler for genital infeksjon. Påvisning av HSV-type 1 kan ikke differensiere mellom genital eller orofaryngeal infeksjon.
HSV – serologi tolkning sammen med klinisk herpesutbrudd
Primærinfeksjon:
- IgG negativ og IgM negativ. Taler for primærinfeksjon. Ny prøve anbefales om 2-3 uker for å bekrefte en serokonversjon. Antistoff påvises normalt 2-4 uker etter smitte.
- IgG negativ og IgM positiv. Taler for primær infeksjon. Ny prøve anbefales om 2-3 uker for å bekrefte en serokonversjon.
- IgG positiv og IgM positiv. Taler for primær infeksjon (Ved residiv kan det noen ganger sees en noe svakere respons på IgM)
Immunitet/sekundærinfeksjon:
- IgG positiv og IgM negativ. Taler for sekundær infeksjon.
Direkte viruspåvisning (PCR)
Direkte påvisning av virus med PCR som skiller mellom HSV-1 og HSV-2
er nødvendig for diagnostisering.
Prøve tas fra utbruddsstedet; fra sårsekret, vesikkelinnhold, og cervixsekret.
Virustransportmedium brukes ved forsendelse.
Evt. overflateprøver fra det nyfødte barnet (konjunktiva, svelg, nasopharynx, blod, blemmer)
Behandling
Herpesutbrudd og virusutskillelse kan hindres ved peroral behandling. Aciklovir, valaciklovir, famciklovir er alle effektive.
Aciklovir er best dokumentert ved graviditet.
1. Residiverende genital herpes
a. De fleste residivutbrudd er kortvarige og krever ikke behandling før 38 svangerskapsuke. Residiv med kraftige symptomer kan behandles med standard dose av Aciklovir, men er ellers unødvendig.
b. Aciklovir 400mgx3 10 dager før termin bør vurderes.
2. Primær genital herpes i første og andre trimester
a. Behandle utbrudd med standard dose Aciklovir (200mg x5), første dose tidlig i forløpet.
b. Vurder Aciklovir 400mgx3 10 dager før forventet forløsning
3. Primær genital herpes i tredje trimester
a. Behandle primærutbrudd med standard dose Aciklovir
b. Vurder Aciklovir 400mgx3 frem til forløsning.
Full suppresjon med Acyklovir oppnås etter 5 dagers behandling.
Forløsning
Residiverende genital herpes
- Spør om prodromalsymptom og se etter lesjoner. Dersom kvinnen bruker profylakse er ikke dette nødvendig
- Usikkert utbrudd ved fødsel: Ta virusprøve fra utbruddssted
- Ved utbrudd i fødselskanalen og rier; keisersnitt kan vurderes, men risiko for smitteoverføring er < 3 %. I Nice-guidelines, British Association for Sexual Health and Hiv (Bash) og RCOGs retningslinjer stilles spørsmålstegn ved nytten av sectio pga meget lav smitterisiko satt opp mot generell risiko og komplikasjoner ved sectio. De mener også at vakuum og scalp-elektrode pga. lav smitterisiko, kan brukes på vanlig obstetrisk indikasjon. Vi mener derfor de fleste kvinner med sekundærutbrudd kan føde vaginalt, men at gestasjonsalder, bruk av antiviral behandling og kvinnens ønske skal tas i betraktning.
Primærutbrudd genitalt
- Forløsningen bør skje ved keisersnitt.
- Vannavgang mer enn 4 timer: vaginal forløsning, evt. Aciklovir. Invasive metoder som scalpelektrode eller scalp-blodprøver kun på meget streng obstetrisk indikasjon
Barnelege bør varsles ved fødsel og herpessykdom ifht evt. videre oppfølgning av barnet. Ved usikkerhet rundt primvær-vs sekundærutbrudd, kan det tas PCR-overflateprøver av barnet (konjunktiva, svelg, nasopharynx, blod, blemmer, laserasjoner).
Amming
Tillatt. Mor med utbrudd i barselstiden bør oppfordres til god håndhygiene og unngå direkte kontakt mellom lesjonen og barnet
Komplikasjoner
Herpesinfeksjon hos nyfødte er en alvorlig sykdom med encefalitt, sepsis og/eller utbredt hud og slimhinnesykdom. Langtidsprognosen avgjøres av graden av encefalitt. Selv noen nyfødte med svært mild hudherpes, får CNS-sekvele. Prognosen for et HSV-1-infisert barn er bedre enn for et HSV-2-infisert barn.
Tiltak
Markér på helsekortet dersom den gravide eller partner har genital herpes.
Gravid med partner som har genital herpes bør tilbys serologisk HSV-2 testing.
Hvis kvinnen er negativ, bør paret oppfordres til å bruke kondom eller avstå fra seksuell aktivitet nær termin.
Vaksine mot HSV-1/HSV-2 finnes ennå ikke.
Litteratur
1. Stray-Pedersen B, Paavonen J. Clinical management of genital herpes in women. I: Eds.: Donders G, Stray-Pedersen B. Viral infections in pregnancy. Elsevier, Paris 2002 131-145
2. Genital herpes. Int J STD AIDS January 2011
3. https://www.rcog.org.uk/globalassets/documents/guidelines/management-genital-herpes.pdf
4. https://www.iusti.org/regions/europe/euroguidelines.htm
5. https://www.bashhguidelines.org/current-guidelines/genital-ulceration/herpes-in-pregnancy-2014/
6. https://www.uptodate.com/contents/treatment-of-genital-herpes-simplex-virus-infection
7. https://fhi.no/nettpub/smittevernveilederen/sykdommer-a-a/herpes-simplexvirus-infeksjoner
8. Olsson J. Herpes virus seroepidemiology in the adult Swedish population. Immun Ageing. 2017 May 10;14:10. doi: 10.1186/s12979-017-0093-4. eCollection 2017.
9. 2017 Patel R et al. European guidelines for the management of genital herpes. Int J STD AIDS. 2017 Dec;28(14):1366-1379. doi: 10.1177/0956462417727194. Epub 2017 Aug 24
10. https://www.medscinet.se/infpreg/healthcareinfoMore.aspx?topic=19
Zikavirus
Anne Helbig Fostermedisinsk avdeling OUS (ahelbig@ous-hf.no)
Dagny Haug Dorenberg (infeksjonsmedisiner/mikrobiolog) FHI
Gry Findal Drammen SH
Anbefalinger
- Gravide kvinner anbefales å ikke reise til endemiske områder under svangerskapet (se oppdaterte reiseråd på FHI.no) IV
- Ved mulig eksponering (reise eller ubeskyttet sex med mannlig partner som har vært i aktuelle områder de siste 3 månedene), anbefales å ta blodprøver av begge III
- Kvinner med mistanke om zikavirusinfeksjon på laboratorieprøver henvises til fostermedisinsk senter IV
Søkestrategi
Pyramidesøk, Cochrane, WHO, UpToDate , PubMed, RCOG, CDC, ECDC, Folkehelseinstituttets hjemmesider, Strategirapport 2018 «Diagnostikk av infeksjoner hos gravide foster og nyfødte- en oppdatering» fra Referansegruppen for ekstern kvalitetssikring i virologi og serologi (NFMM), infpreg.se
Søkeord
Zikavirus, pregnancy, congenital, fetal
Etiologi
Zikavirus er et flavivirus, beslektet med dengue-, japansk encefalitt (JE)-, gulfeber- og skogflåttencefalitt (TBE)-virus. Viruset er nevrotropt og kan overføres via placenta til fosterets nevronale stamceller, og føre til alvorlige nevrologiske misdannelser, sykdom og død
Epidemiologi
Viruset forekommer endemisk i subtropiske og tropiske deler av verden (oppdatert liste på Infoside FHI.no) (1). Etter pandemien i Mellom-og Sør-Amerika i 2015, har epidemien avtatt globalt, men sporadiske utbrudd kan forventes. I Norge er det få tilfeller av påvist smitte, og ingen hos gravide.
Smittemåte
Viruset smitter hovedsakelig via stikk fra Aedes aegypti- myggen, som ikke finnes i Norge. Det kan også smitte via blod, vertikalt fra mor til foster, og via seksuell kontakt. Viruset kan påvises i morsmelk, men det er ikke observert smitte til barnet via amming.
Risikofaktorer
Maternell smitterisiko
Kvinnen kan smittes via infisert mygg ved opphold i endemiske områder, ubeskyttet seksuell kontakt med infisert mannlig partner, eller blodtransfusjon.
Føtal smitterisiko (transmisjonsrate)
Fosteret kan smittes via placenta etter maternell infeksjon rundt konsepsjon eller under svangerskapet, uavhengig av maternelle symptomer. Vertikal transmisjonsrate er noe usikker, men i en studie fra Fransk Polynesia under en pågående zikavirusepidemi anslått til 26 %. Risiko for føtale avvik og komplikasjoner ved maternell infeksjon er estimert til 4-9 %, basert på flere studier (2). Risiko for medfødte avvik og spontanabort/fosterdød er høyest ved smitte i 1. trimester (ca. 15 %) (2,3). Tallene er imidlertid usikre, da underdiagnostikk av mindre føtale avvik ikke kan utelukkes. Den samme studien fra Fransk Polynesia beskrev føtal/neonatal utfall ved påvist intrauterin smitte; 45 % asymptomatiske, 20 % milde til moderate symptomer, 21 % alvorlige komplikasjoner og 14 % spontanabort/fosterdød (3).
Diagnostikk
Klinikk
Inkubasjonstiden er 3-12 dager. Infeksjonen er asymptomatisk hos de fleste. Eventuelle symptomer kan være lett feber, hodepine, muskel- og leddsmerter, konjunktivitt, og/eller makulo-papuløst utslett. Symptomene er oftest milde og varer opptil én uke. Guillain-Barré-syndrom forekommer en sjelden gang.
En rekke CNS-avvik er beskrevet ved føtal infeksjon, men det kan gå mange uker før disse kan påvises. Mikrocefali som resultat av kortikal atrofi er et velkjent, men sent symptom; destruktive lesjoner, CNS-kalsifikasjoner, og ventrikulomegali er noen tidligere manifestasjoner. Migrasjonsforstyrrelser, kortikale avvik og dys-/agenesi av diverse cerebrale strukturer er andre mulige funn. Extracerebrale funn inkluderer kalsifikasjoner i parenkymatøse organer og placenta, øyeavvik, kontrakturer og polyhydramnion (som ledd i nevrologiske avvik), intrauterin veksthemming, spontanabort og fosterdød (2,4,5).
Laboratoriediagnostikk
Maternell infeksjon
Det anbefales å ta blodprøver av alle gravide og partnere av gravide som har reist i endemiske land, uavhengig av symptomer. Prøver av mor og barn kan også være aktuelle ved påviste føtale (eller nyfødt) misdannelser (spesielt CNS) der man ikke kan utelukke eksponering for zikavirus.
Der det er behov for nærmere utredning (importfeber ved symptomer eller ved behov for direkte påvisning av virus) kan prøvene sendes direkte til FHI som utfører PCR og annen differensialdiagnostikk.
Serologi
- Screeningtest med antistoffpåvisning (IgM/IgG) 1-2 uker etter hjemkomst. Prøvene kan tas i primærhelsetjenesten.
- Ved negativt resultat anbefales oppfølgningsprøve av begge 4 uker etter siste mulige eksponering (med mindre første prøven allerede oppfyller kriteriet).
- IgM-antistoffer mot zikavirus påvises vanligvis i løpet av den første uken og inntil 3 mnd etter symptomdebut.
- IgG-antistoff sees etter 1-2 uker med forventet signifikant titerstigning etter et tidsintervall på 2-3 uker.
- Pga. kryssreaksjoner med andre flavivirus er det viktig med informasjon om tidspunkt og område for reise, opplysninger om mulig tidligere infeksjon med for eksempel denguevirus eller vaksinasjon mot andre flavivirus (gulfeber, JE -og TBE-vaksine).
- Ved usikkerhet om det foreligger en aktuell infeksjon av nyere dato; undersøk med lokalt mikrobiologisk laboratorium om det finnes nedfrosne prøver fra tidligere i, eller før svangerskapet, som kan analyseres for sammenligning.
Viruspåvisning (PCR)
Virus kan påvises i blod i om lag én uke, lengre i urin. I tilfeller der det er behov for rask avklaring, kan PCR i serum og/eller urin være indisert. Se «Algoritme for zikavirusdiagnostikk hos gravide» under https://www.fhi.no/sv/smittsomme-sykdommer/zika/rad-til-helsepersonell-om-zikafeber.
Hvis det er bekreftet eller mistenkt maternell smitte på basis av blodprøvene, bør den gravide henvises til fostermedisinsk senter.
Føtal infeksjon
Ved mistanke om føtal/nyfødtinfeksjon (påvist maternell smitte, eller anamnese på eksponering i svangerskapet i kombinasjon med CNS-misdannelse eller fosterdød) kan PCR utføres i fostervann, urin, blod, placenta, eller annet føtalt vev.
Optimal tidspunkt og sensitivitet for PCR-diagnostikk ved amniocentese er ikke kjent. Negativ PCR i fostervann, eller i navlestrengsblod, kan ikke utelukke føtal infeksjon. Positiv PCR i fostervann kan representere et tilfeldig funn og bør ikke ekskludere andre årsaker til føtale avvik.
Nyfødtprøver:
Det anbefales prøver ved fødsel av alle barn født av mødre der zikasmitte i svangerskapet ikke med sikkerhet kan utelukkes (epidemiologisk eller påviste antistoffer). Dette anbefales uavhengig av påviste skader eller resultat av amniocentese (6), da skader kan oppstå etter fødselen. Barnelege bør informeres om problemstillingen.
Det anbefales IgM og PCR i serum, og PCR i urin og placentavev. Isolert positivt IgM-funn bør kontrolleres.
Meldeplikt
Ved klinisk mistanke om smitte i svangerskap og/eller zikavirusrelaterte fostermisdannelser skal tilfellet meldes MSIS.
Behandling
Behandling av maternell infeksjon er symptomatisk. Det finnes ingen behandling som forebygger eller behandler føtal smitte. Amming frarådes ikke (7).
Profylakse
Det finnes foreløpig ingen vaksine mot zikaviruset.
Gravide, kvinner med aktivt graviditetsønske, og mannlige partnere anbefales å unngå reiser til endemiske områder. Hvis reise ikke kan utsettes, anbefales å beskytte seg mot myggstikk og smitte via seksuell kontakt, se ”Råd til gravide og andre reisende” på www.fhi.no.
Ved seksuell kontakt med mannlige partnere som har reist i de aktuelle områdene anbefales kondom/sikker sex de første 3 månedene etter siste mulige smittedato, uavhengig av symptomer; alternativt til mannens testresultat foreligger (8).
Gjentagelsesrisiko
Gjennomgått zikavirusinfeksjon gir antagelig langvarig immunitet og sannsynlig beskyttelse mot ny smitte ved fremtidig svangerskap (9).
Litteratur
1. Zika - FHI [Internet]. [cited 2019 Apr 29]. Available from: https://www.fhi.no/sv/smittsomme-sykdommer/zika/
2. Pomar L, Musso D, Malinger G, Vouga M, Panchaud A, Baud D. Zika virus during pregnancy: From maternal exposure to congenital Zika virus syndrome. Prenat Diagn. 2019;(April):1–11.
3. Pomar L, Vouga M, Lambert V, Pomar C, Hcini N, Jolivet A, et al. Maternal-fetal transmission and adverse perinatal outcomes in pregnant women infected with Zika virus: Prospective cohort study in French Guiana. BMJ. 2018;363.
4. Hoen B, Schaub B, Funk ALAL, Ardillon V, Boullard M, Cabié A, et al. Pregnancy Outcomes After ZIKV Infection in French Territories in the Americas. Obstet Anesth Dig. 2018 Mar 15;38(3):131–2.
5. Rice ME, Galang RR, Roth NM, Ellington SR, Galand RR, Roth NM, et al. Vital Signs : Zika-Associated Birth Defects and Neurodevelopmental Abnormalities Possibly Associated with Congenital Zika Virus Infection. Morb Mortal Wkly Rep. 2018;67(31):858–67.
6. Rasmussen SA, Jamieson DJ, Honein MA, Petersen LR. Zika Virus and Birth Defects — Reviewing the Evidence for Causality. N Engl J Med. 2016;374(20):1981–7.
7. Mann TZ, Haddad LB, Williams TR, Hills SL, Read JS, Dee DL, et al. Breast milk transmission of flaviviruses in the context of Zika virus: A systematic review. Paediatr Perinat Epidemiol. 2018;32(4):358–68.
8. Polen KD, Gilboa SM, Hills S, Oduyebo T, Kohl KS, Brooks JT, et al. Update: Interim Guidance for Preconception Counseling and Prevention of Sexual Transmission of Zika Virus for Men with Possible Zika Virus Exposure — United States, August 2018. MMWR Morb Mortal Wkly Rep. 2018;67(31):868–71.
9. Baud D, Gubler DJ, Schaub B, Lanteri MC, Musso D. An update on Zika virus infection. Lancet. 2017;390(10107):2099–109.
Influensa
Trine Hessevik Paulsen (lege) FHI, (trineHessevik.Paulsen@fhi.no)
Anna Hayman Robertson (virolog) FHI
Lill Trogstad (lege/epidemiolog) FHI
Anbefalinger
- Kvinner som er i 2. eller 3. trimester i influensasesongen bør tilbys inaktivert sesonginfluensavaksine når denne blir tilgjengelig på høsten, jf. forskrift om nasjonalt vaksinasjonsprogram § 5 (Ib-III).
- Gravide i 1. trimester som tilhører en av de andre risikogruppene for alvorlig influensa, eller en av de øvrige målgruppene for vaksinasjon (husstandskontakt, svinerøkter, helsepersonell) bør få tilbud om vaksine (Ib-III).
Søkestrategi og kvalitetsvurdering
Dette dokumentet gir en oversikt over influensa hos gravide, basert på tilgjengelig kunnskap og nyere systematiske kunnskapsoppsummeringer. I tillegg er det gjort ikke-systematiske søk i Pub Med og oppslag i UpToDate, på WHO og ECDCs nettsider. Innholdet er i samsvar med Kunnskapsgrunnlaget for influensavaksinasjon på Folkehelseinstituttets nettsider, hvor det ligger systematiske søk til grunn. Vaksinasjonsanbefalingene er i tråd med anbefalingene gitt av WHO, som baserer seg på fire randomiserte kontrollerte studier på effekt av influensavaksine til gravide, alle fra lavinntektsland (Ib). Øvrig dokumentasjon baserer seg på observasjonsstudier (grad III) 1.
Søkeord
Influensavirus, influensa, svangerskap, influensavaksine, antiviral behandling, antiviralia, post-partum, gravid, pandemi, tamiflu, oseltamivir
Etiologi
Influensa er en infeksjon i øvre og nedre luftveier som forårsakes av influensavirus. På bakgrunn av biologiske og immunologiske egenskaper skilles det mellom influensavirus type A og B. Influensa A kan deles inn i subtyper basert på kombinasjonen av overflateproteinene hemagglutinin (H) og neuraminidase (N), mens influensa B deles inn i to linjer. To influensa A-virus (H1N1 og H3N2) og to influensa B-virus (Yamagata og Victoria) kan smitte til mennesker og forårsake utbrudd gjennom vintermånedene hvert år. I tillegg oppstår det noen ganger helt nye influensa A-virus som kan gi pandemier.
Gjennomgått infeksjon med et spesifikt influensavirus gir som hovedregel god immunitet mot det samme viruset. Men fordi virusene kan gjennomgå små eller større endringer i overflateproteinene hver sesong (antigen drift), er denne beskyttelsen ofte ikke god nok til å beskytte mot infeksjon med andre influensavirus. Hvert år må derfor WHO vurdere om sammensetningen av influensavaksinen skal revideres for at den skal stemme overens med de virus man tror vil prege kommende sesong.
Epidemiologi
Hvert år får mellom 5 og 10 % av befolkningen influensasykdom, mens andelen er opp mot 20 % blant barn og voksne som bor med barn. I tillegg er forekomsten av asymptomatiske eller svært milde influensainfeksjoner antatt å være betydelig 2-4. I gjennomsnitt får 1,7 % av den norske befolkning diagnosen influensalignende sykdom i primærhelsetjenesten i løpet av en influensasesong, mens innleggelsesraten er 48 per 100 000 personer. Det er stor variasjon mellom sesonger 5. Det er anslått at det i gjennomsnitt dør 900 personer hver sesong av influensa i Norge 6. Selv om dødsfallene hovedsakelig inntreffer i den eldste aldersgruppen, sees det nesten hvert år dødsfall hos personer < 18 år 5.
Økt morbiditet og mortalitet hos gravide er rapportert både under tidligere pandemier og i ordinære influensasesonger 7-22. Gravide kvinner er overrepresentert blant innlagte for influensa i sykehus og intensivenheter.
Økt risiko for pustebesvær, lungebetennelse og død hos gravide er rapportert under tidligere pandemier 11-13. Også i ordinære influensasesonger er det rapportert om økt risiko for alvorlig influensasykdom og komplikasjoner hos gravide 7,9,10,14,16,21,22.
Smittemåte
- Luftsmitte via aerosoler
- Dråpesmitte
- Kontaktsmitte
Transmisjonsrisiko
Lav smittedose er tilstrekkelig for å utvikle infeksjon. Smitteførende periode er vanligvis ett døgn før symptomdebut og 3-5 dager framover. Det er også mulig å være asymptomatisk, men smitteførende. Inkubasjonstid er 1-4 dager, vanligvis 2 dager.
Transplacental transmisjon av influensavirus til fosteret er lite studert, men synes ikke å være vanlig 15,23. En håndfull kasuistikker beskriver intrauterin smitte fra mor til barn 24-27.
Risikofaktorer
Graviditet er en risikofaktor for økt morbiditet og mortalitet ved influensa. Den økte risikoen hos gravide tilskrives normale fysiologiske endringer i svangerskapet, som økt hjertefrekvens, slagvolum, oksygenforbruk og redusert lungekapasitet. I tillegg nedjusteres den celle-medierte immuniteten som en tilpasning til det genetisk fremmede fosteret. De influensa-spesifikke immunmodulerende mekanismene hos gravide er ikke godt forstått, men synes å gjøre gravide mer mottagelig for, og/eller hardere affisert av influensa 28.
Komorbide tilstander, som for eksempel kronisk hjerte- eller lungesykdom (f.eks. astma), diabetes, kronisk nyresykdom, malignitet, immunosuppresjon, fedme og anemi øker risikoen for sykehusinnleggelse og/eller komplikasjoner ved influensa ytterligere hos gravide 10,17,21,29,30.
Diagnostikk
Klinisk diagnose
Vanligvis presenterer influensa seg med brå start av feber, muskelsmerter, hodepine og påvirket allmenntilstand, stort sett med luftveissymptomer som rennende nese, sår hals og tørrhoste. Klinisk influensasykdom varer som regel i sju til ti dager. Sannsynligvis er en betydelig andel av infeksjonene asymptomatiske 31.
Laboratoriediagnostikk
Prøve bør tas tidligst mulig etter symptomdebut og innen 10 dager. Vedvarende virusutskillelse kan forventes hos alvorlig immunsupprimerte og intensivpasienter.
Penselprøve fra nasofarynks og/eller svelg for påvisning av virusarvestoff ved PCR er vanligste metode. Dette inngår som en del av panelet luftveispakke (multiplex-PCR) hos mange laboratorier.
Komplikasjoner
Maternelle
De fleste gravide med influensa har et normalt sykdomsforløp og normalt svangerskapsutfall, men risikoen for alvorlig influensasykdom og maternell død øker utover i svangerskapet. Risikoen synes å være størst i 3. trimester, i tillegg til den første tiden post-partum. Gravide har om lag 7 ganger høyere risiko for å bli innlagt med alvorlig influensa enn ikke-gravide kvinner i fertil alder, og er overrepresenterte blant sykehus- og intensivinnlagte med influensasykdom 17,20,32. Komorbide tilstander øker risikoen for sykehusinnleggelse ytterligere 17,30.
Pneumoni er den vanligste komplikasjonen ved influensa hos gravide så vel som hos ikke-gravide, enten som sekundær bakteriell pneumoni eller primær influensapneumoni. Ved ko-infeksjon til influensa påvises hyppigst Streptococcus pneumoniae, fulgt av Staphylococcus aureus 33. Primær influensapneumoni bør mistenkes ved persisterende eller forverrede influensasymptomer (høy feber, dyspnø, ev. cyanose) 34. Sekundær bakteriell pneumoni presenterer seg ofte som en forverring av feber og luftveissymptomer etter initial forbedring. Influensa er assosiert med en økt risiko for bakteriell sepsis og akutt lungesviktsyndrom (ARDS), og graviditet er funnet å være en selvstendig risikofaktor for sistnevnte 8,35. Multiorgansvikt, nevromuskulære- og hjerterelaterte komplikasjoner forekommer.
Føtale
Negative svangerskapsutfall ved influensasykdom synes å være knyttet til influensainfeksjon hos mor heller enn vertikalt overført infeksjon. Influensainfeksjon i svangerskapet er assosiert med preterm fødsel, lav fødselsvekt og fosterdød 18,36-38. Data fra pandemien viste at spedbarn født under mors innleggelse for influensa hadde høyere risiko for innleggelse i nyfødtintensiv, og 5-minutters Apgar-score på seks eller lavere 39.
Tidligere studier har også funnet assosiasjon mellom influensasykdom i svangerskapet, forsinket kognitiv utvikling hos barnet og risiko for psykisk sykdom, men det er få studier og sikker årsakssammenheng er ikke etablert.
De minste barna, særlig barn under 6 måneder, har økt risiko for sykehusinnleggelse som følge av influensasykdom 8,40-42.
Behandling
I Norge foreligger ikke nasjonale retningslinjer eller veileder for bruk av antiviralia mot influensa. Folkehelseinstituttet har informasjon om antiviral behandling og forebygging av influensa på sine nettsider.
Behandlende lege må vurdere om pasienter og gravide med influensa, uavhengig av om de er testet eller vaksinert, skal tilbys antiviral behandling. Vurderingen må baseres på graden av symptomer, om pasienten tilhører risikogruppe, sykdomsvarighet, og eventuelle særskilte smittevernhensyn. Behandlingen bør initieres så snart som mulig i løpet av de første 48 timene etter symptomdebut. Pasienter som er så syke at de legges inn i sykehus, bør alltid vurderes for antivirale legemidler, også senere enn 48 timer fra symptomdebut.
American College of Obstetrics and Gynecology (ACOG) og Centers for Disease Control and Prevention (CDC) anbefaler antiviral behandling ved influensalignende symptomer hos gravide i alle trimestre og til og med to uker etter fødsel 43,44. Det europeiske smittevernbyrået (ECDC) anbefaler bruk av antiviralia til gravide der det er klinisk indisert og ev. som post-eksponeringsprofylakse til gravide kvinner med andre risikofaktorer for alvorlig influensasykdom 45.
Av influensaspesifikke antiviralia er det kun oseltamivir kapsel (Tamiflu®) som er tilgjengelig i Norge per 2019. Zanamivir nesespray (Relenza ®) utgikk fra preparatlisten i 2017, men er tilgjengelig på godkjenningsfritak. Peramivir og baloxavir marboxil er nyere antiviralia som ennå ikke er tilgjengelige i Norge.
Folkehelseinstituttet overvåker resistens hos influensavirus i Norge. Siden 2009 har det vært små utbrudd med resistente virus både i Norge og globalt. Det er også sett resistensutvikling etter behandling med antiviralia, først og fremst hos immunsupprimerte og små barn. Likevel er frekvensen av resistens svært lav både nasjonalt og globalt 46.
Effekt og sikkerhet ved bruk av antiviralia i svangerskapet
Oseltamivir er vist å gi reduksjon av influensalignende symptomer og kan forkorte sykdomsvarigheten med 16-18 timer hos ellers friske voksne. I tillegg er det vist redusert risiko for nedre luftveisinfeksjon og innleggelse i sykehus 47-49. Behandling med oseltamivir innen 48 timer etter symptomdebut er assosiert med redusert dødelighet hos sykehusinnlagte med influensa 50,51. Data fra pandemien i 2009 fant at behandling innen 48 timer med oseltamivir hos gravide var assosiert med redusert risiko for alvorlig influensasykdom og død 18,30,50. Behandling innen 3-4 døgn er også vist å kunne ha noe effekt 52.
Det mangler randomiserte studier for bruk av antiviralia hos gravide. Dyreforsøk og omfattende klinisk erfaring med oseltamivirbehandling av gravide har ikke gitt holdepunkter for skadelige virkninger. Observasjonsstudier (kohort- og registerstudier) indikerer heller ikke økt risiko for svangerskapskomplikasjoner, neonatal morbiditet eller mortalitet etter behandling med oseltamivir eller zanamivir 53-56.
Sikkerhet ved bruk av zanamivir og oseltamivir i svangerskapet ble blant annet undersøkt i en stor registerstudie hvor Norge, Sverige, Danmark og Frankrike deltok. Studien inkluderte nesten 700 000 gravide kvinner, hvorav over 5800 fikk neuraminidasehemmere forskrevet i løpet av svangerskapet. 74 % hentet ut oseltamivir, og de resterende zanamivir. Man fant ingen assosiasjon mellom bruken av antiviralia i svangerskapet og økt risiko for lav fødselsvekt, SGA, lav Apgar score, dødfødsel, krybbedød, misdannelser, eller neonatal morbiditet etter distribusjon verken i 1., 2., eller 3. trimester 55.
Profylakse
Influensavaksinasjon av gravide kvinner er det mest effektive tiltaket for å beskytte mor og barn mot influensainfeksjon og influensarelaterte komplikasjoner i svangerskapet, i post-partum perioden og i barnets første levemåneder. Beskyttelsen influensavaksinasjon gir mot influensainfeksjon varierer mellom sesonger, men ligger på om lag 60 %. Effekten hos gravide tilsvarer den man ser hos ikke-gravide57-60.
Vaksinasjon i svangerskapet induserer betydelige mengder anti-influensa-spesifikke IgG som aktivt fraktes over placenta og beskytter spedbarnet flere måneder etter fødsel. I tillegg utskilles IgA i morsmelk som kan ha en viss beskyttende effekt 61-63.
Gravide i 2. og 3. trimester anbefales influensavaksine mot sesonginfluensa om høsten. Gravide i 1. trimester som har tilleggsrisiko eller på annen måte er inkludert i målgruppene for sesonginfluensavaksine (for eksempel helsepersonell), anbefales også influensavaksine.
Det er betydelig erfaring med bruk av inaktivert sesonginfluensavaksine til gravide. Det er ikke holdepunkter for at influensavaksinasjon i svangerskapet er forbundet med alvorlige hendelser hos mor eller barn 36,37,64-69. Les utførlig beskrivelse av effekt og sikkerhet i Kunnskapsgrunnlaget for influensavaksinasjon i Vaksinasjonsveilederen på Folkehelseinstituttets nettsider.
Referanser
1. Fell DB, Azziz-Baumgartner E, Baker MG, et al. Influenza epidemiology and immunization during pregnancy: Final report of a World Health Organization working group. Vaccine 2017; 35(43): 5738-50.
2. Jayasundara K, Soobiah C, Thommes E, Tricco AC, Chit A. Natural attack rate of influenza in unvaccinated children and adults: a meta-regression analysis. BMC infectious diseases 2014; 14(1): 670.
3. Kuster SP, Shah PS, Coleman BL, et al. Incidence of influenza in healthy adults and healthcare workers: a systematic review and meta-analysis. PloS one 2011; 6(10): e26239.
4. Somes MP, Turner RM, Dwyer LJ, Newall AT. Estimating the annual attack rate of seasonal influenza among unvaccinated individuals: A systematic review and meta-analysis. Vaccine 2018; 36(23): 3199-207.
5. Hauge SH, Bakken IJ, de Blasio BF, Haberg SE. Burden of medically attended influenza in Norway 2008-2017. Influenza and other respiratory viruses 2019; 13(3): 240-7.
6. Gran JM, Iversen B, Hungnes O, Aalen OO. Estimating influenza-related excess mortality and reproduction numbers for seasonal influenza in Norway, 1975-2004. Epidemiol Infect 2010; 138(11): 1559-68.
7. Agrawal A, Agarwal S, Kumar V, Nawal CL, Mital P, Chejara R. A study of an influenza A (H1N1)pdm09 outbreak in pregnant women in Rajasthan, India. International journal of gynaecology and obstetrics: the official organ of the International Federation of Gynaecology and Obstetrics 2016; 132(2): 146-50.
8. Bonmarin I, Belchior E, Bergounioux J, et al. Intensive care unit surveillance of influenza infection in France: the 2009/10 pandemic and the three subsequent seasons. Euro surveillance : bulletin Europeen sur les maladies transmissibles = European communicable disease bulletin 2015; 20(46).
9. Cheng AC, Holmes M, Dwyer DE, et al. Influenza epidemiology in patients admitted to sentinel Australian hospitals in 2015: the Influenza Complications Alert Network. Communicable diseases intelligence quarterly report2016; 40(4): E521-e6.
10. Dodds L, McNeil SA, Fell DB, et al. Impact of influenza exposure on rates of hospital admissions and physician visits because of respiratory illness among pregnant women. CMAJ : Canadian Medical Association journal = journal de l'Association medicale canadienne 2007; 176(4): 463-8.
11. Freeman DW, Barno A. Deaths from Asian influenza associated with pregnancy. American Journal of Obstetrics & Gynecology 1959; 78(6): 1172-5.
12. Hardy JM, Azarowicz EN, Mannini A, Medearis DN, Jr., Cooke RE. The effect of Asian influenza on the outcome of pregnancy, Baltimore, 1957-1958. American journal of public health and the nation's health 1961; 51: 1182-8.
13. Harris JW. INFLUENZA OCCURRING IN PREGNANT WOMEN: A STATISTICAL STUDY OF THIRTEEN HUNDRED AND FIFTY CASES. JAMA 1919; 72(14): 978-80.
14. Hartert TV, Neuzil KM, Shintani AK, et al. Maternal morbidity and perinatal outcomes among pregnant women with respiratory hospitalizations during influenza season. American journal of obstetrics and gynecology 2003; 189(6): 1705-12.
15. Irving WL, James DK, Stephenson T, et al. Influenza virus infection in the second and third trimesters of pregnancy: a clinical and seroepidemiological study. BJOG : an international journal of obstetrics and gynaecology2000; 107(10): 1282-9.
16. Kline K, Hadler JL, Yousey-Hindes K, et al. Impact of pregnancy on observed sex disparities among adults hospitalized with laboratory-confirmed influenza, FluSurv-NET, 2010-2012. Influenza and other respiratory viruses2017; 11(5): 404-11.
17. Mazagatos C, Delgado-Sanz C, Oliva J, Gherasim A, Larrauri A. Exploring the risk of severe outcomes and the role of seasonal influenza vaccination in pregnant women hospitalized with confirmed influenza, Spain, 2010/11-2015/16. PloS one 2018; 13(8): e0200934.
18. Meijer WJ, van Noortwijk AG, Bruinse HW, Wensing AM. Influenza virus infection in pregnancy: a review. Acta obstetricia et gynecologica Scandinavica 2015; 94(8): 797-819.
19. Memoli MJ, Harvey H, Morens DM, Taubenberger JK. Influenza in pregnancy. Influenza and other respiratory viruses 2013; 7(6): 1033-9.
20. Mertz D, Lo CK, Lytvyn L, Ortiz JR, Loeb M. Pregnancy as a risk factor for severe influenza infection: an individual participant data meta-analysis. BMC infectious diseases 2019; 19(1): 683.
21. Neuzil KM, Reed GW, Mitchel EF, Simonsen L, Griffin MR. Impact of influenza on acute cardiopulmonary hospitalizations in pregnant women. American journal of epidemiology 1998; 148(11): 1094-102.
22. Rush B, Martinka P, Kilb B, McDermid RC, Boyd JH, Celi LA. Acute Respiratory Distress Syndrome in Pregnant Women. Obstetrics and gynecology 2017; 129(3): 530-5.
23. Kanmaz HG, Erdeve O, Ogz SS, et al. Placental transmission of novel pandemic influenza a virus. Fetal and pediatric pathology 2011; 30(5): 280-5.
24. Dulyachai W, Makkoch J, Rianthavorn P, et al. Perinatal pandemic (H1N1) 2009 infection, Thailand. Emerging infectious diseases 2010; 16(2): 343-4.
25. Gu J, Xie Z, Gao Z, et al. H5N1 infection of the respiratory tract and beyond: a molecular pathology study. Lancet (London, England) 2007; 370(9593): 1137-45.
26. McGregor JA, Burns JC, Levin MJ, Burlington B, Meiklejohn G. Transplacental passage of influenza A/Bangkok (H3N2) mimicking amniotic fluid infection syndrome. American journal of obstetrics and gynecology 1984; 149(8): 856-9.
27. Yawn DH, Pyeatte JC, Joseph JM, Eichler SL, Garcia-Bunuel R. Transplacental transfer of influenza virus. Jama 1971; 216(6): 1022-3.
28. Rasmussen SA, Jamieson DJ, Uyeki TM. Effects of influenza on pregnant women and infants. American Journal of Obstetrics & Gynecology 2012; 207(3): S3-S8.
29. Cox S, Posner SF, McPheeters M, Jamieson DJ, Kourtis AP, Meikle S. Hospitalizations with respiratory illness among pregnant women during influenza season. Obstetrics and gynecology 2006; 107(6): 1315-22.
30. Mosby LG, Rasmussen SA, Jamieson DJ. 2009 pandemic influenza A (H1N1) in pregnancy: a systematic review of the literature. American journal of obstetrics and gynecology 2011; 205(1): 10-8.
31. Hayward AC, Fragaszy EB, Bermingham A, et al. Comparative community burden and severity of seasonal and pandemic influenza: results of the Flu Watch cohort study. The Lancet Respiratory medicine 2014; 2(6): 445-54.
32. Trushakova S, Kisteneva L, Guglieri-López B, et al. Epidemiology of influenza in pregnant women hospitalized with respiratory illness in Moscow, 2012/2013-2015/2016: a hospital-based active surveillance study. BMC pregnancy and childbirth 2019; 19(1): 72-.
33. Klein EY, Monteforte B, Gupta A, et al. The frequency of influenza and bacterial coinfection: a systematic review and meta-analysis. Influenza and other respiratory viruses 2016; 10(5): 394-403.
34. Martin CM, Kunin CM, Gottlieb LS, Barnes MW, Liu C, Finland M. Asian influenza A in Boston, 1957-1958. I. Observations in thirty-two influenza-associated fatal cases. AMA archives of internal medicine 1959; 103(4): 515-31.
35. Kalil AC, Thomas PG. Influenza virus-related critical illness: pathophysiology and epidemiology. Critical care (London, England) 2019; 23(1): 258.
36. Fell DB, Savitz DA, Kramer MS, et al. Maternal influenza and birth outcomes: systematic review of comparative studies. BJOG : an international journal of obstetrics and gynaecology 2017; 124(1): 48-59.
37. Håberg SE, Trogstad L, Gunnes N, et al. Risk of Fetal Death after Pandemic Influenza Virus Infection or Vaccination. New England Journal of Medicine 2013; 368(4): 333-40.
38. Hansen C, Desai S, Bredfeldt C, et al. A large, population-based study of 2009 pandemic Influenza A virus subtype H1N1 infection diagnosis during pregnancy and outcomes for mothers and neonates. The Journal of infectious diseases 2012; 206(8): 1260-8.
39. Maternal and infant outcomes among severely ill pregnant and postpartum women with 2009 pandemic influenza A (H1N1)--United States, April 2009-August 2010. MMWR Morbidity and mortality weekly report 2011; 60(35): 1193-6.
40. Cromer D, van Hoek AJ, Jit M, Edmunds WJ, Fleming D, Miller E. The burden of influenza in England by age and clinical risk group: a statistical analysis to inform vaccine policy. The Journal of infection 2014; 68(4): 363-71.
41. Gill PJ, Ashdown HF, Wang K, et al. Identification of children at risk of influenza-related complications in primary and ambulatory care: a systematic review and meta-analysis. The Lancet Respiratory medicine 2015; 3(2): 139-49.
42. Lafond KE, Nair H, Rasooly MH, et al. Global Role and Burden of Influenza in Pediatric Respiratory Hospitalizations, 1982-2012: A Systematic Analysis. PLoS medicine 2016; 13(3): e1001977.
43. ACOG Committee Opinion No. 753: Assessment and Treatment of Pregnant Women With Suspected or Confirmed Influenza. Obstetrics and gynecology 2018; 132(4): e169-e73.
44. Centers for Disease Control and Prevention. Recommendations for Obstetric Health Care Providers Related to Use of Antiviral Medications in the Treatment and Prevention of Influenza, 2019.
45. European Centre for Disease Prevention and Control. Expert opinion on neuraminidase inhibitors for the prevention and treatment of influenza – review of recent systematic reviews and meta-analyses. Stockholm: ECDC, 2017.
46. Lackenby A, Besselaar TG, Daniels RS, et al. Global update on the susceptibility of human influenza viruses to neuraminidase inhibitors and status of novel antivirals, 2016–2017. Antiviral Research 2018; 157: 38-46.
47. Dobson J, Whitley RJ, Pocock S, Monto AS. Oseltamivir treatment for influenza in adults: a meta-analysis of randomised controlled trials. The Lancet 2015; 385(9979): 1729-37.
48. Jefferson T, Jones MA, Doshi P, et al. Neuraminidase inhibitors for preventing and treating influenza in adults and children. Cochrane Database of Systematic Reviews 2014; (4).
49. Heneghan CJ, Onakpoya I, Jones MA, et al. Neuraminidase inhibitors for influenza: a systematic review and meta-analysis of regulatory and mortality data. Health technology assessment (Winchester, England) 2016; 20(42): 1-242.
50. Muthuri SG, Venkatesan S, Myles PR, et al. Effectiveness of neuraminidase inhibitors in reducing mortality in patients admitted to hospital with influenza A H1N1pdm09 virus infection: a meta-analysis of individual participant data. The Lancet Respiratory medicine 2014; 2(5): 395-404.
51. Lytras T, Mouratidou E, Andreopoulou A, Bonovas S, Tsiodras S. Effect of early oseltamivir treatment on mortality in critically ill patients with different types of influenza: a multi-season cohort study. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America 2019.
52. Siston AM, Rasmussen SA, Honein MA, et al. Pandemic 2009 influenza A(H1N1) virus illness among pregnant women in the United States. Jama 2010; 303(15): 1517-25.
53. Wollenhaupt M, Chandrasekaran A, Tomianovic D. The safety of oseltamivir in pregnancy: an updated review of post-marketing data. Pharmacoepidemiology and drug safety 2014; 23(10): 1035-42.
54. Chambers CD, Johnson D, Xu R, Luo Y, Jones KL. Oseltamivir use in pregnancy: Risk of birth defects, preterm delivery, and small for gestational age infants. Birth defects research 2019.
55. Graner S, Svensson T, Beau AB, et al. Neuraminidase inhibitors during pregnancy and risk of adverse neonatal outcomes and congenital malformations: population based European register study. BMJ (Clinical research ed) 2017; 356: j629.
56. Van Bennekom CM, Kerr SM, Mitchell AA. Oseltamivir exposure in pregnancy and the risk of specific birth defects. Birth defects research 2019.
57. Madhi SA, Cutland CL, Kuwanda L, et al. Influenza Vaccination of Pregnant Women and Protection of Their Infants. New England Journal of Medicine 2014; 371(10): 918-31.
58. Steinhoff MC, Katz J, Englund JA, et al. Year-round influenza immunisation during pregnancy in Nepal: a phase 4, randomised, placebo-controlled trial. The Lancet Infectious diseases 2017; 17(9): 981-9.
59. Tapia MD, Sow SO, Tamboura B, et al. Maternal immunisation with trivalent inactivated influenza vaccine for prevention of influenza in infants in Mali: a prospective, active-controlled, observer-blind, randomised phase 4 trial. The Lancet Infectious diseases 2016; 16(9): 1026-35.
60. Zaman K, Roy E, Arifeen SE, et al. Effectiveness of Maternal Influenza Immunization in Mothers and Infants. New England Journal of Medicine 2008; 359(15): 1555-64.
61. Maertens K, De Schutter S, Braeckman T, et al. Breastfeeding after maternal immunisation during pregnancy: providing immunological protection to the newborn: a review. Vaccine 2014; 32(16): 1786-92.
62. Mbawuike IN, Six HR, Cate TR, Couch RB. Vaccination with inactivated influenza A virus during pregnancy protects neonatal mice against lethal challenge by influenza A viruses representing three subtypes. Journal of virology1990; 64(3): 1370-4.
63. Schlaudecker EP, Steinhoff MC, Omer SB, et al. IgA and neutralizing antibodies to influenza a virus in human milk: a randomized trial of antenatal influenza immunization. PloS one 2013; 8(8): e70867.
64. Getahun D, Fassett MJ, Peltier MR, et al. Association between seasonal influenza vaccination with pre- and postnatal outcomes. Vaccine 2019; 37(13): 1785-91.
65. Moro P, Baumblatt J, Lewis P, Cragan J, Tepper N, Cano M. Surveillance of Adverse Events After Seasonal Influenza Vaccination in Pregnant Women and Their Infants in the Vaccine Adverse Event Reporting System, July 2010-May 2016. Drug safety 2017; 40(2): 145-52.
66. Naleway AL, Irving SA, Henninger ML, et al. Safety of influenza vaccination during pregnancy: a review of subsequent maternal obstetric events and findings from two recent cohort studies. Vaccine 2014; 32(26): 3122-7.
67. Nunes MC, Aqil AR, Omer SB, Madhi SA. The Effects of Influenza Vaccination during Pregnancy on Birth Outcomes: A Systematic Review and Meta-Analysis. American journal of perinatology 2016; 33(11): 1104-14.
68. Polyzos KA, Konstantelias AA, Pitsa CE, Falagas ME. Maternal Influenza Vaccination and Risk for Congenital Malformations: A Systematic Review and Meta-analysis. Obstetrics and gynecology 2015; 126(5): 1075-84.
69. Simoes EAF, Nunes MC, Carosone-Link P, et al. Trivalent influenza vaccination randomized control trial of pregnant women and adverse fetal outcomes. Vaccine 2019; 37(36): 5397-403.
Smitteforebyggende tiltak på fødeavdelingen
Gry Findal Drammen SH (UXFIGR@vestreviken.no)
Egil Lingaas (smittevernsoverlege) OUS
Spredning av infeksjon kan skje ved alle fødsler; fra mor til nyfødt, fra mor/nyfødt til andre barselkvinner, nyfødte eller til personalet. Tiltak og forholdsregler vil i stor grad avhenge av type infeksjon og mikrobe. For spesifikke råd henstilles det til de aktuelle mikrobe-avsnittene i kapittel 10, 11 og 12. Hvert enkelt sykehus/helseforetak vil også ha grundige prosedyrer for smittevern, MRSA og antibiotikaresistente tarmbakterier som det enkelte helsepersonell bør sette seg inn i.
Blodsmitte
HIV, HBV, HCV
Kontaktsmitte
MRSA, ESBL, VRE, varicella, HSV, enterovirus, CMV
Dråpe/luftsmitte
Influensa, kikhoste, meslinger, tuberkulose, parvovirus, parotittvirus
Diagnostikk
Serologisk testing
- Spesifikt IgM tyder på/kan tyde på aktuell infeksjon
- Spesifikt IgG tyder på gjennomgått infeksjon/tidligere smitte
Maternelle IgG-antistoffer overføres til fosteret og beskytter den nyfødte
Mottakelige mor/barn er IgG-negative
Direkte påvisning
Av aktuelt materiale; blod, fostervann, placenta etc. Utføres i hovedsak ved dyrkning eller PCR metodikk avhengig av infeksjonstype.
Forholdsregler ved infeksjon
Følg sykehusets smitteforebyggende tiltak.
Enkelte infeksjoner (eks. vannkopper og influensa) krever luftsmitteisolasjon (se nedenfor).
Intet smitteregime må hindre medisinsk forsvarlig behandling, pleie og omsorg.
Forløsning
Kan som oftest skje vaginalt, men dette vil avhenge av type infeksjon.
- Infisert mor skal ha enerom med egen dusj og WC
- Anvend smittefrakk, dobbelte hansker, munnbind, egnet fottøy, beskyttelsesbriller, engangsutstyr
- Blod, kroppssekret, fostervann, placenta og renselsen kan være smitteførende
- Reduser blodsøl
- Bruk minst mulig invasive metoder, dog er dette avhengig av type infeksjon og evt. bærertilstand
- Skalpelektrode bør unngås og ytre CTG-registrering foretrekkes
- Føtal skalpblodprøve bør unngås
- Helst ikke PCB
- Helst ikke vakuumekstraktor
- Episiotomi, tang og keisersnitt anvendes når påkrevet
- Placenta undersøkes på fødestuen og legges direkte på formalin
- Utstyr og instrumenter som tåler varme, dekontamineres i spyle- eller vaskedekontaminator, flater og gulv gulv med blodsøl og fostervann etc, desinfiseres med kjemisk desinfeksjonsmiddel i følge sykehuset rutiner.
Den nyfødte
- Anvend helst ikke munnsug
- Vask barnet godt for blodflekker
- Gi K- vitamin dråper, ikke sprøyte
- Barnelege varsles der det er relevant ifht. videre oppfølgning, behandling og evt. vaksine.
Amming
Tilrådelig ved de aller fleste infeksjoner, avh. av type infeksjon.
Barselavdelingen
Enerom med eget WC og dusj avh. av infeksjon.
Smitteregime avh. av infeksjon/agens.
Unngå blodkontakt mor-barn. Vær nøye med håndhygienen etter toalettbesøk, skifte av bind, før stell av barnet og før amming. Hansker anvendes dersom barnet har sår eller lesjoner. Sår hos mor plastres.
Barnet bør helst være på mors rom.
Vanlig kontakt med andre pasienter/besøkende tillates, dog avhengig av infeksjonstype.
Helsepersonell
Personale på føde og barsel bør testes for HBV, rubella, varicella, meslinger og kikhoste og personer uten antistoff bør vaksineres. Helsepersonell bør revaksineres mot kikhoste hvert tiende år.
Personalet som håndterer gravide og nyfødte bør også vaksineres mot sesonginfluensa
Personale med infeksjon, utslett etc. bør settes til andre oppgaver, eller sykmeldes.
God håndhygiene er det beste middel mot infeksjonsspredning.
Sår og lesjoner på hendene bør plastres, evt. anvend hansker.
Ved herpes munnsår anvendes munnbind ved stell av nyfødte.
Smitteuhell/mulig smitteeksponering av blodsmitte
Blod i åpne sår, stikkskader:
- Vask øyeblikkelig med rikelig såpe og vann
- Desinfiser med klorhexidinsprit 5mg/ml i 5-10 min
- Skademelding, samt oppfølging hos bedriftslegen 6 uker, 12 uker og 6 mnd.
Ved HIV-smittet pasient
Risikoen for Hivsmitte ved stikkskader er gjennomsnittlig 0,3 %.
Ved stikkskade med HIV positivt blod, må posteksposisjonellprofylakse startes snarest mulig, helst innen 2 timer. Denne kan trygt brukes av gravide. Posteksposisjonellprofylakse bør styres av spesialist i infeksjonsmedisin, men kan påbegynnes av annen lege.
Profylaksen består av:
Truvada 1 x 1 sammen med:
- Kaletra tabletter 2 x 2 eller
- Reyataz 300 mg x1 og Norvir 100 mg x 1.
Blodsprut/fostervann i øynene
- Skyll med rikelig fysiologisk saltvann i 3 min
- Blodprøve tas av smitteutsatt person til HBV; HCV og HIV
- Skademelding, samt oppfølging hos bedriftslegen 6 uker, 12 uker og 6 mnd.
Bakterielle infeksjoner
Ved vanlig bakterielle infeksjoner (stafylokokker, Gram‐negative staver o.a.) er det ingen spesiell risiko for gravide sammenlignet med ikke gravide. Basale smittevernrutiner praktiseres for alle pasienter, og vanlige isolerings‐ og smitteregimer benyttes der det er indisert. God håndvask og evt. desinfeksjon er en selvfølge.
MRSA
Gravide har ikke større risiko for å bli smittet med MRSA enn ikke‐gravide. Men gravide som er bærere av MRSA må isoleres i forbindelse med fødsel på institusjon. Ved keisersnitt der det er indikasjon for antibiotikaprofylakse, må profylaksen eventuelt modifiseres i henhold til bakteriens følsomhet for antibiotika.
Screening/testing
Alle pasienter som har vært inneliggende på helseinstitusjon, hatt tann-eller sårbehandling utenfor Norden innen de siste 12 mnd. bør screenes for MRSA.
Prøve tas med bakteriologisk prøvetakningspensel (Amies).
Prøve tas fra:
- nese
- tonsiller
- perineum
- evt. fra sår, innstikkssteder, kateter el. og merkes «MRSA-screening».
Pasienten kontaktsmitteisoleres (se under) inntil neg. MRSA-prøve.
Forholdsregler
Alle: Kontaktsmitteisolering med munnbind, eventuelt luftsmitteisolering ved økt risiko for smittespredning.
Gravide helserabeidere: Ingen ekstra forholdsregler.
Andre multiresistente bakterier (ESBL, VRE o.a.)
Gravide har ikke økt risiko for å bli smittet med multiresistente bakterier sammenlignet med ikke‐gravide, men ved bærerskap av ESBL, VRE o.a. må den gravide ligge på enerom på føde-og barselavdeling. Ved keisersnitt der det er indikasjon for antibiotikaprofylakse, må profylaksen eventuelt modifiseres i henhold til bakteriens følsomhet for antibiotika.
Screening/testing
Pasienter som tidligere har fått påvist ESBL-holdige bakterier.
Pasienter som I løpet av de siste 12 mndr.
har vært innlagt på helseinstitusjon utenfor Norden,
har vært innlagt på helseinstitusjon med pågående ESBL-utbrudd
bor sammen med person med ESBL-holdige bakterier
Prøve tas med bakteriologisk prøvetakningspensel, en pensel fra hvert sted.
Prøve tas fra:
- rektum (bør være avføring på penselen)
- sår og innstikksted for fremmedlegemer
- luftveier (ved symptomer her fra eller nylig intubasjon)
- urin (ved permanent kater)
Pasienten kontaktsmitteisoleres (se under) inntil neg. prøvesvar. Et negativt prøvesvar gjelder kun det aktuelle oppholdet.
Forholdsregler
Obs kontaktsmitteisolering og pleiepersonale bruker beskyttelse i forhold til dette. Pasienten kan ikke hente mat i felles buffet.
Gravide helsearbeidere: Ingen ekstra forholdsregler.
Litteratur
1. Eriksson M, Jarmar K, Weiland O, Westgren M. Blodexponering i samband med förlossningsverksamhet. Vanlig smittrisk som lätt kan minskas. Läkartidningen 1997;94:1302-4.
2. https://www.fhi.no/nettpub/smittevernveilederen/
3. https://www.fhi.no/publ/eldre/mrsa-veilederen/
4. https://www.fhi.no/nettpub/smittevernveilederen/temakapitler/09.-basale-smittevernrutiner-i-hels/
5. https://www.fhi.no/nettpub/smittevernveilederen/sykdommer-a-a/esbl-betalaktamaser-med-utvidet-spe/