Anbefalinger
- Ultralyd måling av fosterets hode, abdomen og femurlengde anbefales for å estimere fostervekt og bedømme vekst der det foreligger identifiserte risikofaktorer for eller mistanke om veksthemning (II).
- Dopplerundersøkelse av umbilikalarterien anbefales brukt for å diagnostisere placentasvikt som årsak til intrauterin veksthemning og som veiledning av klinisk håndtering (I).
- Det anbefales å gjøre en helhetsvurdering der mors tilstand, fosterets alder, vekt og vekst, fostervannsmengde, CTG med korttidsvariabilitet (STV) og Dopplerevaluering inngår (I).
- Forløsning bør vurderes ved opphørt (etter 34 uker) eller reversert (ved 32 uker) endediastolisk blodstrøm i arteria umbilicalis (ARED) (I)
- Det anbefales å gi kortikosteroider betametason (Celeston Chronodose®) til mor der forløsning planlegges ≤ uke 33+6 (I). (Se «Truende for tidlig fødsel»)
- Gi profylaktisk behandling med acetylsalisylsyre der det foreligger høy risiko for tidlig/alvorlig pre-eklampsi (I). Oppstart fra uke 12, senest ved 16 uker, og dose >100 mg foreslås (1, 2). (Se «Hypertensive svangerskapskomplikasjoner»)
Litteratursøk Pyramidesøk, UpToDate, The Cochrane Library, The American College of Obstetricians and Gynecologists Practice Bulletin, Royal College of Obstetricians and Gynaecologists (Green-top guideline No. 31), Clinical guidelines (canadiske), ISUOG Practice Guidelines, Pubmed.
Definisjoner
AGA (appropriate for gestational age): estimert fostervekt (EFW) ved ultralyd biometri 10-90 persentilen.
SGA (small for gestational age): EFW <10 persentilen eller vektavvik > ÷ 14 %.
IUGR (intrauterine growth restriction, intrauterin veksthemning): Et foster kan være mellom 10-90 persentilen i en måling og likevel ha IUGR. Altså innebærer IUGR avtagende vekst ved seriemålinger. Ved EFW eller abdominalomkrets (AC) < 10 persentilen må en mistenke IUGR. Jo lavere persentil eller større vektavvik jo sikrere kan en være på at fosteret er utsatt for intrauterin veksthemning og ikke bare er konstitusjonelt lite (3). Der en har mistanke om, eller har vist, at det foreligger IUGR kan en bruke Doppler av umbilikalarterien (UA) for å vurdere placentasvikt som årsak til langsom vekst (4) og evt Doppler i arteria cerebri media (MCA). Man antar at ca ¼- ½ av fostre som er SGA er konstitusjonelt små, og ikke har IUGR. Det er vesentlig å bruke adekvat referansemateriale for biometri og EFW i vurderingen (5), og være klar over ultralydmetodens begrensning ved estimering av foster vekt og vekst. Sikker gestasjonsalder er en forutsetning for vurdering av vekt og vekst. (Se «Ultralydundersøkelser i den alminnelige svangerskapsomsorgen»)
Det kan skilles mellom tidlig (<34 uker) og sen IUGR.
Forekomst
10-15 % av alle svangerskap utredes for langsom fostervekst.
Etiologi og risikofaktorer IUGR
Både genetiske og miljøforhold er bestemmende for fosterets vekst. Årsaksforholdene kan deles inn i føtale, placentære og maternelle, men ofte spiller flere faktorer inn.
Føtale: flerlinger, kromosomfeil, misdannelser, infeksjoner (toksoplasmose, rubella, CMV, herpes simplex, syfilis).
Placentære: Unormal placentering, kroniske inflammatoriske prosesser (for eksempel villitt av ukjent årsak), infarkter, enkel umbilicalarterie, unormalt navlesnorsfeste.
Maternelle: pre-eklampsi, tidligere født barn med IUGR eller intrauterin død, kronisk sykdom hos mor (hypertensjon, kronisk obstruktiv lungesykdom, kollagenoser, diabetes mellitus, trombofilier, nyresykdommer, anemi), medikamenter (cytostatika, steroider), høy maternell alder (>40 år), mor født med lav fødselsvekt, ernæringssvikt, uterine malformasjoner, røyking, rusmisbruk.
Komplikasjoner
Veksthemning er assosiert med økt risiko for perinatal sykdom og død, og kan ha konsekvenser for helsen på lang sikt. Også nevrologisk utvikling synes å være påvirket ved veksthemning.
Diagnostikk, oppfølging og behandling
Mål
Avklare om det foreligger maternelle tilstander som kan behandles, om det foreligger et friskt SGA-foster eller et foster med IUGR, og planlegge overvåking av svangerskapet, vurdere forberedende tiltak før evt preterm fødsel ((betametason (Celeston®) og Magnesium sulfat) (se «Preterm fødsel»).
Indikasjon for ultralydundersøkelse med biometri
Identifisert risikofaktor (-er) (se ovenfor)
Mistanke om lite foster (EFW eller AC <10 persentilen) ved ultralydundersøkelse på annen indikasjon.
Lavt symfyse fundus mål: Ved SF mål < 2.5 persentilen på referansekurven på helsekort for gravide henvises kvinnen til spesialisthelsetjenesten. Verdier mellom 2.5 og 10 persentilen kan være normalt, men kan også være tegn til begynnende veksthemning, og bør sammen med kvinnens øvrige risikoprofil vurderes individuelt. Ved avflatende SF mål eller dersom SF målet faller til <10 persentilen bør kvinnens øvrige risikoprofil vurderes for videre henvisning til spesialisthelsetjenesten. SF-mål metoden har stor intra- og interobserver variabilitet og lav sensitivitet (men bedre spesifisitet) for å identifisere SGA-fostre. Man skal derfor ha lav terskel for å henvise til ultralyd (6,7).
Mor kjenner lite liv (se «Lite liv»).
Undersøkelser
- Anamnese, blodtrykk og urinundersøkelse og kontroll av gestasjonsalders bestemmelse
- Ultralydundersøkelse:
- Biometri: hodestørrelse (HC), abdominalomkrets (AC) og femurlengde (FL) og estimering av fostervekt (EFW) ved hjelp av formler 8-10. Ved måling av biparietal diameter (BPD), MAD og FL kan en beregne vektavvik i prosent (10 persentilen = ÷ 14 % vektavvik, 5 persentilen: ÷ 20 % vektavvik, 2,5 persentilen = ÷ 22 % vektavvik)(11, 12).
- Vurdering av vekst: både et tidligere og det aktuelle vektestimatet inkluderes i vurderingen som derfor gir informasjon om vekst (8, 13).
- Evaluering av fostervannsmengde (fostervanns index, amniotic fluid index (AFI) eller dypeste vertikale lomme (DVP)). Det foreligger oligohydramnion når AFI < 5 cm eller DVP < 2 cm (14).
- Vurdering av fosteraktivitet.
- Ny gjennomgang av fosteranatomi foreslås ved tidlig og/eller alvorlig veksthemning, spesielt dersom en ikke finner annen forklaring som for eksempel placentasvikt (patologisk Doppler).
- Ved anatomiske avvik, tidlig veksthemning med normal Doppler eller polyhydramnion kan undersøkelse av fosterets karyotype og infeksjons serologisk undersøkelse av kvinnen være indisert (15).
- Ved identifiserte risikofaktorer foreslås doppler av arteria uterina (UtA) ved ca. svangerskapsuke 22-24. Ved normal UtA-doppler foreslås vekstkontroll i 3. trimester, ved patologisk UtA-doppler (Mean PI > 95 persentilen og/eller Notch) foreslås monitorering med vekstkontroller og dopplerundersøkelser hver 4. uke eller oftere (16).
- Dopplerundersøkelse av arteria umbilicalis (UA) anbefales. Dette bedrer presisjon ved diagnose av IUGR, og klinisk håndtering veiledet av UA-doppler reduserer antall intervensjoner (induksjon eller keisersnitt) og risiko for perinatal død (4).
- Ved tidlig IUGR (< 34 uker) foreslås monitorering med utvidet føto-maternell doppler evaluering (inkl. UA, arteria cerebri media (MCA), ductus venosus (DV), vena umbilicalis (UV) 17-19 UtA doppler og CTG med korttidsvariabilitet (CTG STV) 20 for å bestemme tidspunkt for forløsning. MCA-doppler har begrenset prediktiv verdi i denne gruppen, mens endring i MCA-doppler til patologisk mønster kan være tegn på forverring av fosterets tilstand og tilsier tettere kontroller.
- Ved sen IUGR sees sjeldnere uttalte forandringer i UA og DV, mens MCA-Doppler og cerebro-placental ratio (MCA PI/UA PI) (eller umbilico-cerebral ratio), UtA-doppler, fostervannsmengde og CTG med kortidsvariabilitet er nyttige i vurderingen av forløsningstidspunkt (21-24).
Forslag til oppfølging og behandling avhengig av gestasjonsalder
Individuell vurdering der en sammenholder all informasjon om maternell co-morbiditet, risikofaktorer, tidligere funn, gestasjonsalder og utvikling over tid anbefales og er bestemmende for svangerskapets prognose. Dagens forståelse foreslår forløsning dersom testingen tyder på at risiko for fosterdød overskrider risiko for neonatal død (død som følge av prematuritet). Mellom gestasjonsuke 26-29 betyr hver dag intrauterint bedret overlevelse med 1-2 % (17).
Ved preterm fødsel før uke 33+6 anbefales betametason (Celeston®) 12 mg intramuskulært i 2 dager for å fremme lungemodning og redusere neonatal død og sykelighet (25). Magnesiumsulfat gitt før preterm fødsel er vist å ha nevroprotektiv effekt; færre barn får cerebral parese (26, 27), det foreslås behandling med Magnesiumsulfat ved forventet fødsel ≤ 31+6 uker (Se «Preterm fødsel»).
Tabellen nedenfor er et forslag til håndtering av IUGR svangerskap i forhold til gestasjonsalder, men individuell tilpasning må alltid gjøres. Ved tidlig og alvorlig veksthemning foreslås oppfølging av lege med fostermedisinsk kompetanse og i avdeling med neonatal intensiv medisinsk service. Disse overvåkes med utvidet Doppler (UA, MCA, DV, UV), fostervannsmengde og CTG med STV. Ved sen veksthemning foreslås overvåkning med UA og MCA Doppler, fostervannsmengde og CTG med STV.
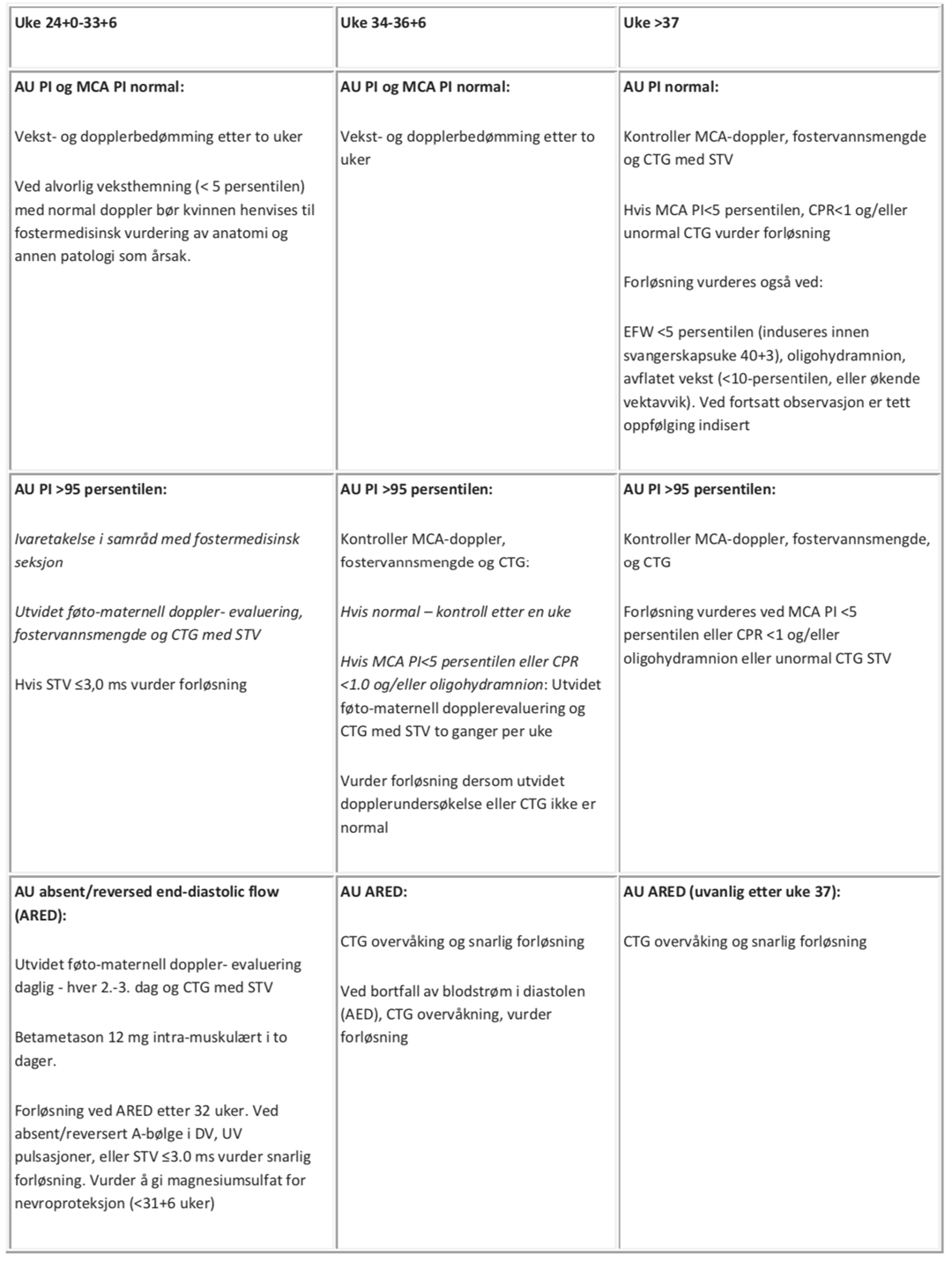
Absolutte forløsningsindikasjoner ved IUGR
- CTG-forandringer som: pre-terminalt mønster, kompliserte variable eller uniforme sene deselerasjoner, STV ≤ 3,0 ms (20).
- Patologisk DV-doppler (reversert eller opphørt blodstrøm i A-bølgen) hos foster etter 26-28 uke 28.
- UA-Doppler med reversert blodstrøm i diastole (ARED) etter uke 32, bortfall av diastolisk blodstrøm i UA (AED) etter uke 34 (29).
- Estimert fostervekt < 5 persentilen og sikker gestasjonsalder ≥ 40+3 uker (30).
- Ved EFW ≤ 400 og gestasjonsalder < 26 uker bør en i samråd med kvinnen, hennes partner og neonataloger, diskutere avventende holdning og vaginal forløsning.
Forløsningsmetode
- Fra uke 34-36 uker kan IUGR foster med bevart positiv diastolisk blodstrøm i UA forsøksvis forløses vaginalt med adekvat overvåkning og beredskap (epidural) for akutt keisersnitt, dersom maternell historie tillater det og det ikke foreligger andre føtale indikasjoner for keisersnitt. Oligohydramnion og endring i MCA, CPR eller patologisk UtA medfører større risiko for asfyksitegn og akutt keisersnitt (24, 30, 31).
- Ved UA ARED før 34 uke forløsning vanligvis med keisersnitt.
Gjentagelsesrisiko og profylakse
Ved veksthemning foreslås histopatologisk undersøkelse av placenta. Det er økt risiko for gjentakelse av veksthemning i et påfølgende svangerskap (32). Planlegging av neste svangerskap anbefales med eventuell utredning av kvinnen, og tidlig datering av et nytt svangerskap med ultralyd foreslås. Monitorering med vekstevaluering og Doppler foreslås. Kontrollintervallet er avhengig av resultater av vekst og Doppler undersøkelse i uke 22-24 og det kliniske bildet. Ved høy risiko for pre-eklampsi utvikling anbefales aspirin fra 12. svangerskapsuke til uke 36/40 avhengig av dose (150 -75 mg), da dette reduserer risiko for utvikling av pre-eklampsi (1, 2, 33). Kriterier for høy risiko for pre-eklampsi er beskrevet i kapittelet «Hypertensive svangerskapskomplikasjoner». Kvinner som har hatt et svangerskap med intrauterin veksthemning (både med og uten pre-eklampsi) har økt risiko for kardiovaskulær sykdom senere i livet. Det foreslås kartlegging av kardiovaskulær risiko postpartum (Se «Hypertensive svangerskapskomplikasjoner»).
Referanser
1. Rolnik DL, Wright D, Poon LC, et al. Aspirin versus Placebo in Pregnancies at High Risk for Preterm Preeclampsia. N Engl J Med 2017;377(7):613-22. doi: 10.1056/NEJMoa1704559 [published Online First: 2017/06/29]
2. Roberge S, Bujold E, Nicolaides KH. Aspirin for the prevention of preterm and term preeclampsia: systematic review and metaanalysis. Am J Obstet Gynecol 2018;218(3):287-93 e1. doi: 10.1016/j.ajog.2017.11.561 [published Online First: 2017/11/16]
3. Gordijn SJ, Beune IM, Thilaganathan B, et al. Consensus definition of fetal growth restriction: a Delphi procedure. Ultrasound Obstet Gynecol 2016;48(3):333-9. doi: 10.1002/uog.15884 [published Online First: 2016/02/26]
4. Alfirevic Z, Stampalija T, Dowswell T. Fetal and umbilical Doppler ultrasound in high-risk pregnancies. Cochrane Database Syst Rev 2017;6:CD007529. doi: 10.1002/14651858.CD007529.pub4 [published Online First: 2017/06/15]
5. Ioannou C, Talbot K, Ohuma E, et al. Systematic review of methodology used in ultrasound studies aimed at creating charts of fetal size. BJOG 2012;119(12):1425-39. doi: 10.1111/j.1471-0528.2012.03451.x [published Online First: 2012/08/14]
6. Robert Peter J, Ho JJ, Valliapan J, et al. Symphysial fundal height (SFH) measurement in pregnancy for detecting abnormal fetal growth. Cochrane Database Syst Rev 2012(7):CD008136. doi: 10.1002/14651858.CD008136.pub2 [published Online First: 2012/07/13]
7. Pay AS, Wiik J, Backe B, et al. Symphysis-fundus height measurement to predict small-for-gestational-age status at birth: a systematic review. BMC Pregnancy Childbirth 2015;15:22. doi: 10.1186/s12884-015-0461-z [published Online First: 2015/04/18]
8. Johnsen SL, Rasmussen S, Wilsgaard T, et al. Longitudinal reference ranges for estimated fetal weight. Acta Obstet Gynecol Scand 2006;85(3):286-97. [published Online First: 2006/03/24]
9. Hadlock FP, Harrist RB, Sharman RS, et al. Estimation of fetal weight with the use of head, body, and femur measurements--a prospective study. Am J Obstet Gynecol 1985;151(3):333-7. [published Online First: 1985/02/01]
10. Combs CA, Jaekle RK, Rosenn B, et al. Sonographic estimation of fetal weight based on a model of fetal volume. Obstet Gynecol 1993;82(3):365-70. [published Online First: 1993/09/01]
11. Gjessing HK, Grottum P, Okland I, et al. Fetal size monitoring and birth-weight prediction: a new population-based approach. Ultrasound Obstet Gynecol 2017;49(4):500-07. doi: 10.1002/uog.15954 [published Online First: 2016/05/01]
12. eSnurra. http://www.nsfm.no/esnurra/3.php
13. Fetocalc https://fetocalc-test.azurewebsites.net/
14. Kehl S, Schelkle A, Thomas A, et al. Single deepest vertical pocket or amniotic fluid index as evaluation test for predicting adverse pregnancy outcome (SAFE trial): a multicenter, open-label, randomized controlled trial. Ultrasound Obstet Gynecol 2016;47(6):674-9. doi: 10.1002/uog.14924 [published Online First: 2015/06/23]
15. Snijders RJ, Sherrod C, Gosden CM, et al. Fetal growth retardation: associated malformations and chromosomal abnormalities. Am J Obstet Gynecol 1993;168(2):547-55. [published Online First: 1993/02/01]
16. RCOG G-tGN. The Investigation and Management og the Small-for-Gestational-Age Fetus. Gree-top Guideline No. 31: Royal College of Obstetricians & Gynaecologists, 2013.
17. Baschat AA, Cosmi E, Bilardo CM, et al. Predictors of neonatal outcome in early-onset placental dysfunction. Obstet Gynecol 2007;109(2 Pt 1):253-61. doi: 10.1097/01.AOG.0000253215.79121.75 [published Online First: 2007/02/03]
18. Morris RK, Selman TJ, Verma M, et al. Systematic review and meta-analysis of the test accuracy of ductus venosus Doppler to predict compromise of fetal/neonatal wellbeing in high risk pregnancies with placental insufficiency. Eur J Obstet Gynecol Reprod Biol 2010;152(1):3-12. doi: 10.1016/j.ejogrb.2010.04.017 [published Online First: 2010/05/25]
19. Lees CC, Marlow N, van Wassenaer-Leemhuis A, et al. 2 year neurodevelopmental and intermediate perinatal outcomes in infants with very preterm fetal growth restriction (TRUFFLE): a randomised trial. Lancet2015;385(9983):2162-72. doi: 10.1016/S0140-6736(14)62049-3 [published Online First: 2015/03/10]
20. Serra V, Moulden M, Bellver J, et al. The value of the short-term fetal heart rate variation for timing the delivery of growth-retarded fetuses. BJOG 2008;115(9):1101-7. doi: 10.1111/j.1471-0528.2008.01774.x [published Online First: 2008/08/22]
21. Dunn L, Sherrell H, Kumar S. Review: Systematic review of the utility of the fetal cerebroplacental ratio measured at term for the prediction of adverse perinatal outcome. Placenta 2017;54:68-75. doi: 10.1016/j.placenta.2017.02.006 [published Online First: 2017/02/22]
22. Vollgraff Heidweiller-Schreurs CA, De Boer MA, Heymans MW, et al. Prognostic accuracy of cerebroplacental ratio and middle cerebral artery Doppler for adverse perinatal outcome: systematic review and meta-analysis. Ultrasound Obstet Gynecol 2018;51(3):313-22. doi: 10.1002/uog.18809 [published Online First: 2017/07/15]
23. Oros D, Figueras F, Cruz-Martinez R, et al. Longitudinal changes in uterine, umbilical and fetal cerebral Doppler indices in late-onset small-for-gestational age fetuses. Ultrasound Obstet Gynecol 2011;37(2):191-5. doi: 10.1002/uog.7738 [published Online First: 2010/07/10]
24. Severi FM, Bocchi C, Visentin A, et al. Uterine and fetal cerebral Doppler predict the outcome of third-trimester small-for-gestational age fetuses with normal umbilical artery Doppler. Ultrasound Obstet Gynecol2002;19(3):225-8. doi: 10.1046/j.1469-0705.2002.00652.x [published Online First: 2002/03/19]
25. Roberts D, Brown J, Medley N, et al. Antenatal corticosteroids for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane Database Syst Rev 2017;3:CD004454. doi: 10.1002/14651858.CD004454.pub3 [published Online First: 2017/03/23]
26. Crowther CA, Middleton PF, Voysey M, et al. Assessing the neuroprotective benefits for babies of antenatal magnesium sulphate: An individual participant data meta-analysis. PLoS Med 2017;14(10):e1002398. doi: 10.1371/journal.pmed.1002398 [published Online First: 2017/10/05]
27. Stockley EL, Ting JY, Kingdom JC, et al. Intrapartum magnesium sulfate is associated with neuroprotection in growth-restricted fetuses. Am J Obstet Gynecol 2018;219(6):606 e1-06 e8. doi: 10.1016/j.ajog.2018.09.010 [published Online First: 2018/09/22]
28. Bilardo CM, Wolf H, Stigter RH, et al. Relationship between monitoring parameters and perinatal outcome in severe, early intrauterine growth restriction. Ultrasound Obstet Gynecol 2004;23(2):119-25. doi: 10.1002/uog.965 [published Online First: 2004/02/11]
29. Resnik R. Fetal growth restriction: Evaluation and management. UpToDate 2019
30. Pilliod RA, Cheng YW, Snowden JM, et al. The risk of intrauterine fetal death in the small-for-gestational-age fetus. Am J Obstet Gynecol 2012;207(4):318 e1-6. doi: 10.1016/j.ajog.2012.06.039 [published Online First: 2012/10/02]
31. Hershkovitz R, Kingdom JC, Geary M, et al. Fetal cerebral blood flow redistribution in late gestation: identification of compromise in small fetuses with normal umbilical artery Doppler. Ultrasound Obstet Gynecol2000;15(3):209-12. doi: 10.1046/j.1469-0705.2000.00079.x [published Online First: 2000/06/10]
32. Bakketeig LS, Hoffman HJ, Harley EE. The tendency to repeat gestational age and birth weight in successive births. Am J Obstet Gynecol 1979;135(8):1086-103. [published Online First: 1979/12/15]
33. Bujold E, Roberge S, Lacasse Y, et al. Prevention of preeclampsia and intrauterine growth restriction with aspirin started in early pregnancy: a meta-analysis. Obstet Gynecol 2010;116(2 Pt 1):402-14. doi: 10.1097/AOG.0b013e3181e9322a [published Online First: 2010/07/29]