Invasiv placenta
Placenta previa og lavtliggende placenta
Vasa previa
Invasiv placenta
Abnormally Invasive Placenta (AIP)
Placenta Accreta Spectrum Disorders (PAS)
Anbefalinger
- Vi foreslår målrettet undersøkelse for invasiv placenta hos kvinner med placenta previa/lavtliggende placenta og tidligere keisersnitt innen 6 uker etter rutine ultralyd (IV).
- Vi foreslår at det legges en individuell plan for kvinner med mistenkt invasiv placenta (IV).
- Vi foreslår at forløsningen gjøres av et multidisiplinært team med erfaring med
invasiv placenta (IV). - Vi foreslår forløsning fra uke 34+0 i kompliserte tilfeller (IV).
- Vi foreslår førløsning fra uke 36+0 i ukompliserte tilfeller (IV).
Søkestrategi:
Pyramidesøk, Cochrane Database, Royal College of Obstetricians & Gynaecologists (RCOG), Up To Date, DSOG (Dansk Selskab for Obstetrik og Gynækologi), IS-AIP (International Society for AIP), PubMed. Vitenskapelig dokumentasjon er mangelfull og det er ingen store randomiserte kontrollerte studier. Anbefalingene bygger derfor i stor grad på observasjonsstudier og kasus-kontrollstudier i tillegg til internasjonale retningslinjer.
Søkeord
Invasiv placenta, innvekst av placenta, accreta, percreta, increta, fastsittende placenta
Definisjon
-
Accreta: Unormalt adherent placenta hvor villøst placentavev festes direkte til indre del av myometriet.
-
Increta: Unormal invasiv placentering med vekst ned i myometriet.
-
Percreta: Unormal invasiv placentering med vekst gjennom myometriet, ut i serosa og evt. inn i omkringliggende organer.
Den samme morkaken kan ha normale avsnitt og avsnitt med accreta, increta og/eller percreta.
Det er dårlig samsvar mellom histologisk diagnose som forutsetter hysterektomi (se kapittel Placenta) og klinisk situasjon. Det er derfor foreslått et klinisk diagnosesystem (1, 12.)

Risikofaktorer (1-6)
- Placenta previa (3% har placenta accreta blant førstegangsfødende)
- Tidligere keisersnitt; økende risiko med økende antall tidligere keisersnitt
- Andre kirurgiske inngrep på uterus; revisio, myomektomi, hysteroskopi, manuell uthenting av placenta, endometritt
- Adenomyse, myomer eller bicorn uterus kan være eneste kjente risikofaktor.
Det ser ut til å være en høyere risiko etter elektive enn akutte keisersnitt (7, 8).
De mest alvorlige formene for invasiv placenta (increta og percreta) er i større grad assosiert med tidligere keisersnitt og placenta previa.
Epidemiologi (1, 3, 5, 9, 10)
Forekomst i Norden er 3,4 – 4,5 pr. 10 000 fødsler.
Forekomsten er i studier vist å øke markant med antall tidligere keisersnitt, spesielt dersom det samtidig foreligger placenta previa (Tabell 2).
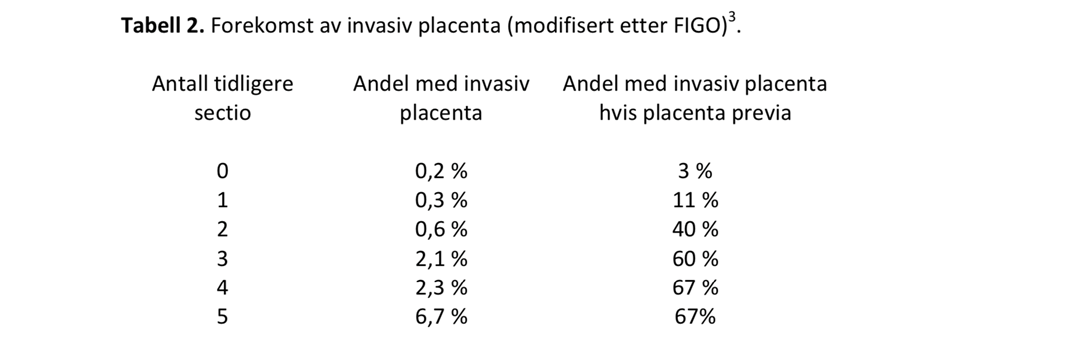
Patologisk invasiv placenta forekommer hyppigere i land med høy keisersnittsrate. I USA er det rapportert en forekomst på opp mot 1 pr. 272 fødsler.
Diagnostikk
Studier viser at kun 30% av tilfeller med invasiv placenta ble diagnostisert i forkant (1). Morbiditet og mortalitet bedres ved antenatal diagnose (11).
Kvinner med påvist placenta previa/lavtliggende placenta på fremre vegg og tidligere keisersnitt bør vurderes spesielt med henblikk på invasiv placenta. Vi foreslår at disse kvinnene settes opp til kontroll hos obstetriker innen 6 uker etter rutine ultralyd i 2.trimester.
Undersøkelse med ultralyd, både abdominal og vaginal probe.
Eventuelt kan det suppleres med MR, spesielt ved mistanke om innvekst i tilgrensende organer eller ved placenta på bakre vegg.
Ved mistanke om invasiv placenta gjentas undersøkelsen i 2. og 3. trimester slik at fødsel kan planlegges. Henvisning til Senter for fosterdiagnostikk vurderes avhengig av kompetansen ved den enkelte avdelingen.
Diagnostiske kriterier ved ultralyd (12, 13)
2D gråskala.
- Tap av "clear zone" som er den retroplacentære hypoekkogene sone som normalt skiller placenta fra myometriet.
- Lakuner i placenta. Tilstedeværelsen av flere store eller irregulære lakuner som gir placenta et hullete utseende. Jo flere lakuner, jo større risiko for invasivitet. Spesielt der lakunene er plassert mot maternell side. Overfladiske lakuner mot føtal side av placenta er typisk for normale venøse lakuner.
- Tap/defekt av hyperekkogen hvit linje i blæreveggen.
- Tynt myometrium bak placenta; myometriet i nedre segment er meget tynt i siste del av svangerskapet, men en myometrietykkelse under 1 mm kan være tegn på invasivitet.
- Utposning av placenta eller fokale exofytiske områder. Placentavev som har brutt gjennom uterinserosa og mot nabo organer; oftest urinblære.
2D farge Doppler:
- Uterovesikal hypervaskularitet: økt Doppler signal mellom myometriet og blæreveggen.
- Brodannende kar fra placenta, gjennom myometriet og serosa og inn i blæren eller andre organer.
- Subplacentær hypervaskularitet: økt Doppler signal i placentasengen.
- Kar som løper fra myometriet og inn i lakunene: disse har høy blodstrømshastighet og forårsaker turbulens.
Hele placenta må undersøkes.
Kvinnen bør ha full urinblære under undersøkelsen (200-300 ml) (14) for vurdering av
- placentas plassering i forhold til keisersnitt-arret i nedre segment.
- overgangen mellom blærevegg og uterus, utposning av placenta inn i blæren og uterovesikal hypervaskularitet.
Ultralydskjema fra «European working group on abnormally invasive placenta» (EW-AIP) (12).
Ultralydbilder som viser ulike diagnostiske ultralydfunn (15).
Oppfølging i svangerskapet
Asymptomatiske kvinner kan følges poliklinisk. Innleggelse må vurderes ved vaginal blødning, rier, PPROM eller andre obstetriske komplikasjoner. Se for øvrig kapittel om placenta previa.
Behandling
Tidspunkt for forløsning (14, 16)
Må vurderes individuelt.
- Vi foreslår forløsning fra uke 36+0 i ukompliserte tilfeller (IV).
a. Ingen historie med preterm fødsel
b. ingen tilfeller med vaginal blødning i aktuelt svangerskap
c. ikke PPROM
d. ikke truende preterm fødsel
- Vi foreslår forløsning fra uke 34+0 i kompliserte tilfeller (IV).
a. tidligere preterm fødsel (< 36+0)
b. flere episoder med lette vaginale blødninger eller ett tilfelle med signifikant vaginalblødning
c. PPROM
d. truende preterm fødsel
Preoperative vurderinger
Placenta accreta
En adherent placenta kan som regel løsnes ved keisersnitt/vaginal fødsel med noe økt blødningstendens. Kan behandles med intrauterin ballongtamponade + kompresjonssuturer (3). Denne blir ofte ikke oppdaget før forløsning.
Placenta increta og percreta
Disse har betydelig høyere risiko for morbiditet under forløsningen 1.
Vi foreslår forløsning på sykehus med
- Intensivavdeling
- Blodbank
- Mulighet for multidisiplinært samarbeid:
- Erfaren obstetriker/gynekolog
- Anestesilege
- Urolog
- Pediater
- Intervensjonsradiolog
- Gastrokirurg
- Karkirurg
Forløsning ved mulitidisiplinære team har vist bedret utkomme for mor og barn (10, 17).
Operasjonsteknikk
Det vanligste har vært å utføre hysterektomi, men uterusbevarende kirurgi (lokal reseksjon av den delen av uterus med innvekst) synes å være et godt alternativ der det ligger til rette for dette. Slik lokal reseksjon har vist å gi mindre blødning og mindre morbiditet enn hysterektomi, f.eks. «Triple P procedure» (17-20).
Forslag til peroperativ algoritme
- Gyldig screening og bestilling av blodprodukter etter forventet blodtap.
- Innleggelse av epiduralkateter for postoperativ smertelindring.
- Ureterstent kan vurderes ved mistanke om percreta hvor det er forventet hysterektomi.
- Spinal anestesi.
- Vurder etablering av hylse i lyske for aorta okklusjonsballong (REBOA).
- Vurder antibiotikaprofylakse før hudinsisjon: f.eks. cefuroxime + metronidazol.
- Vurder tranexamsyre (Cyclocapron®) 1 g i.v. før hudinsisjon
- Snittføring i hud må vurderes i hvert enkelt tilfelle.
- «Timeout» etter åpning av buken for å vurdere grad av inn-/gjennomvekst. Vurdere bruk av intraoperativ ultralyd for å lokalisere øvre kant av placenta.
- Vurder narkose.
- Lengdesnitt i uterus: Legg snittet over placentakanten, i øvre segment eller fundus, for å unngå å skjære igjennom placenta. Dette reduserer risikoen for maternell blødning under inngrepet.
- Forløs barnet, avnavle og la placenta stå. Manuell fjerning av placenta anbefales ikke da dette vil medføre store blødninger.
- Vurder behovet for inflatering av REBOA.
- Lukk uterotomien.
- Hysterektomi eller reseksjon av mindre områder. Total/subtotal hysterektomi eller lokal reseksjon må vurderes individuelt og avhenger av kirurgenes preferanser, erfaringer, sted og grad av innvekst, samt blødningsmengde.
Syntocinon profylaktisk etter barnet er forløst foreslås ikke rutinemessig. Dersom placenta allikevel forløses eller det oppstår betydelig blødning bør man gi uterotonika (se kapittel postpartumblødning).
«Cell Salvage» er en blodsparende teknikk som kan vurderes dersom avdelingen har erfaring med dette (21).
Anestesimomenter ved invasiv placenta
Konservativ behandling (14, 18-20, 22)
Det foreligger ingen evidens for at utsatt hysterektomi bedrer maternelt utkomme. Valget bør derfor stå mellom planlagt hysterektomi/lokal reseksjon eller konservativ behandling hvor placenta etterlates in utero uten forsøk på manuell fjerning (placenta in-situ) og man avventer spontan resorpsjon av placenta.
Dette kan være et mulig alternativ dersom det foreligger en percreta hvor en komplisert hysterektomi kan gi betydelig morbiditet- og mortalitetsrisiko. Metoden anslås å være vellykket i ca. 60 % av tilfellene. Det er rapportert høy risiko for ukontrollert blødning og sekundær hysterektomi, DIC, samt infeksjon/sepsis (14, 23-25).
Kvinnene må informeres godt om mulige komplikasjoner og det må tilbys tett oppfølging i etterkant.
Oppfølging ved in-situ behandling:
- Antibiotika i 10-14 dager: f.eks. cefuroksim +metronidazol i.v. med overgang til trimetoprim-sulfonamid (Bactrim®) + metronidazol p.o.
- Ukentlig oppfølging i 2 måneder, deretter hver måned til placenta er resorbert (tar gjennomsnittlig 13 uker)
- Klinisk undersøkelse (blødning, temp, smerter)
- Abdominal/vaginal ultralyd
- Infeksjonsprøver
- Vaginalbakt
Methotrexat anbefales ikke.
Profylaktisk embolisering foreslås ikke, men terapeutisk embolisering bør vurderes dersom det oppstår blødning i forløpet (se kapittel postpartumblødning).
Profylaktisk Syntocinon-drypp foreslås ikke da dette kan medføre en partiell separasjon av placenta og dermed gi økt risiko for blødning.
Referanser
1. Thurn L, Lindqvist PG, Jakobsson M, Colmorn LB, Klungsoyr K, Bjarnadottir RI, et al. Abnormally invasive placenta-prevalence, risk factors and antenatal suspicion: results from a large population-based pregnancy cohort study in the Nordic countries. BJOG. 2016;123:1348-55.
2. Silver RM, Landon MB, Rouse DJ, Leveno KJ, Spong CY, Thom EA, et al. Maternal morbidity associated with multiple repeat cesarean deliveries. Obstetrics and gynecology. 2006;107:1226-32.
3. Jauniaux E, Chantraine F, Silver RM, Langhoff-Roos J, Diagnosis FPA, Management Expert Consensus P. FIGO consensus guidelines on placenta accreta spectrum disorders: Epidemiology. Obstet Gynecol Int J.2018;140:265-73.
4. Silver RM. Abnormal Placentation: Placenta Previa, Vasa Previa, and Placenta Accreta. Obstet Gynecol. 2015;126:654-68.
5. Mogos MF, Salemi JL, Ashley M, Whiteman VE, Salihu HM. Recent trends in placenta accreta in the United States and its impact on maternal-fetal morbidity and healthcare-associated costs, 1998-2011. J Matern Fetal Neonatal Med. 2016;29:1077-82.
6. Miller DA, Chollet JA, Goodwin TM. Clinical risk factors for placenta previa-placenta accreta. AJOG. 1997;177:210-4.
7. Colmorn LB, Krebs L, Klungsoyr K, Jakobsson M, Tapper AM, Gissler M, et al. Mode of first delivery and severe maternal complications in the subsequent pregnancy. Acta ObstetGynecol Scand. 2017;96:1053-62.
8. Kok N, Ruiter L, Hof M, Ravelli A, Mol BW, Pajkrt E, et al. Risk of maternal and neonatal complications in subsequent pregnancy after planned caesarean section in a first birth, compared with emergency caesarean section: a nationwide comparative cohort study. BJOG.. 2014;121:216-23.
9. Colmorn LB, Petersen KB, Jakobsson M, Lindqvist PG, Klungsoyr K, Kallen K, et al. The Nordic Obstetric Surveillance Study: a study of complete uterine rupture, abnormally invasive placenta, peripartum hysterectomy, and severe blood loss at delivery. Acta Obstet Gynecol Scand. 2015;94:734-44.
10. Al-Khan A, Gupta V, Illsley NP, Mannion C, Koenig C, Bogomol A, et al. Maternal and fetal outcomes in placenta accreta after institution of team-managed care. Reprod Sci. 2014;21:761-71.
11. Chantraine F, Braun T, Gonser M, Henrich W, Tutschek B. Prenatal diagnosis of abnormally invasive placenta reduces maternal peripartum hemorrhage and morbidity. Acta Obstet Gynecol Scand. 2013;92:439-44.
12. Alfirevic Z, Tang AW, Collins SL, Robson SC, Palacios-Jaraquemada J, Ad-hoc International AIPEG. Pro forma for ultrasound reporting in suspected abnormally invasive placenta (AIP): an international consensus. Ultrasound Obstet Gynecol. 2016;47:276-8.
13. Jauniaux E, Collins S, Burton GJ. Placenta accreta spectrum: pathophysiology and evidence-based anatomy for prenatal ultrasound imaging. AJOG. 2018;218:75-87.
14. Collins SL, Alemdar B, van Beekhuizen HJ, Bertholdt C, Braun T, Calda P, et al. Evidence-based guidelines for the management of abnormally-invasive placenta (AIP): recommendations from the International Society for AIP. AJOG. 2019.
15. Collins SL, Ashcroft A, Braun T, Calda P, Langhoff-Roos J, Morel O et al. Proposal for standardized ultrasound descriptors of abnormally invasive placenta. Ultrasound Obstet Gynecol. 2016;47:271-5.
16. Up To Date. Management of the placenta accreta spectrum (placenta accreta, increta, and percreta). 2019.
17. Shamshirsaz AA, Fox KA, Erfani H, Belfort MA. The Role of Centers of Excellence With Multidisciplinary Teams in the Management of Abnormal Invasive Placenta. Best Pract Res Clin Obstet Gynaecol. 2018;61:841-50.
18. Teixidor Vinas M, Belli AM, Arulkumaran S, Chandraharan E. Prevention of postpartum hemorrhage and hysterectomy in patients with morbidly adherent placenta: a cohort study comparing outcomes before and after introduction of the Triple-P procedure. Ultrasound Obstet Gynecol. 2015;46:350-5.
19. Chandraharan E. Should the Triple-P procedure be used as an alternative to peripartum hysterectomy in the surgical treatment of placenta percreta? Womens Health (Lond). 2012;8:351-3.
20. Cauldwell M, Chandraharan E, Pinas Carillo A, Pereira S. Successful pregnancy outcome in woman with history of Triple-P procedure for placenta percreta. Ultrasound Obstet Gynecol. 2018;51:696-7.
21. Elagamy A, Abdelaziz A, Ellaithy M. The use of cell salvage in women undergoing cesarean hysterectomy for abnormal placentation. Int J Obstet Anesth. 2013;22:289-93.
22. Sentilhes L, Kayem G, Chandraharan E, Palacios-Jaraquemada J, Jauniaux E, Diagnosis FPA, et al. FIGO consensus guidelines on placenta accreta spectrum disorders: Conservative management. Obstet Gynecol Int J. 2018;140:291-8.
23. Clausen C, Lonn L, Langhoff-Roos J. Management of placenta percreta: a review of published cases. Acta Obstet Gynecol Scand. 2014;93:138-43.
24. Miyakoshi K, Otani T, Kondoh E, Makino S, Tanaka M, Takeda S, et al. Retrospective multicenter study of leaving the placenta in situ for patients with placenta previa on a cesarean scar. Obstet Gynecol Int J. 2018;140:345-51.
25. Pather S, Strockyj S, Richards A, Campbell N, de Vries B, Ogle R. Maternal outcome after conservative management of placenta percreta at caesarean section: a report of three cases and a review of the literature. Aust N Z J Obstet Gynaecol. 2014;54(1):84-7.
Placenta previa og lavtliggende placenta
Anbefalinger
- Vi foreslår kontroll med transvaginal ultralyd (TVUL) i uke 32 og i uke 36 hos kvinner med påvist placenta previa eller lavtliggende placenta (II).
- Vi foreslår en målrettet vurdering mhp. invasiv placenta innen 6 uker etter screening ved påvist placenta previa og tidligere kirurgiske inngrep på uterus (IV).
- Vi anbefaler forløsning ved sykehus med tilgjengelige blodprodukter og akuttberedskap (II).
- Vi anbefaler planlagt keisersnitt i uke 36+0 til 37+6 ved ukompliserte svangerskap (II).
- Vi anbefaler at placenta previa forløses med planlagt keisersnitt. Dersom placentakanten ligger nærmere enn 2 cm, bør keisersnitt vurderes (II).
- Vi foreslår rask avnavling ved keisersnitt for å unngå føtal blødning dersom man må gå gjennom placenta for å forløse barnet (IV).
- Vi anbefaler innleggelse ved pågående vaginalblødning og rier hos kvinner med kjent placenta previa eller lavtliggende placenta (II).
- Vi anbefaler innleggelse frem til forløsning ved >2 blødningsepisoder (II).
Søkestrategi
Pyramidesøk, Cochrane Database, Royal College of Obstetricians & Gynaecologists (RCOG), Up To Date, DSOG (Dansk Selskab for Obstetrik og Gynækologi), PubMed.
Søkeord
Placenta previa, lavtliggende placenta, vaginalblødning i svangerskap, foranliggende morkake.
Definisjon (1-4)
- Placenta previa: placenta dekker over indre mm.
- Lavtliggende placenta: placentakant < 2 cm fra indre mm, men dekker ikke over indre mm.
Epidemiologi (5)
Forekomsten har vært stabil på ca. 0,4 % i Norge de siste 20 årene ifølge tall fra MFR. Det påvises ingen økende forekomst i Norge i denne perioden. Forekomsten vil være avhengig av forekomst av risikofaktorer som keisersnitt, assistert befruktning og mors alder.
Diagnostikk (3, 6-14)
Placentas beliggenhet bestemmes som del av den rutinemessige ultralydundersøkelsen i andre trimester (i svangerskapsuke 17-19) (II).
Vi foreslår kontroll med TVUL i uke 32 hos kvinner med påvist placenta previa eller lavtliggende placenta (II). Dersom placenta ikke har trukket seg opp, foreslår vi ny kontroll i uke 36.
- 93% av lavtliggende placenta før uke 20 vil trekke seg opp før fødsel.
- 90% av placenta previa påvist før uke 20 vil trekke seg opp før fødsel.
- 90 % av placenta previa i uke 32-35 vil persistere til fødsel. Jo større del av placenta som overlapper indre mormunn, desto større risiko for at tilstanden persisterer til fødsel.
Vi foreslår måling av cervixlengden ved kontrollen i uke 32 for å vurdere risiko for prematur fødsel (II). En kort cervix øker risikoen for prematur akutt forløsning med massiv blødning (II).
Vi foreslår en målrettet vurdering med hensyn på invasiv placenta innen 6 uker etter rutine- ultralydundersøkelsen dersom kvinnen har en sykehistorie med kirurgiske inngrep på uterus, som keisersnitt eller myomektomi (se invasiv placenta).
Kvinner med påvist placenta previa skal informeres om å oppsøke fødeavdelingen ved vaginal blødning.
Risikofaktorer (1, 2, 14-22)
- Tidligere keisersnitt: risikoen øker med antall tidligere keisersnitt (I) og ved kort tid mellom keisersnitt og et påfølgende svangerskap.
- Tidligere abort, både spontan og indusert
- Assistert befruktning
- Tvillingsvangerskap
- Røyking og kokainbruk i svangerskapet
- Alder
- Paritet
Behandling (3, 6, 7, 20, 23-29)
Placenta previa og lavtliggende placenta gir økt risiko for avvikende fosterleie, vasa previa, alvorlig blødning, preterm fødsel og akutt keisersnitt.
Behandling av antenatal maternell anemi er anbefalt (se kapittel Postpartumblødning eller Anemi).
Antepartum blødning
Ca. 90% av kvinner med placenta previa som persisterer etter uke 20 har antepartum blødning (II).
Prediktive faktorer for vaginal blødning (antepartum, intrapartum og postpartum)
- Placentavev som dekker indre mormunn
- Tykk nedre placentakant (>1 cm) mot indre mormunn
- Kort cervix (< 3 cm), spesielt i 3. trimester
Antall blødningsepisoder øker risikoen for preterm fødsel (III).
En blødningsepisode av klinisk betydning er en frisk blødning med en estimert mengde > 50 ml dvs. større enn en minimal blødning/flekker i trusen. Blødningsmengden er imidlertid vanskelig å estimere så dette må være basert på klinisk skjønn.
Innleggelse i svangerskapet
Asymptomatiske kvinner:
- Ingen evidens for at innleggelse forebygger blødning, forlenger svangerskapslengden eller øker sikkerheten for mor og barn.
- Ingen evidens for å anbefale sengeleie.
- Ved placenta previa er det vanlig å foreslå forsiktighet med hardt fysisk arbeid, samleie og mosjon, men det foreligger lite evidens (IV).
Gravide med pågående vaginalblødning eller rier:
- Innlegges, i.v. tilgang, blodtypescreening, Hb.
- Forløsning kan avventes dersom svangerskapsvarighet er <34 uker, kvinnen er hemodynamisk stabil eller lar seg stabilisere raskt og CTG er normal (IV).
- Akutt forløsning bør vurderes dersom kvinnen er hemodynamisk ustabil eller det er vedvarende CTG forandringer som tilsier forløsning.
- Ved mindre blødning; utskrivelse 24-48 timer etter at blødningen har avtatt (IV).
- Ved >2 blødningsepisoder av klinisk betydning vurderes innleggelse frem til forløsning (II).
- Vurder behandling av maternell anemi.
- Vurder kompresjonsstrømper ved innleggelse.
- Steroider og magnesiumsulfat gis etter retningslinjer (se truende preterm fødsel).
- Anti-D gis til Rh negative kvinner etter retningslinjer.
- Tokolyse kan vurderes i 48 timer for å oppnå full effekt av steroider før uke 34 hos hemodynamisk stabile kvinner (I) (3, 6, 7)
- Man kan gi traneksamsyre (Cyclocapron®) 1 g i.v. etterfulgt av 1g x 4 p.o. til blødningen er opphørt (II).
Forløsning
Vi anbefaler at det foreligger en forløsningsplan i kvinnens journal.
Vi anbefaler forløsning ved sykehus med tilgjengelige blodprodukter og akuttberedskap (II).
Vaginal fødsel: (6, 7, 23, 30, 31)
- Dersom placenta er 1-2 cm fra indre mormunn foreligger det lite evidens for riktig forløsningsmetode. Vaginal fødsel kan derfor overveies hos asymptomatiske kvinner etter individuell vurdering av ultralydfunn, risikofaktorer og kvinnens ønske (IV).
Forsiktighet med ballonginduksjon ved lavtliggende placenta grunnet fare for blødning.
Keisersnitt: (6, 7, 20, 27, 28, 32-34)
- Placenta previa forløses med planlagt keisersnitt (II).
- Lavtliggende placenta (<2 cm fra indre mm, men dekker ikke over). Ligger placentakanten nærmere enn 1-2 cm, bør keisersnitt vurderes, spesielt ved tykk placentakant (>1 cm), tidligere keisersnitt og gjentatte blødningsepisoder (II).
Vi anbefaler traneksamsyre (Cyclocapron®) 1 g i.v. ved akutt og planlagt keisersnitt (I) (se kapittel om postpartumblødning).
Kvinner med placenta praevia og lavtliggende placenta på fremre vegg har økt risiko for massiv blødning og hysterektomi. Det er oftere behov for akutt forløsning hos kvinner med placenta previa, tidligere keisersnitt og/eller >3 antenatale blødninger. Disse har også økt risiko for blodtransfusjon postpartum.
Definer placentas lokalisasjon før keisersnittet. Vurder å legge uterotomien i overkant, evt. til side for placenta. Peroperativ ultralyd kan benyttes til å bestemme snittføring (IV).
Rask avnavling anbefales dersom man må gå gjennom placenta for å forløse barnet. Dette for å unngå føtal blødning (IV).
Regional anestesi er trygt og assosiert med mindre blødningsrisiko enn generell anestesi ved placenta previa og lavtliggende placenta (I). Konvertering til generell anestesi kan bli nødvendig og kvinnen bør opplyses om dette.
Vi anbefaler planlagt keisersnitt uke 36+0 til 37+6 ved ukompliserte svangerskap med placenta previa (II)
Akutt forløsning:
- ved livstruende maternell blødning og vedvarende CTG forandringer som tilsier forløsning.
- ved kraftige og gjentatte blødninger etter uke 34.
Gjentagelsesrisiko
4-8 % (35)
Referanser
1. Getahun D, Oyelese Y, Salihu HM, Ananth CV. Previous cesarean delivery and risks of placenta previa and placental abruption. Obstet Gynecol. 2006;107:771-8.
2. Ananth CV, Smulian JC, Vintzileos AM. The association of placenta previa with history of cesarean delivery and abortion: a metaanalysis. AJOG. 1997;177:1071-8.
3. UpToDate. Placenta previa. 2019.
4. Reddy UM, Abuhamad AZ, Levine D, Saade GR, Fetal Imaging Workshop Invited P. Fetal imaging: Executive summary of a Joint Eunice Kennedy Shriver National Institute of Child Health and Human Development, Society for Maternal-Fetal Medicine, American Institute of Ultrasound in Medicine, American College of Obstetricians and Gynecologists, American College of Radiology, Society for Pediatric Radiology, and Society of Radiologists in Ultrasound Fetal Imaging Workshop. AJOG. 2014;210:387-97.
5. Linde LE, Rasmussen S, Kessler J, Ebbing C. Extreme umbilical cord lengths, cord knot and entanglement: Risk factors and risk of adverse outcomes, a population-based study. PloS One. 2018;13:e0194814.
6. Jauniaux E, Alfirevic Z, Bhide AG, Belfort MA, Burton GJ, Collins SL, et al. Placenta Praevia and Placenta Accreta: Diagnosis and Management: Green-top Guideline No. 27a. BJOG. 2019;126:e1-e48.
7. DSOG guidelines Danmark. Placenta prævia og Abnorm Invasin Placenta. 2017.
8. Bhide A, Thilaganathan B. Recent advances in the management of placenta previa. Current Opin Obstet Gynecol. 2004;16:447-51.
9. Taipale P, Hiilesmaa V, Ylostalo P. Transvaginal ultrasonography at 18-23 weeks in predicting placenta previa at delivery. Ultrasound Obstet Gynecol. 1998;12:422-5.
10. Becker RH, Vonk R, Mende BC, Ragosch V, Entezami M. The relevance of placental location at 20-23 gestational weeks for prediction of placenta previa at delivery: evaluation of 8650 cases. Ultrasound Obstet Gynecol. 2001;17:496-501.
11. Dashe JS, McIntire DD, Ramus RM, Santos-Ramos R, Twickler DM. Persistence of placenta previa according to gestational age at ultrasound detection. Obstet Gynecol. 2002;99:692-7.
12. Silver RM. Abnormal Placentation: Placenta Previa, Vasa Previa, and Placenta Accreta. Obstet Gynecol. 2015;126:654-68.
13. Oyelese Y, Smulian JC. Placenta previa, placenta accreta, and vasa previa. Obstet Gynecol. 2006;107:927-41.
14. Faiz AS, Ananth CV. Etiology and risk factors for placenta previa: an overview and meta-analysis of observational studies. J Matern Fetal Neonatal Med. 2003;13:175-90.
15. Marshall NE, Fu R, Guise JM. Impact of multiple cesarean deliveries on maternal morbidity: a systematic review. AjOG. 2011;205:262 e1-8.
16. Klar M, Michels KB. Cesarean section and placental disorders in subsequent pregnancies--a meta-analysis. J Perin Med. 2014;42:571-83.
17. Karami M, Jenabi E, Fereidooni B. The association of placenta previa and assisted reproductive techniques: a meta-analysis. J Matern Fetal Neonatal Med. 2018;31:1940-7.
18. Wennberg AL, Opdahl S, Bergh C, Aaris Henningsen AK, Gissler M, Romundstad LB, et al. Effect of maternal age on maternal and neonatal outcomes after assisted reproductive technology. Fertil Steril. 2016;106:1142-9 e14.
19. Romundstad LB, Romundstad PR, Sunde A, von During V, Skjaerven R, Vatten LJ. Increased risk of placenta previa in pregnancies following IVF/ICSI; a comparison of ART and non-ART pregnancies in the same mother. Human Reprod. 2006;21:2353-8.
20. Ananth CV, Demissie K, Smulian JC, Vintzileos AM. Placenta previa in singleton and twin births in the United States, 1989 through 1998: a comparison of risk factor profiles and associated conditions. AJOG. 2003;188:275-81.
21. Martinelli KG, Garcia EM, Santos Neto ETD, Gama S. Advanced maternal age and its association with placenta praevia and placental abruption: a meta-analysis. Cad Saude Publica. 2018;34:e00206116.
22. Macones GA, Sehdev HM, Parry S, Morgan MA, Berlin JA. The association between maternal cocaine use and placenta previa. AJOG. 1997;177:1097-100.
23. Dawson WB, Dumas MD, Romano WM, Gagnon R, Gratton RJ, Mowbray RD. Translabial ultrasonography and placenta previa: does measurement of the os-placenta distance predict outcome? J Ultrasound Med. 1996;15:441-6.
24. Crane JM, Van den Hof MC, Dodds L, Armson BA, Liston R. Maternal complications with placenta previa. Am J Perinatol. 2000;17:101-5.
25. Fan D, Wu S, Liu L, Xia Q, Wang W, Guo X, et al. Prevalence of antepartum hemorrhage in women with placenta previa: a systematic review and meta-analysis. Sci Rep. 2017;7:40320.
26. Lam CM, Wong SF. Risk factors for preterm delivery in women with placenta praevia and antepartum haemorrhage: retrospective study. Hong Kong Med J. 2002;8:163-6.
27. Ruiter L, Eschbach SJ, Burgers M, Rengerink KO, van Pampus MG, Goes BY, et al. Predictors for Emergency Cesarean Delivery in Women with Placenta Previa. Am J Perinatol. 2016;33:1407-14.
28. Lam CM, Wong SF, Chow KM, Ho LC. Women with placenta praevia and antepartum haemorrhage have a worse outcome than those who do not bleed before delivery. J Obstet Gynaecol. 2000;20:27-31.
29. Wing DA, Paul RH, Millar LK. Management of the symptomatic placenta previa: a randomized, controlled trial of inpatient versus outpatient expectant management. AJOG. 1996;175:806-11.
30. Bhide A, Prefumo F, Moore J, Hollis B, Thilaganathan B. Placental edge to internal os distance in the late third trimester and mode of delivery in placenta praevia. BJOG. 2003;110:860-4.
31. Vergani P, Ornaghi S, Pozzi I, Beretta P, Russo FM, Follesa I, et al. Placenta previa: distance to internal os and mode of delivery. AJOG. 2009;201:266 e1-5.
32. Verspyck E, Douysset X, Roman H, Marret S, Marpeau L. Transecting versus avoiding incision of the anterior placenta previa during cesarean delivery. Obstet Gynecol Int J. 2015;128:44-7.
33. Ananth CV, Smulian JC, Vintzileos AM. The effect of placenta previa on neonatal mortality: a population-based study in the United States, 1989 through 1997. AJOG. 2003;188:1299-304.
34. American College of Obstetricians and Gynecologists. ACOG committee opinion no. 764. Medically Indicated Late-Preterm and Early-Term Deliveries. Obstet Gynecol. 2019;133:e151–55.
35. Lavery JP. Placenta previa. Best Pract Res Clin Obstet Gynaecol. 1990;33:414-21.
Vasa previa
Anbefalinger
- Generell screening av gravide for vasa previa anbefales ikke.
- Vi foreslår transvaginal ultralyd (TVUL) med fargedoppler og pulset doppler for å utelukke vasa previa senest ved uke 32 ved funn av velamentøst festet navlesnor i nedre del av uterus eller todelt placenta/biplacenta på ordinær ultralydscreening (III)
- Vi foreslår TVUL med samtidig bruk av doppler i svangerskapsuke 24 for å utelukke vasa previa hos tvillinggravide hvor det var usikre funn på rutine UL knyttet til morkakens beliggenhet, navlesnorsfeste eller vasa previa (III) (se kapittel om Tvillinger).
- Vi foreslår at kvinner med påvist vasa previa følges med gjentatte vurderinger av risiko for preterm fødsel med 1-2 ukers mellomrom og CTG fra uke 32 (III).
- Vi foreslår å forløse med planlagt keisersnitt i uke 37+0 ved påvist vasa previa forutsatt at man gjør risikomonitorering for preterm fødsel (III).
- Vi foreslår bruk av en vasa previa-test ved uklar årsak til vaginal blødning ved vannavgang (IV).
Søkestrategi
Pyramidesøk, Cochrane Database, Royal College of Obstetricians & Gynaecologists (RCOG), Up To Date, DSOG (Dansk Selskab for Obstetrik og Gynækologi), PubMed.
Søkeord
Vasa previa, blodkar ved indre mormunn, blødning under fødsel, velamentøst feste av navlesnor, biplacenta.
Definisjon
Føtale kar i fosterhinnen som ikke er beskyttet av morkaken eller navlesnor og som ligger foran eller i nærheten av indre mormunnsåpning (1).
Det finnes ingen gode studier på hvilken avstand fra indre mormunn som er «trygg» ved vasa previa og vannavgang. Sannsynligvis vil kar som løper i hinnene mindre enn 2 cm fra indre mormunn medføre stor risiko (2), men skade på kar beliggende >2 cm fra indre mormunn er også rapportert å medføre alvorlig føtal blødning og intrapartum død.
Type 1: Velamentøst festet navlesnor som passerer nær eller over indre mm
Type 2: Føtale blodkar som løper nær eller over indre mm mellom to placentadeler
Epidemiologi
Forekomst av vasa previa varierer i litteraturen. Et nyere review angir 0,6 per 1000 graviditeter 1, dette utgjør ca. 35 tilfeller årlig i Norge. Det er angitt en forekomst på opp mot 11% hos tvillinger (6).
Diagnostikk
Generell screening av gravide for vasa previa anbefales ikke grunnet usikkerhet omkring epidemiologi og hva som skal klassifiseres som høy risiko (7, 8).
Det er rapportert en sensitivitet på nær 100% og en spesifisitet på 99% for påvisning av vasa previa med transvaginal ultralyd (TVUL) (II) (9).
Dersom det foreligger en prenatal diagnose, anbefales videre oppfølging i svangerskapet (II). Påvist vasa previa før forløsning gir signifikant bedret perinatalt utfall inkl. perinatal død, gjennom riktig behandling før og under fødsel (7, 8, 10-13).
Perinatal dødelighet ved intrapartum diagnose er rapportert til å være opp mot 40-90%, mens overlevelsen er nær 100% dersom det foreligger en prenatal diagnose (12, 14).
Risikoen for vasa previa er økt ved en placenta previa/lavtliggende placenta som har trukket seg tilbake. Det kan derfor vurderes å undersøkelse med TVUL med farge- og pulset doppler i uke 32 for å utelukke vasa previa hos disse kvinnene, men evidensen for dette er svak (10, 11, 15).
- Vi foreslår at man undersøker for vasa previa med TVUL ved funn av velamentøst feste av navlesnor i nedre del av uterus eller todelt placenta/biplacenta på ordinær utralydscreening (III).
- Vi foreslår TVUL med samtidig bruk av doppler i svangerskapsuke 24 for å utelukke vasa previa hos tvillinggravide hvor det var usikre funn på rutine UL knyttet til morkakens beliggenhet, navlesnorsfeste eller vasa previa (III) (se kapittel om Tvillinger).
- Dersom det er påvist vasa previa ved rutine ultralyd foreslås kontroll i uke 32. Tilstanden vil da ha løst seg i omtrent 20% av tilfellene 8 (IV).
Klinisk diagnose
Vaginal blødning ved vannavgang som medfører CTG forandringer, spesielt sinusoid mønster eller bradykardi.
Vasa previa test
Ved vaginalblødning etter vannavgang kan føtalt blod påvises ved hjelp av en vasa previa-test.
Bruksanvisning finnes i følgende lenke: http://www.lakartidningen.se/Functions/OldArticleView.aspx?articleId=15864
Ved påvisning av føtalt blod i fostervannet kan fosterets liv reddes ved rask transfusjon til barnet.
Risikofaktorer (1, 2, 15, 16)
- Placenta previa i 2. trimester
- IVF/ICSI
- Flerlinger
- Biplacenta/todelt placenta
- Velamentøse kar
I mer enn 90% av tilfellene vil vasa previa være assosiert med enten placenta previa, todelt placenta/ biplacenta, eller velamentøse kar(III).
Behandling
Ved vasa previa er det risiko for ruptur av kar ved spontan vannavgang eller amniotomi. Det er fosteret som blør og fosterdød kan derfor inntreffe i løpet av minutter. Føtalt blodvolum ved termin er ca. 80–100 ml/kg, og tap av små blodvolum kan derfor ha stor påvirkning på fosteret 8.
Det foreslås at kvinnene følges med gjentatte vurdering av risiko for preterm fødsel med 1-2 ukers mellomrom fra uke 32 dersom vasa previa er påvist. Disse kontrollene bør også inneholde CTG registrering da det er økt risiko for kompresjon av disse karene med påfølgende CTG forandringer (IV) (16-18).
Innleggelse fra uke 32 bør vurderes og avhenger av risiko for preterm fødsel: flerlinger, antenatal blødning og truende preterm fødsel (III) (8, 11, 16).
Det foreligger ingen dokumentasjon på at innleggelse av asymptomatiske kvinner i sykehus uten forkorting av cervix reduserer risiko (IV).
Forløsning
Behandlingsmålet ved påvist vasa previa er å forløse med planlagt keisersnitt før vannavgang eller regelmessige rier, men samtidig redusere komplikasjonene knyttet til prematuritet.
Det foreslås planlagt keisersnitt i uke 37+0 ved erkjent vasa previa forutsatt at man gjør en risikomonitorering for preterm fødsel fra uke 32 (III) (17-19).
Det må vurderes tidligere forløsning ved stor risiko for preterm fødsel.
Akutt forløsning foreslås ved (IV) (8, 10, 11)
- Rier
- PPROM: akutt forløsning ved kjent vasa previa etter rask vurdering av fosterets tilstand.
- Vaginal blødning: umiddelbar vurdering av fosterets tilstand ved kjent vasa previa. Umiddelbar forløsning ved tegn på føtalt distress.
- Ved uklar årsak til vaginalblødning foreslås vasa previa test dersom man har tid og testen er tilgjengelig for å unngå en unødvendig preterm forløsning.
Referanser
1. Ruiter L, Kok N, Limpens J, Derks JB, de Graaf IM, Mol B, et al. Incidence of and risk indicators for vasa praevia: a systematic review. BJOG. 2016;123:1278-87.
2. Bronsteen R, Whitten A, Balasubramanian M, Lee W, Lorenz R, Redman M, et al. Vasa previa: clinical presentations, outcomes, and implications for management. Obstet Gynecol. 2013;122:352-7.
3. Vahanian SA, Lavery JA, Ananth CV, Vintzileos A. Placental implantation abnormalities and risk of preterm delivery: a systematic review and metaanalysis. AJOG. 2015;213:S78-90.
4. Ebbing C, Kiserud T, Johnsen SL, Albrechtsen S, Rasmussen S. Prevalence, risk factors and outcomes of velamentous and marginal cord insertions: a population-based study of 634,741 pregnancies. PloS One. 2013;8:e70380.
5. Ebbing C, Kiserud T, Johnsen SL, Albrechtsen S, Rasmussen S. Third stage of labor risks in velamentous and marginal cord insertion: a population-based study. Acta Obstet Gynecol Scand. 2015;94:878-83.
6. Jauniaux E, Melcer Y, Maymon R. Prenatal diagnosis and management of vasa previa in twin pregnancies: a case series and systematic review. AJOG. 2017;216:568-75.
7. Coleman G, Venables H. Is ultrasound screening for vasa praevia clinically justified and a financially viable screening test? A literature review. Ultrasound. 2018;26:6-15.
8. Jauniaux E, Alfirevic Z, Bhide AG, Burton GJ, Collins SL, Silver R, et al. Vasa Praevia: Diagnosis and Management: Green-top Guideline No. 27b. BJOG. 2019;126:e49-e61.
9. Ruiter L, Kok N, Limpens J, Derks JB, de Graaf IM, Mol BW, et al. Systematic review of accuracy of ultrasound in the diagnosis of vasa previa. Ultrasound Obstet Gynecol. 2015;45:516-22.
10. UpToDate. Velamentous umbilical cord insertion and vasa previa. 2019.
11. DSOG guidelines DK. Velamentøs navlesnorsfinsertion og Vasa Prævia. 2018.
12. Sullivan EA, Javid N, Duncombe G, Li Z, Safi N, Cincotta R, et al. Vasa Previa Diagnosis, Clinical Practice, and Outcomes in Australia. Obstet Gynecol. 2017;130:591-8.
13. Oyelese Y. Prenatally Diagnosed Vasa Previa: A Single-Institution Series of 96 Cases. Obstet Gynecol. 2017;129:581-2.
14. Oyelese Y, Catanzarite V, Prefumo F, Lashley S, Schachter M, Tovbin Y, et al. Vasa previa: the impact of prenatal diagnosis on outcomes. Obstet Gynecol. 2004;103:937-42.
15. Sinkey RG, Odibo AO, Dashe JS, (Committee Society of Maternal-Fetal Publications). #37: Diagnosis and management of vasa previa. AJOG. 2015;213:615-9.
16. Swank ML, Garite TJ, Maurel K, Das A, Perlow JH, Combs CA, et al. Vasa previa: diagnosis and management. AJOG. 2016;215:223 e1-6.
17. Maymon R, Melcer Y, Tovbin J, Pekar-Zlotin M, Smorgick N, Jauniaux E. The Rate of Cervical Length Shortening in the Management of Vasa Previa. J Ultrasound Med. 2018;37:717-23.
18. Golic M, Hinkson L, Bamberg C, Rodekamp E, Brauer M, Sarioglu N, et al. Vasa praevia: risk-adapted modification of the conventional management--a retrospective study. Ultraschall Med. 2013;34:368-76.
19. Smorgick N, Tovbin Y, Ushakov F, Vaknin Z, Barzilay B, Herman A, et al. Is neonatal risk from vasa previa preventable? The 20-year experience from a single medical center. J Clin Ultrasound. 2010;38:118-22.
