Søkeord og søkestrategi
Pyramidesøk, Cochrane Database, PubMed, UpToDate. Dette kapittelet er basert på tidligere versjoner av denne retningslinjen «Epilepsi og svangerskap» samt Den norske legeforenings "Retningslinjer for behandling av kvinner med epilepsi 2018". MS avsnittet er basert på MS-veiledere, oppdatert i 2018. I tillegg bygger anbefalingene på internasjonale retningslinjer (ILAE, RCOG, SFOG, DFOG, SGY). Det vises til ”Retningslinjer for behandling av kvinner med epilepsi 2018” for detaljbeskrivelse av antiepileptiske medikamenter.
Søkeord: Epilepsi, antiepileptika, epileptiske anfall, kramper, GTK, Multippel sklerose, MS, attakk, immunmodulerende medikamenter, hodepine, migrene, aura, klasehodepine, hemicrania continua, trigeminal autonom hodepine.
Dokumentasjonsnivå
Vitenskapelig dokumentasjonen bygger på observasjonsstudier. Det er mangelfull eller svært lite dokumentasjon for oppfølging under svangerskapet og denne må til stor del oppfattes som erfarings basert.
Epilepsi og svangerskap
Oppsummering av anbefalinger og forslag (evidensnivå III-IV)
Prekonsepsjonell veiledning
- Vi foreslår optimal anfallskontroll der anfallsfrihet før svangerskap bør tilstrebes.
- Vi anbefaler optimalisering av medikamentell behandling: Vurdere preparatvalg med tanke på fosterpåvirkning. Tilstrebe monoterapi og lavest mulig effektiv dose. Vurdere forsvarlighet for eventuell seponering av medikamenter.
- Vi anbefaler at alle fertile kvinner som bruke antiepileptika bør stå på fast folsyretilskudd 0,4 mg uavhengig av svangerskap. Ved graviditetsønske foreslår vi 1-4 mg folsyretilskudd uavhengig av type antiepileptika fra avsluttet prevensjon (alternativt fra forventet siste menstruasjon) til og med første trimester. Deretter vanlig folsyre dose 0,4 mg gjennom svangerskapet.
- Vi foreslår gjennomgang av risiko tilknyttet epilepsi, antiepileptika, og svangerskap.
- Vi foreslår vurdering av psykisk og somatisk komorbiditet.
Under svangerskapet
- Vi anbefaler at følge vanlige retningslinjer for svangerskapsomsorg.
- Vi anbefaler henvisning til nevrolog for oppfølging, individuell kontrollhyppighet.
- Vi foreslår henvisning til poliklinikk for gravide tidlig i svangerskapet for planlegging av individuell oppfølging.
- Vi foreslår tidlig ultralyd for å bekrefte svangerskap og datering.
- Vi foreslår videre henvisning til vurdering for utvidet fostermedisinsk undersøkelse (uke 13 – 15) for kvinner med økt risiko for foster malformasjoner.
- Vi foreslår undersøkelse av biometri og biofysisk profil ca. ved uke 24, 32, 36.
- Vi anbefaler stesolid/ midazolam til bruk som anfallskupering under svangerskap og fødsel.
Under fødsel
- Vi foreslår tilpasset nevrologisk kompetanse tilgjengelig.
- Vi anbefaler at antiepileptika tas til vanlige tider gjennom fødselen.
- Vi anbefaler å reduser stressfaktotrer i fødsel: søvnmangel, dehydrering, hypoglykemi, hyperventilasjon, smerter, langt fødselsforløp, lang trykketid.
- Vi anbefaler epiduralanestesi som smertelindring kan redusere anfallsrisiko.
- Vi anbefaler CTG overvåkning av foster, STAN/ laktat ved høy risiko for generaliserte anfall.
Etter fødsel
- Vi anbefaler dosejustering for antiepileptika hvis dette var gjort i svangerskapet og planlegge nevrologisk etterkontroll.
- Vi foreslår oppmerksomhet på tilstrekkelig søvn og hvile for mor.
- Vi foreslår oppmerksomhet på sikkerhet for barnet ved mulige anfall.
- Vi foreslår obstetrisk etterkontroll som vanlig hos fastlege. Oppmerksomhet på økt forekomst av postpartum depresjon.
- Generelt anbefales fri amming hos kvinner med epilepsi. Oppmerksomhet på preparatspesifikke bivirkninger hos foster ved det aktuelle medikamentet.
Introduksjon
I Norge føder ca. 300-400 kvinner med epilepsi hvert år. Epilepsi er en sykdomstilstand i hjernen med økt tilbøyelighet for epileptiske anfall. Epilepsi er ikke en enhetlig sykdom men en familie tilstander med variert etiologi og like symptomer. Kvinner med epilepsi er en heterogen gruppe der oppfølgingen ofte må individualiseres, spesielt med tanke på anfallsfrekvens, medikamentell behandling og komorbiditet. Sammenlignet med den generelle fødepopulasjonen har kvinner med epilepsi høyere forekomst av overvekt, røyker oftere, lavere utdanning, yngre ved første svangerskap, hyppigere stoffmisbruk, de er hyppigere aleneforeldre, hyppigere forekomst av psykisk sykdom, og hyppigere foruteksisterende komorbiditet f.eks. diabetes og hypertensjon. De fleste kvinner med epilepsi har et ukomplisert svangerskap og fødsel, og føder friske barn. Med en god oppfølging før, under og etter svangerskapet kan de fleste gjennomføre et svangerskap uten vesentlige problemer. Opptil 70 % kan regne med uendret anfallsfrekvens under svangerskapet og opptil 60 % er anfallsfrie. Risikoen for anfall er størst under fødsel og døgnet før/etter fødselen, til tross for at det er færre en 3 % som får anfall i denne perioden.
Bruk av antiepileptika under svangerskapet kan påvirke fosterutviklingen. Opptil halvparten av kvinner med epilepsi behandles med antiepileptika under svangerskapet. Over halvparten av svangerskap blant kvinner med epilepsi er ikke planlagt. Ved etablert svangerskap kan antiepileptisk behandling i liten grad endres for å forebygge fosterskader. Av den grunn er behandling ut fra et svangerskapsperspektiv viktig hos kvinner med epilepsi i fertil alder. Rådgivning og oppfølging for gravide kvinner med epilepsi bør foregå i nært samarbeid mellom nevrolog, obstetriker og fastlege og omfatter: prekonsepsjonell veiledning, oppfølging i svangerskapet, under fødsel og etter fødsel.
Prekonsepsjonell veiledning (GRADE lav/ moderat)
Risiko for fosterskade hos barn av kvinner med epilepsi kan reduseres ved tidlig veiledning og svangerskapsplanlegging (GRADE lav). Det anbefales at kvinner med epilepsi får prekonsepsjonell veiledning for bedre anfallskontroll og optimalisering av antiepileptisk behandling. Pregravid anfallsfrihet øker sannsynlighet for anfallsfrihet i løpet av svangerskapet og under fødsel. Medikamentjusteringer bør gjøres i god tid før planlagt svangerskap og av den grunn anbefales prekonsepsjonell veiledning hos nevrolog fra 6-12 måneder før ønsket graviditet.
- Optimal anfallskontroll der anfallsfrihet før svangerskap ansees viktig og bør tilstrebes. Lengre tid uten anfall reduserer risiko for anfall under svangerskapet (GRADE lav).
- Optimalisering av medikamentell behandling: Vurdere preparatvalg. Tilstrebe monoterapi og lavest mulig effektiv dose. Vurdere forsvarlighet for eventuell seponering av medikamenter (GRADE moderat/lav).
- Informasjon om folsyretilskudd. Vi anbefaler at alle fertile kvinner som bruker antiepileptika bør stå på fast folsyretilskudd 0,4 mg uavhengig av svangerskap, også i ammeperioden (1). Det er ikke nok litteratur til konkret dose anbefaling utover dette, men en del litteratur tyder på at kvinner på antiepilpetika trenger høyere dose enn 0,4 mg. Ved graviditetsønske foreslår vi 1-4 mg uavhengig av type antiepileptika fra avsluttet prevensjon (alternativt fra forventet siste menstruasjon) til og med første trimester. Deretter vanlig folsyre dose 0,4 mg gjennom svangerskapet. Lav folat status hos mor er assosiert med nevralrørsdefekter hos foster og folsyretilskudd i første trimester reduserer denne risikoen hos kvinner uten epilepsi (GRADE høy). Lav folatstatus hos kvinner med epilepsi er assosiert med malformasjoner. Det finnes dokumentasjon på at flere antiepileptika reduserer nivå av folat (GRADE moderat) men det er ikke sikkert dokumentert at folsyretilskudd hos kvinner som bruker antiepileptika motvirker misdannelser. Kvinner som bruker antiepileptika og har lav folatstatus er assosiert med autistiske trekk samt lavere IQ hos barn (GRADE lav/ moderat). Folsyretilskudd rett før svangerskapet og i første trimester kan motvirke denne effekten (2). Utfra tilgjengelig litteratur vurderes det sannsynlig at kvinner med epilepsi og bruk av antiepileptika har fordel av folsyretilskudd.
- Pasientopplæring med gjennomgang av: virkning av epilepsien/ antiepileptika på svangerskapet og virkningen av svangerskapet på epilepsien (se nede) (GRADE lav).
- Risiko for svangerskapsrelatert psykisk komorbiditet bør vurderes. Kvinner med epilepsi har omtrent dobling av risiko for depresjon, angst og psykisk sykdom generelt. Kvinner med tidligere alvorlig psykisk sykdom bør vurderes av psykiater. Vurdering av sosiale og arbeidsmessige situasjon.
- Optimalisering av annen komorbiditet (hypertensjon, diabetes, overvekt, røyking) (GRADE moderat/ lav).
- Kvinner med epilepsi kan ha redusert fertilitet, utredes etter vanlige retningslinjer.
- Vurdere arvelighet av epilepsi. Ved fokal epilepsi er risikoen liten (under 5 %) mens denne er noe høyere for idiopatiske generaliserte epilepsiformer (5-10 %). Genetisk veiledning kan være aktuelt i enkelte tilfeller.
- Hvis svangerskap ikke er ønsket bør man være klar over at enzyminduserende antiepileptika kan påvirke effekt av vanlige prevensjonsmidler, spesielt kombinasjonspreparater. Hormonspiral/ kobberspiral er førstevalg da det ikke er påvist effektreduksjon som følge av antiepileptika.
Virkning av epilepsi, antiepileptika og svangerskapet
Anfall i svangerskapet: Fysiologiske og psykososiale forandringer samt forandret farmakokinetikk kan påvirke anfallsfrekvens under svangerskapet. Over halvparten av kvinner med epilepsi (48-73 %) er anfallsfri i løpet av svangerskapet (3-5). Av de kvinner med epilepsi som har anfall i svangerskapet, opplever opp mot 70 % uendret anfallsfrekvens i svangerskapet mens ca. 15 % opplever økt hhv. redusert frekvens. Anfallsfrihet før svangerskapet er viktigste prediktor for å unngå anfall under svangerskapet. Generelt synes >35 % reduksjon i serum nivå av antiepileptika å medføre økt risiko for anfall (1).
Sammenlignet med resten av svangerskapet er det økt risiko for anfall i rundt tre dager peripartum. Til tross for dette er andelen kvinner med epilepsi som får anfall under denne perioden lav (3 %) og enda færre får generaliserte anfall (1-2 %) (4, 5). Status epileptikus under fødsel ser ikke ut å være økt. Anfallsfrihet før svangerskapet predikerer også lav risiko for anfall under fødsel.
Føtale påvirkninger grunnet mors epilepsi: Enkelte kasuistikker har vist føtale bradycardi episoder etter generaliserte anfall (6). Enkelttilfeller av fysisk skade på placenta eller fosterdød grunnet fall/skade som følge av epileptiske anfall hos mor har forekommet. Det er imidlertid få studier som har evaluert den umiddelbare effekten mors anfall kan ha på fosteret (7). Epileptiske anfall uten kramper (fokale anfall med bevart eller redusert bevissthet) regnes ikke å ha den samme risiko for fosterpåvirkning men i en kasuistikk fant man en kortvarig føtal bradykardi under et fokalt anfall med redusert bevissthet av 1 minutts varighet (3). Flere anfall i svangerskapet er funnet assosiert med lav fostervekst og også som en negativ prediktor for barnets verbale IQ (8, 9). De fleste studier finner ingen klar sammenheng mellom enkeltstående anfall og fosterskade eller -død, men mange GTK under graviditeten kan antageligvis påvirke fosterutvikling negativt (GRADE lav). Anfall alene øker ikke risikoen for malformasjoner hos foster. Fosterdød etter status epileptikus er rapportert.
Maternelle dødelighet: Internasjonale retrospektive gjennomganger har sett økt maternell mortalitet blant kvinner med epilepsi under og etter svangerskap (opptil 10 ganger økt risiko) (10, 11). De fleste tilfeller var assosiert med SUDEP (Sudden Unexpected Death in Epilepsy) og dårlig anfallskontroll. Tilsvarende norsk gjennomgang av maternelle dødsfall har ikke funnet dødsfall blant kvinner med epilepsi (12).
Svangerskapskomplikasjoner: Generelt har kvinner med epilepsi som bruker antiepileptika en liten, men signifikant økt risiko for komplikasjoner i svangerskap og fødsel sammenlignet med kvinner uten epilepsi (GRADE moderat) (13-15). Dette gjelder hypertensive komplikasjoner, blødning i svangerskapet, induksjon, keisersnitt, prematur fødsel, lav fødselsvekt og postpartum-blødning. Lav fødselsvekt (SGA) har vært rapportert særlig for barn eksponert for topiramat, valproat, karbamazepin og zonisamid (1, 16, 17). Det er også påvist økt forekomst av lav hodeomkrets men uten sikker klinisk betydning (valproat, karbamazepin, fenobarbital). Det er ikke sett økt risiko for maternelle svangerskapskomplikasjoner som følge av anfall i svangerskapet.
Foruteksisterende komorbiditet (diabetes, overvekt, røyking) øker risikoen for svangerskapskomplikasjoner betydelig hos kvinner med epilepsi og bør følges opp spesielt nøye (14, 18, 19).
Medfødte misdannelser og nevrologisk utvikling (20-22): Lamotrigine og levetiracetam er foretrukne antiepileptika i svangerskapet. I den generelle befolkningen er risikoen for fosterskader 2-4 %, mens den hos kvinner med epilepsi som bruker antiepileptika varierer fra 3 til 10 % avhengig av medikament og dose (GRADE moderat) (1, 23). I noen tilfeller er det snakk om mindre misdannelser, men også større skader forekommer, f.eks. hjerte/kar-misdannelser, spina bifida, leppe-kjeve-ganespalte, hypospadi og skjelett-misdannelser. Hjertemisdannelser er hyppigst. Valproat og karbamazepin er særlig assosiert med nevralrørsdefekter. Fertile kvinner bør ikke bruke valproat med mindre alle andre strategier er forsøkt (24) (GRADE høy). Vær obs på særskilte retningslinjer for kvinner som blir gravid med valproat (24).
Forekomsten av misdannelser er relatert til kombinasjonsterapi med valproat eller topiramat og til dose (21, 22). I det Internasjonale antiepileptika-registeret er det funnet lavest forekomst av misdannelser ved bruk av mindre enn 300 mg lamotrigin daglig og mindre enn 400 mg karbamazepin daglig, henholdsvis 2 % og 3 % (3, 25). Den høyeste forekomsten av misdannelser er funnet blant kvinner som har brukt mer enn 1500 mg valproat daglig, 23 %. Derimot er det ikke påvist forskjell i risiko for misdannelser hos barn født av kvinner som har brukt under 700 mg valproat daglig – sammenliknet med kvinner som har brukt over 400 mg karbamazepin eller over 300 mg lamotrigin.
Barn av kvinner som har brukt valproat under svangerskapet har gjennomsnittlig ca. 10 færre IQ poeng enn barn av kvinner uten epilepsi og barn av kvinner som bruker karbamazepin, fenytoin og lamotrigin (GRADE høy)(26-30). Dette er tilstrekkelig til å kunne påvirke utdannelse og arbeidsliv i signifikant grad. IQ reduksjon er særlig sett ved doser > 700 - 800 mg/døgn, men ingen «sikker dose» er funnet (GRADE høy). Polyterapi øker risikoen for dårligere kognisjon hos barnet, spesielt dersom valproat inngår i kombinasjonsbehandlingen (GRADE moderat). Økt forekomst av autisme-spekter-tilstander, ca. 5 - 15 %, er rapporter hos barn eksponert for valproat (GRADE høy).
Det er ikke vist flere misdannelser eller uheldig nevroutvikling hos barn av kvinner med epilepsi sammenlignet med andre barn dersom mor ikke bruker antiepileptika under svangerskapet (GRADE høy).
Oppfølging under svangerskapet
- Kvinner med epilepsi bør følge vanlige svangerskapskontroller hos fastlege/ jordmor.
- Henvisning til poliklinikk for gravide tidlig i svangerskapet for planlegging av individuell oppfølging. Anbefalt å utføre ultralyd i første trimester for å bekrefte svangerskap og fastsette termin (GRADE lav).
- Henvisning til nevrolog tidlig i svangerskapet. Justering av medikamenter da flere AED krever doseøkning i løpet av svangerskapet. Månedlige kontroller av AED serumnivå (GRADE lav). Kontrollere bruk av folsyretilskudd.
- Vi foreslår at man ikke bråseponerer antiepileptika etter påvist svangerskap (GRADE lav).
- Henvisning til vurdering for fostermedisinsk undersøkelse for kvinner som bruker annen AED enn lamotrigin og levetiracetam eller med polyfarmasi bruk. Fostermedisinsk undersøkelse for kvinner som bruker valproat eller polyfarmasi (ultralyd i uke 13-15) (GRADE moderat/lav).
- Rutine ultralyd i uke 17-19. For de fleste kvinner med epilepsi, både med og uten AED, vil denne ultralydundersøkelsen være nok for å avdekke evt. malformasjoner pga lav utgangsrisiko.
- Oppfølging i svangerskap ved poliklinikk for gravide for å vurdere fostertilvekst ca i uke24, 32 og 36 (GRADE lav).
- Ved kontrollene vil det være naturlig at man vurderer forestående fødsel og legger eventuelt en fødeplan. Fødsel bør skje på sted med nevrologisk kompetanse som er individuelt tilpasset etter anfallsfrekvens og alvorlighet.
- Anfall i svangerskap og fødsel kan behandles med 10 mg diazepam eller midazolam.
Fødsel
- De aller fleste kvinner med epilepsi kan føde vaginalt. Epilepsi i seg selv er ikke indikasjon for keisersnitt. Hyppige anfall mot slutten av svangerskapet eller økt risiko for tilbakefall hører med i vurderingen. Dette gjelder spesielt der anfall under fødsel kan kompromittere samarbeid og kommunikasjon.
- Man tilstreber spontan fødselsstart. Indikasjonene for induksjon av fødsel er som for andre gravide. Stress og søvnmangel mot slutten av svangerskapet kan være anfallsfremkallende, og det må tillegges vekt ved individuell vurdering av induksjon.
- Det er viktig at kvinnene får antiepileptika også under fødselen. Kvinnene oppfordres til å ta med legemidlene sine med til fødeavdelingen. På fødestuen bør man alltid ha diazepam/midazolam i beredskap, og kvinnene bør ha intravenøs tilgang.
- Redusere stressfaktorer under fødselen da dette kan redusere terskel for anfall (lite søvn, smerte, dehydrering, hypoglykemi, hyperventilasjon, lang trykketid). Svært langvarige fødselsforløp bør unngås.
- Vanlige former for obstetrisk smertelindring kan anvendes. Epidural anestesi kan minske anfallsrisikoen ved å redusere smerter og tilrettelegge for hvile. Forsiktighet ved bruk av petidin da det er rapportert redusere anfallsterskel.
- Oksytocin kan brukes etter vanlige retningslinjer.
- Fosteret skal overvåkes med CTG. STAN overvåkning ved risiko for generaliserte anfall, forøvrig brukes vanlige indikasjoner (GRADE lav).
- Dersom fødselen er langvarig og slitsom, bør vaginal instrumentell forløsning vurderes tidligere enn hos andre fødende for å begrense trykketiden.
- Det er lett økt risiko for postpartum-blødninger. Oksytocin (5-10 IE) gis intramuskulært (GRADE lav).
- Rutinemessig K-vitamin til nyfødt da enzyminduserende antiepileptika kan redusere nivå hos foster (GRADE lav).
Barselperioden
- Det er viktig at kvinnen fortsetter med antiepileptika med vanlig dosering men det bør foreligge plan for dosejustering/ nedtrapping. Det bør legges plan for videre nevrologisk oppfølging.
- Barnelegeundersøkelse etter vanlige retningslinjer, oppmerksomhet rettet mot misdannelser.
- Etter fødsel og hjemreise bør kvinnen (og pårørende) være observant på hvile og søvn for å unngå anfall. Det bør rette oppmerksomhet på barnets sikkerhet ved bæring, amming/mating, samt stell og bading av barnet. Barnet bør sikres for å unngå skade ved et eventuelt anfall. Individualiserte råd og tiltak avhengig av anfallstype. Aktuelle tiltak kan f.eks. være amming midt i dobbeltseng/ madrass på gulvet eller unngå bading alene.
- Kvinner med epilepsi har økt forekomst av postpartum depresjon og det er økt risiko for underbehandling av psykiske sykdommer generelt. Det foreslås at det ved rutinemessig postpartum kontroll hos fastlege rette oppmerksomhet for postpartum depresjon.
Amming
De fleste kvinner som bruker antiepileptika kan amme i henhold til gjeldende anbefalinger (GRADE lav/ moderat). Kvinnen skal tilbys rådgivning i forhold til amming ved bruk av antiepileptika, vanligvis i samråd med nevrolog og/eller gynekolog.
Abstinens/seponeringssymptomer: Kan forekomme hos nyfødte barn av kvinner med epilepsi post partum på grunn av det plutselige avbruddet i intrauterin tilførsel av legemiddel. Dette er for eksempel aktuelt ved visse antiepileptika som barbiturater og benzodiazepiner som klonazepam (2,4, 11,12). Morsmelken vil trolig inneholde for lave mengder antiepileptika til å behandle symptomene hos barnet. Slike barn kan være sugesvake eller ha problemer med å koordinere pusting og suging. Mor og barn vil ofte trenge ekstra hjelp i oppstart av ammingen.
Redusert nyre- og levermetabolisme: De tre første levemånedene har spedbarn umoden nyre- og leverfunksjon og dermed dårlig evne til å metabolisere enkelte legemidler. De fleste (80 %) av bivirkninger forekommer i denne perioden (13). Legemidler som lamotrigin som metaboliseres via glukoronidering vil kunne akkumuleres hos disse spedbarna. Risiko for akkumulering gjelder i ytterligere grad hos premature. Generelt kan syke barn ha lavere toleransegrense for legemiddleksponering via morsmelk.
Sedasjon: Nyfødte barn av kvinner under behandling med antiepileptika kan være sedert med nedsatt evne til å søke brystet og suge. Spesielt gjelder dette ved kombinasjon av flere typer antiepileptika. De bør derfor følges spesielt nøye i starten mht vekttap og atferd. Terskelen for å gi tillegg bør antagelig være lavere enn for andre nyfødte. I så fall gis om mulig morsmelk fra bank som tillegg. Mor kan ha behov for å pumpe seg dersom barnet stimulerer brystet dårlig.
Også paradoksale effekter som irritabilitet og uro kan også oppstå etter eksponering for visse sedative antiepileptika som klonazepam.
Oppfølging av barnet (GRADE moderat/veldig lav)
- Bivirkninger som er vanlige hos pediatriske pasienter kan også tenkes å oppstå hos spebarn som eksponeres for legemidlet via morsmelken (f.eks. utslett ved lamotrigin, leverpåvirkning ved valproat, feber ved zonisamid).
- Barnets plasmanivå av antiepileptika bør måles ved tegn til sedasjon eller manglende vektøkning uten annen årsak.
- Ammetidspunkt kan gjerne planlegges når det er lavest mulig nivå i melken, som hele tiden står i likevekt med mors blod, for eksempel rett før inntak av neste legemiddeldose.
- Delvis amming. Ved bruk av antiepileptika med høy overgang til morsmelk eller lang halveringstid kan ammingen eventuelt reduseres noe (3-5). For eksempel kan man i slike tilfeller strebe mot at tre fjerdedeler eller halvparten av melkeinntak kommer fra mor. Enkelte ganger ender man opp med nærmest symbolsk amming, der mor for eksempel ammer et par ganger per døgn. Barnet vil da få en del spesifikke antistoffer og næring.
Antiepileptika og amming (GRADE: moderat/ veldig lav)
Tradisjonelle antiepileptika som fenytoin, karbamazepin og valproat anses som vel forenlig med fullamming (1-6). Den kliniske erfaringen hos barn som ammes når mor bruker lamotrigin er god, med få observerte bivirkninger på tross av at overgang til morsmelk er høy (2,4,5, 16-18). Den vanligste bivirkningen hos diebarn er sedasjon. Data om antiepileptika som felbamat, klobazam, gabapentin, topiramat, okskarbazepin, levetiracetam, pregabalin og vigabatrin er sparsomme (1-6). Det foreligger ingen informasjon om overgang av brivaracetam, stiripentol, rufinamid, retigabin eller perampanel til morsmelk.
Data fra den norske mor-og-barn undersøkelsen (MoBa) tyder på at barn som ble ammet mens mor brukte antiepileptika i mindre grad fremviste avvikende utvikling ved 6 og 18 måneder enn de barna som ikke ble ammet eller med avbrutt amming før 6 måneder (33). I to andre studier fant man lik eller økt intelligenskvotient (IQ) og bedre språkutvikling ved 3 eller 6 års alder hos barn som hadde blitt ammet i minst 3 måneder når mor brukte antiepileptika (carbamazepin, lamotrigin,fenytoin) sammenlignet barn av mødre med epilepsi som ikke ble ammet (36,37).
Det vises til ”Retningslinjer for behandling av kvinner med epilepsi 2018” for detaljbeskrivelse av de ulike antiepileptiske medikamentene ved amming.
Multippel sklerose (MS) og svangerskap
Oppsummering av anbefalinger og forslag (evidensnivå III-IV )
Før svangerskap
- Vi foreslår å diskutere genetisk risiko, prevensjon og barneønske.
- Vurder sykdomsaktivitet og behov for medikamentell behandling.
- Vi anbefaler at kvinner med sannsynlig fremtidig barneønske bør fortrinnsvis behandles med medikamenter som gir langvarig effekt etter at preparatet er eliminert fra kroppen, eller som kan benyttes gjennom svangerskapet.
- Vi anbefaler å diskuter endring av medikamentell behandling: Seponering eller overgang til preparat med vedvarfende effekt
- Glatirameracetat, interferoner, natalizumab og dimetyl fumarat har ikke kjent teratogen effekt, og kan vurderes kontinuert inntil graviditet hos pasienter med betydelig sykdomsaktivitet før oppstart av behandlingen.
- Vi anbefaler å vurdere forlenget doseintervall (6-8 uker) dersom natalizumab kontinueres
Under svangerskap og fødsel
- Vi anbefaler at vanlige retningslinjer for svangerskapsomsorg følges
- Epidural anestesi kan brukes
Etter fødsel
- Vi anbefaler at ikke-ammende kvinner bør starte opp igjen med tidligere brukt MS-medisin etter 1 uke.
- Vi anbefaler å vurder fordeler ved amming mot behov for medikamentell behandling, særlig hos kvinner som har seponert natalizuamb eller fingolimod i forbindelse med graviditeten.
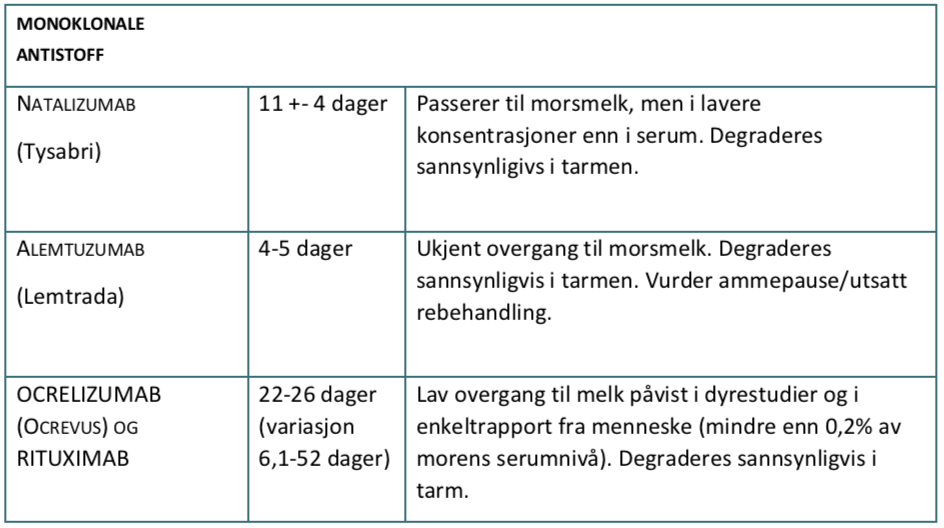
- Vi vurderer interferoner, glatirameracetat, natalizumab og rituximab som sannsynligvis trygt under ammeperioden.
- Ved særlige tilfeller foreslår vi at infusjon med immunoglobuliner kan brukes som sykdomsmodifiserende behandling.
- Vi anbefaler at MR-kontroll gjennomføres innen 6 måneder etter fødselen, eventuelt tidligere dersom pasienten ikke har gjenopptatt immunmodulerende behandling.
- Vi anbefaler å være oppmerksom på post-partum depresjon.
Introduksjon
I Norge lever det omkring 13000 personer med MS. Omkring 50% av alle MS-pasienter er kvinner som har blitt gravide etter MS-diagnosen, eller vil bli gravide etter diagnosen.
Moderne immunmodulerende medikamenter har betydelig effekt på MS-sykdommen, og mange kvinner med MS ønsker å få barn. Kvinner med MS har redusert risiko for attakker under graviditeten, særlig i tredje trimester. Det er imidlertid økt risiko de første tre måneder etter fødsel. Enkelte studier tyder på at fullamming reduserer attakkrisikoen, men dette er usikkert og effekten er mindre enn effekten av potente medikamenter. Svangerskapet ser ikke ut at ha virkning på total sykdomsprogresjon.
Det er faglig uenighet om bruk av immunmodulerende medikamenter ved graviditet og amming. Seponering av potent MS-behandling (særlig natalizumab og fingolimod) kan utløse alvorlige MS-attakker noen måneder senere. Enkelte preparater (teriflunomid og fingolimod) gir økt risiko for fosterskade, mens andre (interferoner, glatirameracetat, natalizumab og dimethylfumarat er sannsynligvis trygge under graviditet. Noen preparater (alemtuzumab, cladribin, ocrelizumab og rituximab) gir langvarig beskyttelse mot MS-attakk etter at medikamentet er eliminert fra kroppen, og gir kvinnen mulighet til trygt svangerskap og amming uten å eksponere barnet for medikamentet,
Prekonsepsjonell veiledning
Familieplanlegging bør diskuteres med behandlende nevrolog. Både genetisk risiko, prevensjon og barneønske bør diskuteres.
Vurder sykdomsaktivitet og behov for medikamentell behandling (vurder fremtidig potensiell teratogen effekt). Kvinner med sannsynlig fremtidig barneønske bør fortrinnsvis behandles med medikamenter som gir langvarig effekt etter at preparatet er eliminert fra kroppen (alemtuzumab, cladribin, rituximab og ocrelizumab). Alternativt kan man velge medikamenter som kan kontinueres gjennom svangerskapet (interferoner, glatirameracetat og natalizumab). Enkelte kvinner med lav sykdomsaktivitet og gunstig prognose kan vurdere å avstå fra immunmodulerende behandling dersom de planlegger graviditet.
Enkelte studier har vist økt sykdomsaktivitet ved assistert befrukning.
Oppfølging under svangerskap hos nevrolog
Ved planlagt eller etablert graviditet må nevrolog sette opp et individualisert oppfølgingsopplegg. Dersom dette innebærer avslutning av immunmodulerende behandling kan det være aktuelt å monitorere subklinisk sykdomsaktivitet med MR, særlig dersom ikke behandlingen gjenopptas raskt etter fødsel.
Oppfølging under svangerskap ved fødepoliklinikk/spesialist
Den generelle svangerskapskontroll foretas hos fastlege/jordmor der de alminnelige retningslinjene for svangerskapskontroll følges. I Norge er det påvist økt forekomst av SGA hos kvinner med MS (OR 1,45). Utover dette er det ikke påvist økt risiko for komplikasjoner i svangerskapet, spesielt er det ingen økt risiko for spontanabort eller dødfødsel.
Fødsel
MS gir liten men signifikant økning i risiko for fødselsinduksjon, keisersnitt og vaginal operative forløsninger. Epiduralbedøvelse kan brukes. Prospektive, ikke randomiserte studier viste ingen økt sykdomsaktivitet hos kvinner med MS som fikk epidural bedøvelse i forbindelse med fødsel. Retrospektive studier har ikke vist økt sykdomsaktivitet etter spinalbedøvelse.
Barselperioden
MS gir oftere noe lavere fødselsvekt hos det nyfødte barnet, men uten påvisbar betydning for videre utvikling. Utover dette er det ingen påviste innvirkning på barnet, spesielt er det ikke økt risiko for misdannelser, med unntak av kvinner som har brukt fingolimod og teriflunomid.
MR-kontroll bør gjennomføres innen 6 måneder etter fødselen, eventuelt tidligere hos kvinner som ikke har gjenopptatt immunmodulerende behandling. Pasienter med MS er særlig utsatt for depresjon, og både nevrolog og fastlege bør være ekstra oppmerksom på risiko for, og symptomer på depresjon etter fødselen.
MS-medikamenter og svangerskap
Generelt regnes injeksjonspreparatene glatirameracetat og interferoner å utgjøre liten fare i svangerskapet. For dimethylfumarat og natalizumab foreligger få data, men ingen sikker teratogen effekt er sett. Effekten av alemtuzumab, cladribin og rituximab vedvarer etter at preparatet er eliminert fra kroppen, og graviditet er sannsynligvis trygt etter eliminasjon. Obs utvikling av sekundær immunitet (hypo/hyperthyreose) ved alemtuzumab (TSH, FT4, TPO og TRAS bør kontrolleres månedlig hos kvinne som prøver å bli/er gravide). Fingolimod har teratogen effekt og skal ikke brukes i svangerskapet og bør unngås hos fertile kvinner som ikke bruker prevensjon. Teriflunomid er kontraindisert i svangerskap, og må vaskes ut med questran eller aktivt kull pga svært lang halveringstid. Mitoxantron er absolutt kontraindisert i svangerskapet, og bør ikke brukes hos fertile kvinner. Forlenget doseintervall (6-8 uker) kan vurderes for natalizumab til kvinner som er/forsøker å bli gravide.
Amming
Enkelte studier tyder på at amming kan redusere sykdomsaktivitet men dette kan være påvirket av kvinner med mildere sykdomsaktivitet velger å amme. Det er sannsynligvis trygt å amme under bruk av både interferoner, glatirameracetat, natalizumab og andre monoklonale antistoff. Forlenget doseintervall (6-8 uker) kan vurderes ved bruk av natalizumab i ammeperioden. Vurder å utsette rebehandling hos kvinner som behandles med cladribin, alemtuzumab eller rituximab, eventuelt kortvarig ammepause ved alemtuzumab. Dersom planlagt rebehandling utsettes på grunn av amming bør kvinnen tilbys MR-undersøkelse 2-3 måneder post partum for å avdekke subklinisk sykdomsaktivitet. Amming bør unngås ved bruk av småmolekylære medikamenter (dimetylfumarat og fingolimod). Teriflunomid, cladribin og mitoxantrone er kontraindisert ved amming. MS nevrolog, evt Nasjonal kompetansetjenester for amming kan konsulteres ved behov for råd.
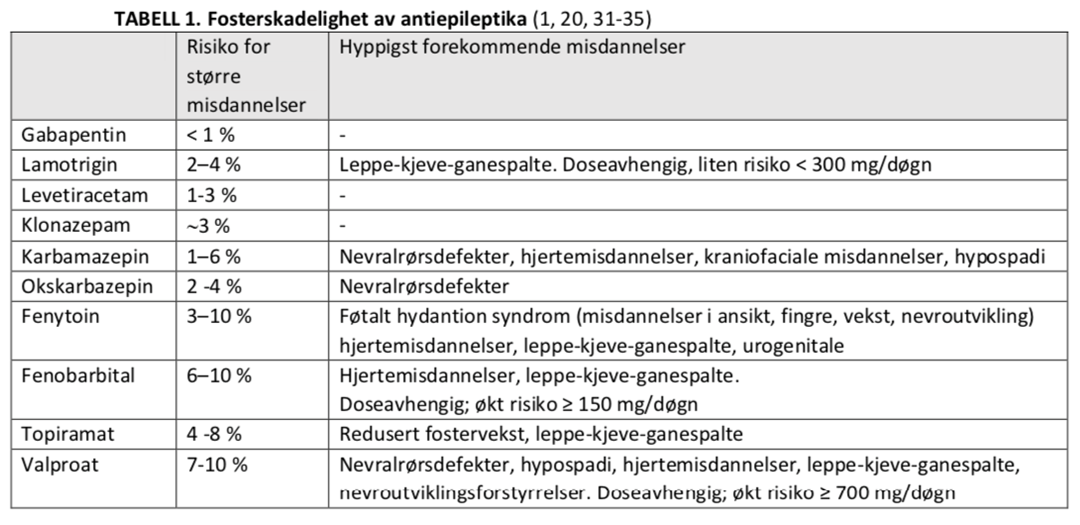
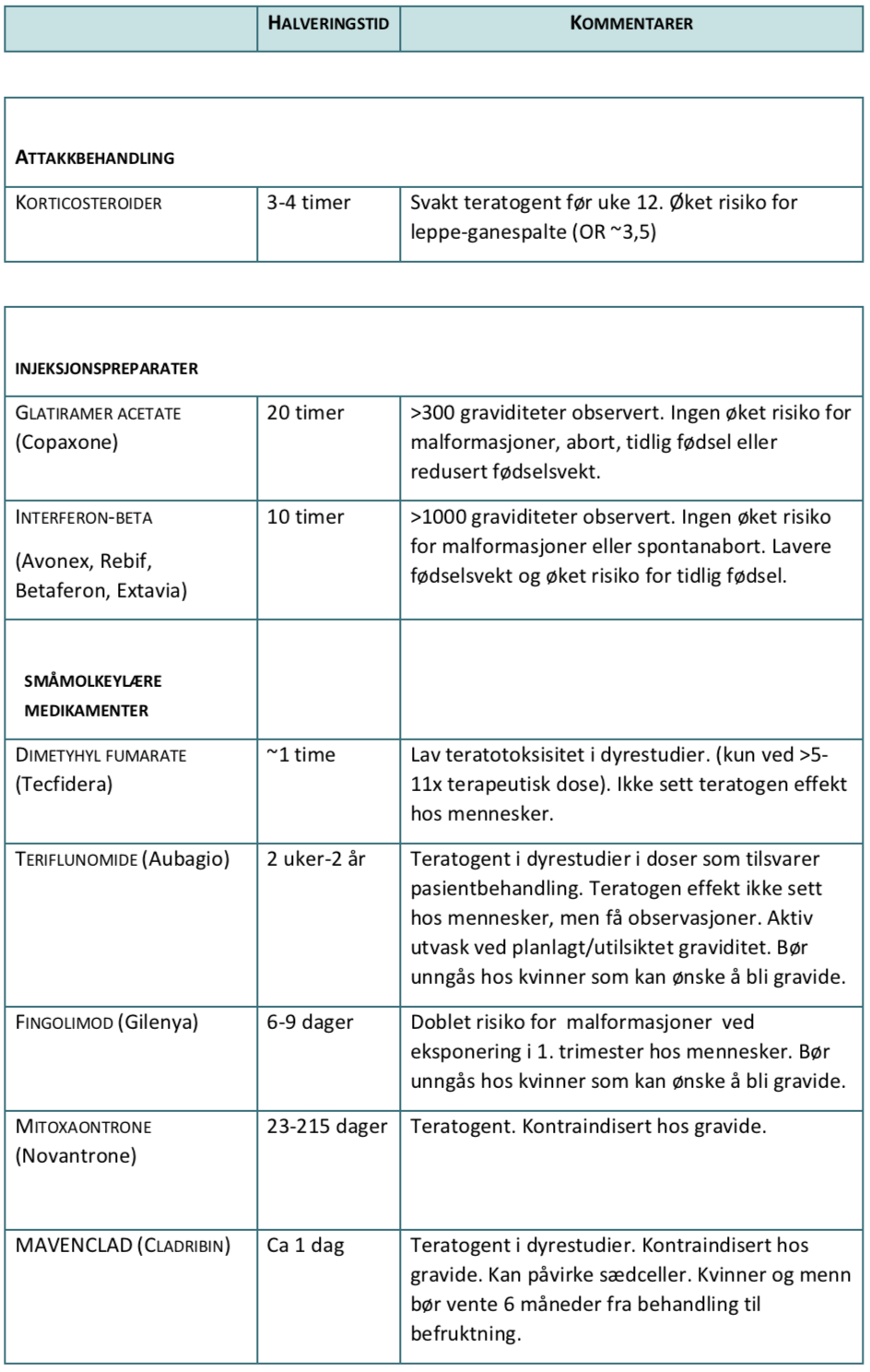
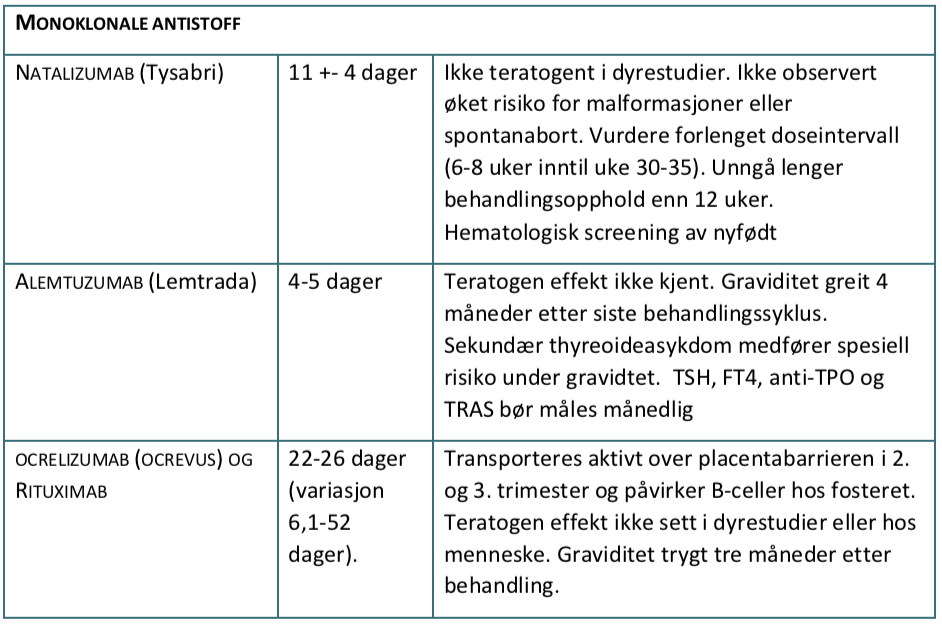
TABELL 2. MS- MEDISINER UNDER GRAVIDITET OG VURDERING AV RISIKO FOR FOSTERSKADE/MISDANNELSER
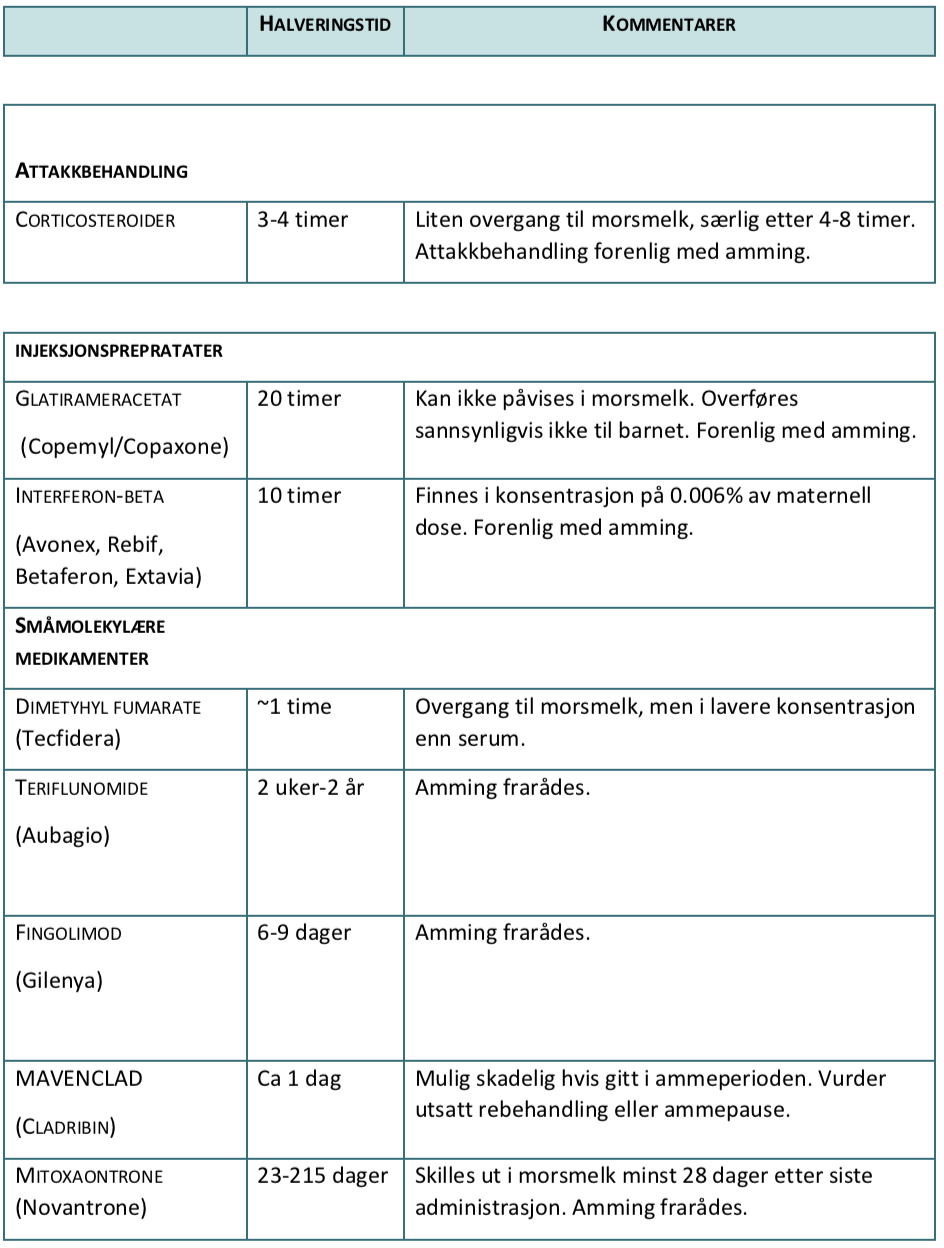
TABELL 3. MS-MEDISINER OG AMMING OG VURDERING AV FARE VED BRUK
Migrene og hodepine i svangerskapet
Oppsummering av anbefalinger og forslag (evidensnivå III)
Vi foreslår at kvinner med kronisk eller komplisert migrene tilbys prekonsepsjonell veiledning. (III)
Vi anbefaler at ikke-farmakologisk behandling (fysioterapi, biofeedback, avslappingsterapi osv.) er førstelinjebehandling ved migrene av mild til moderat alvorlighetsgrad. (III)
Vi anbefaler følgende med hensyn til farmakologisk behandling:
- akutte migreneanfall behandles med anfallskuperende legemidler i henhold til Tabell 1. (III)
- behandlende lege (nevrolog/fastlege) vurderer om faste migreneforebyggende legemidler kan seponeres før graviditet. Slik behandling bør kun gi dersom det ikke finnes andre alternativ, og fordelene med behandling oppveier risiko for fosterskade. (III). Legemidler som kan påvirke fosteret må unngås så fremt mulig (tabell 1) gravide kvinner med sterk akutt hodepine utredes umiddelbart for alvorlige svangerskapskomplikasjoner. (III)
Vi anbefaler at kvinner med kronisk eller komplisert migrene følges opp post partum med tanke på tilbakefall og komplikasjoner som kan oppstå i ammeperioden. (III)
Hodepine i svangerskap
Hodepine er vanlig blant kvinner i fertil alder. Migrene er den vanligste primære årsaken til hodepine under svangerskap. Ved hyperakutt, sterk eller progredierende hodepine er det nødvendig med umiddelbar utredning (36) (IIa - sterk anbefaling). Farlige årsaker til hodepine er mer sannsynlig i svangerskapet og barselsperioden enn ellers.
Bakenforliggende årsaker inkluderer (37):
- svangerskapsrelaterte hypertensive komplikasjoner (se eget kapittel)
- sinusvenetrombose (38)
- reversibelt cerebralt vasokonstriksjonssyndrom (RCVS)
- posteriort reversibelt encefalopatisyndrom (PRES)
- hjerneslag
- hyperemesis gravidarum
- lumbalpunksjon ved epidural- eller spinalanalgesi
- Idiopatisk intrakraniell hypertensjon
Faresignaler inkluderer nyoppstått eller endret hodepine, nyoppstått migreneaura, hyperakutt smertestart, progredierende hodepine, morgenhodepine eller hodepine i kombinasjon med nevrologiske utfall, epileptiske anfall, feber eller personlighetsendring (39, 40).
Svangerskapsdepresjon og vanskelig hjemmesituasjon er også relatert til høyere forekomst av hodepine (41). Pasienter med migrene med aura kan oppleve forverring av auraplagene i svangerskapet. Klinisk kan det være vanskelig å skille fra TIA eller hjerneslag. Grunnet økt bakgrunns risiko bør nevrologiske utfall i denne gruppen som oppstår for første gang eller forverres/endres bør derfor utredes.
Postpartum perioden medfører ofte riskfaktorer for hodepine (søvnmangel, tretthet, stress, hormonforandringer). Vanlige årsaker til primær postpartum hodepine er migrene, spennings hodepine og hodepine relatert til muskel/skjelett smerter. Spinal hodepine forekommer i under 5 % av tilfeller med hodepine postpartum.
Utredning:
Anamnese med henblikk på overnevnte, blodtrykk, puls, temperatur, undersøkelse av nakkestivhet, orienterende nevrologisk status, oftalmoskopi, og orienterende laboratorieprøver vil være avgjørende.
MR av hodet uten kontrast kan tas i svangerskapet. Ved mistanke om subaraknoidalblødning eller tegn til høyt intrakranielt trykk (redusert bevissthet, hodepine, oppkast, lysstiv forstørret pupille) må det tas cerebral CT og videre utredning som hos ikke-gravide pasienter.
Migrene
Introduksjon
Migrene forekommer som oftest i anfall med ensidig pulserende moderat – sterk hodepine. Noen har også bilaterale smerter. Ledsagende symptomerer kvalme, brekninger, lysskyhet og lydfølsomhet. Bevegelse øker oftest symptomene. En tredjedel av pasienter med migrene har ledsagende aura, dvs reversible neurologiske symptomer oftest synsforstyrrelser som varer i mindre enn 1 time.
Mer enn hver fjerde kvinne har migrene mellom 20-35 års alder. De fleste med migrene uten aura opplever forbedring i svangerskapet og forverring post partum er vanlig. Kvinner med migrene har økt forekomst av hypertensive komplikasjoner i svangerskapet (42). Det er også påvist liten men signifikant økt forekomst av spontanaborter, preterm fødsel og keisersnitt forløsning. For et mindretall kvinner med migrene, er svangerskapet en stor belastning grunnet betydelige smerteplager og bekymring for fosterskadelige effekter fra anfallsmedikasjon. Hele 6 % prosent av kvinner med migrene unngår å få barn eller får færre barn enn de ønsker seg grunnet plagene (43). Det er derfor viktig å sørge for god og trygg smertelindring for denne gruppen.
Behandlingsprinsipper
For majoriteten av kvinner med migreneplager, vil ikke-farmakologisk forebyggende strategier være den beste løsningen (39). Dette kan inkludere endret eller redusert arbeidsbelastning, avspenning, nok søvn, god hydrering, jevnlig matinntak og fysikalsk behandling.
Før graviditeten, bør forebyggende legemiddelbehandling trappes ned. Unntaket er ved alvorlige migreneplager der tidligere seponeringsforsøk har medført forverring. En løsning kan være å fortsette behandlingen ut første trimester før prøveseponering (37). Migrene uten aura kan nemlig bli noe verre i starten av svangerskapet, for så å bedre seg betraktelig i andre og tredje trimester (39).
Farmakologisk anfallsbehandling - (IIa) – moderat anbefaling
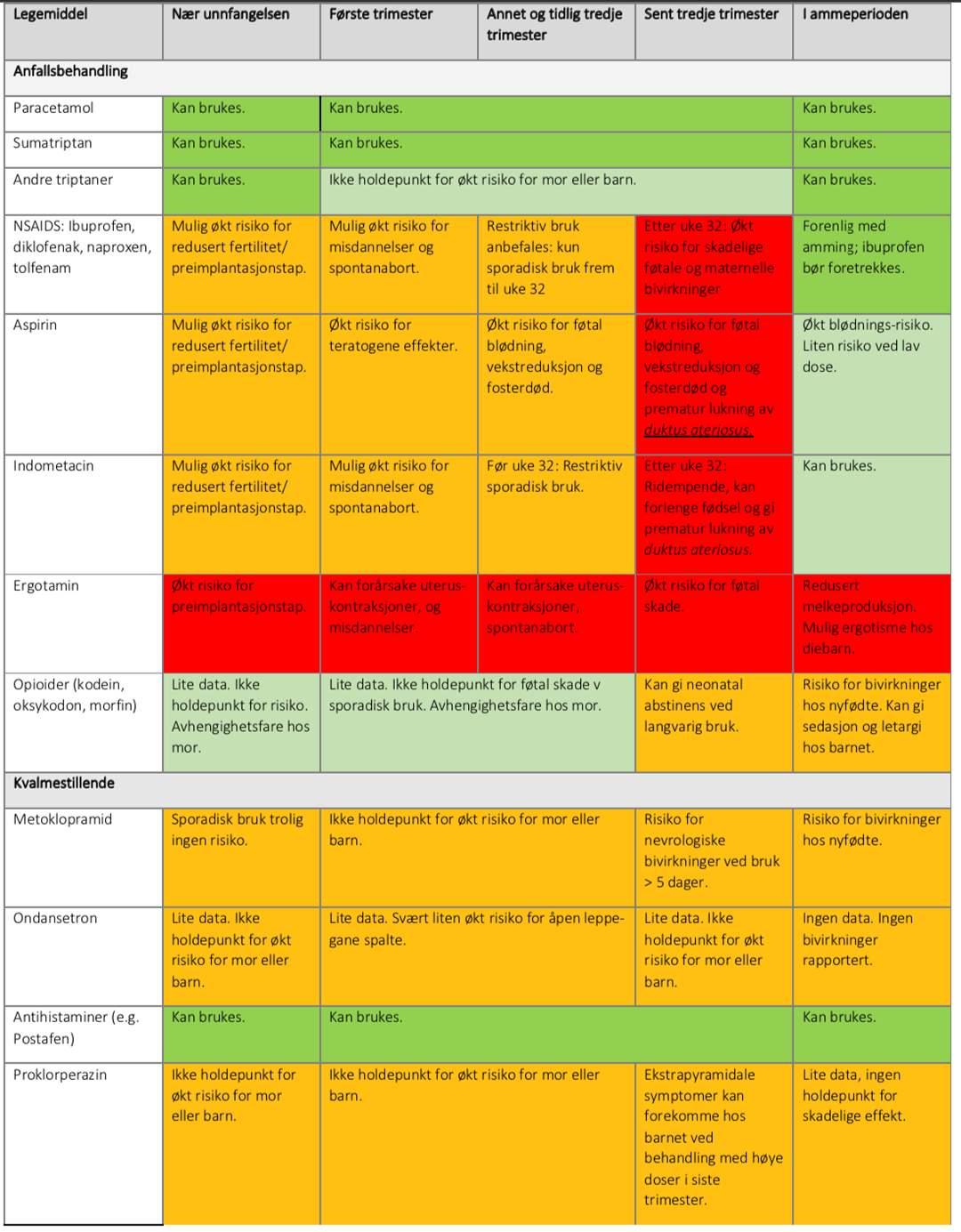
Legemiddelbehandling kan være nødvendig. Dersom akutt og forebyggende behandling gis, bør en ta hensyn til hvilken del av svangerskapet kvinnene befinner seg i (tabell 1). Tabell 1 gir en oversikt over sikkerhet av legemidler ved migrene i svangerskap og ammeperiode.
Anfallskupperende midler
Paracetamol og triptaner er førstevalg som anfallsbehandling i graviditeten. Ved kvalme og oppkast anbefales stikkpiller (paracetamol, sumatriptan) eller nesespray (sumatriptan, zolmitriptan).
Kvalmestillende ved anfallsbehandling - (IIa) – moderat anbefaling
Metoklopramid er førstvalg som kvalmestillende ved migreneanfall, men bivirkninger hos barnet er sett ved bruk sent i graviditeten (39). Statens legemiddelverk (SLV) anbefaler at metoklopramid brukes i høyst 5 dager sammenhengende pga. risiko for ekstrapyramidale bivirkninger (som ufrivillige bevegelser) (44).
Ondansetron er forbeholdt de tilfellene der behandling med andre kvalmestillende ikke har gitt god nok effekt. Grunnet en liten økt fare for misdannelser bør preparatet ikke gis i første trimester (45).
Farmakologisk migreneforebyggende behandling
For å unngå potensielt fosterskadelige effekter ved uplanlagte graviditeter, bør forebyggende behandling så langt som mulig gjøres ut fra et svangerskapsperspektiv. Dersom en vurderer å starte forebyggende under graviditeten må en ta i betraktning at de fleste forebyggende ikke vil ha effekt før etter flere uker. Responsraten er også lav.
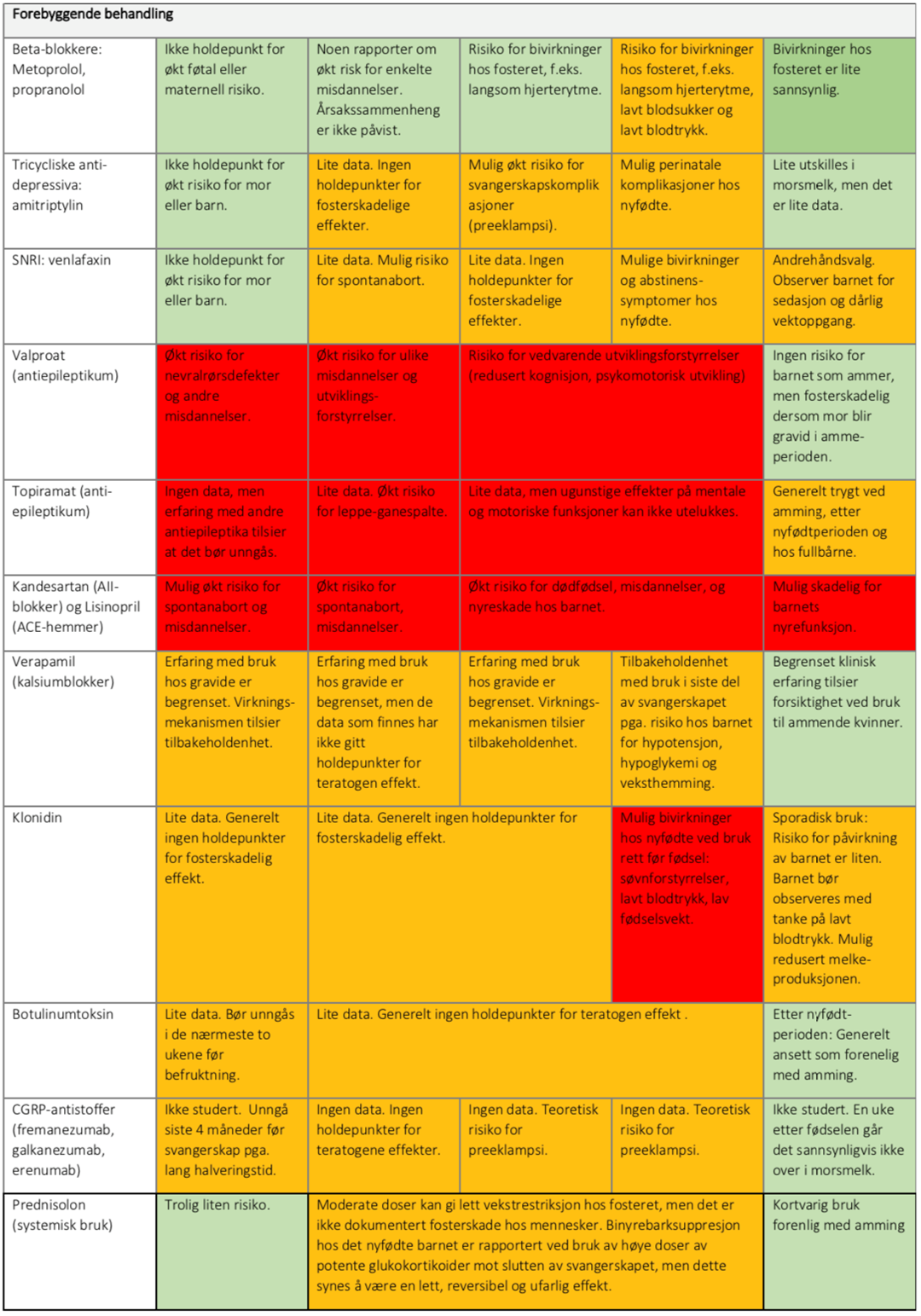
Propranolol er førstevalg i svangerskapet (39). Studier har heller ikke vist sikre teratogene effekter av amitriptylin, botuliniumtoxin og andre betablokkere som forebyggende. Betablokkere bør ikke brukes på slutten av svangerskapet. Fertile kvinner bør ikke bruke valproat med mindre alle andre strategier er forsøkt (24). Fertile på kandesartan og topiramat bør bruke sikker prevensjon, og informeres grundig om potensiell fosterskade.
Annen behandling
Perifer oksipital nerveblokade
Nervus occipialis major blokkade («GON blokk») med infiltrasjon av lokalanestesi (tabell 1) kan brukes i svangerskapet mot migrene, klasehodepine, cervikogen hodepine og occipitalis nevralgi. Være nøye med å unngå intravasal injeksjon. Injeksjon av steroider (betametason) er i liten grad studert og bør kun brukes der førstevalgsbehandling ikke har effekt.
Supraorbital nervestimmulator: Sikkerhet av supraorbital nervestimulator er ikke studert og er formelt ikke godkjent for bruk i svangerskapet, men antas å være trygt.
Post partum perioden
Hodepine er vanlig etter fødsel (36). Mer en halvparten av kvinner med migrene opplever tilbakefall av migreneplagene i løpet av den første måneden postpartum (46). Til tross for at migrene, spenningshodepine og hodepine relatert til muskel/skjelett smerter er vanlig i postpartum perioden, må hodepine etter fødsel likevel vurderes nøye med tanke på alvorlige bakenforliggende årsaker. Risikoen for både preeklampsi, sinusvenetrombose, RCVS, PRES og spinal hodepine er økt etter fødsel (36). For de fleste, forverrer amming ikke migreneplagene. De fleste anfallsmedisiner og forebyggende medikament er forenelig med amming (tabell 1).
Pasientinformasjon
Det anbefales at du tar kontakt med fastlegen eller migrenespesialisten din på et så tidlig tidspunkt som mulig. Dersom det er mulig bør du ha en samtale allerede før du blir gravid. Hvis du bruker medisiner skal du fortsette med dem til du har snakket med legen din. Da kan det hende at de endrer medisinene dine eller starter deg på nye.
Enkelte kvinner med migrene opplever en forverring av migrenen etter fødsel. Kvinner som bruker migrenemedisiner kan i de fleste tilfeller amme.
TABELL 4. SIKKERHET AV LEGEMIDLER SOM BRUKES VED MIGRENE OG KLASEHODEPINE
Mørk grønn: Kan brukes, godt evidensgrunnlag.
Lys grønn: Legemidler som trolig kan brukes, men kunnskapsgrunnlaget er mindre.
Gul: Mulig økt risiko, effekter kan ikke utelukkes. Hos enkelte pasienter vil fordelen med behandling likevel oppveie risikoen for bivirkninger hos mor og barn.
Rød: Kontraindiserte legemidler. Risikoen for fosterskade er tilstede.

Tabellen er tilrettelagt etter Amundsen, S., et al., Pharmacological treatment of migraine during pregnancy and breastfeeding. Nat Rev Neurol, 2015. 11(4): p. 209-19. Rådene om kandesartan/lisinopril, klonidin og botulinumtoksin er lagt til senere, etter litteratursøk og konsultasjoner med fagmiljøet. Laveste effektive dose tilrådes for alle legemidlene.
Referanser
1. Tomson T, Battino D, Bromley R, Kochen S, Meador K, Pennell P, et al. Management of epilepsy in pregnancy: a report from the International League Against Epilepsy Task Force on Women and Pregnancy. Epileptic disorders : international epilepsy journal with videotape. 2019.
2. Bjork M, Riedel B, Spigset O, Veiby G, Kolstad E, Daltveit AK, et al. Association of Folic Acid Supplementation During Pregnancy With the Risk of Autistic Traits in Children Exposed to Antiepileptic Drugs In Utero. JAMA neurology. 2018;75(2):160-8.
3. Battino D, Tomson T, Bonizzoni E, Craig J, Lindhout D, Sabers A, et al. Seizure control and treatment changes in pregnancy: observations from the EURAP epilepsy pregnancy registry. Epilepsia. 2013;54(9):1621-7.
4. Thomas SV, Syam U, Devi JS. Predictors of seizures during pregnancy in women with epilepsy. Epilepsia. 2012;53(5):e85-8.
5. Vajda FJE, O'Brien TJ, Graham JE, Hitchcock AA, Lander CM, Eadie MJ. Predicting epileptic seizure control during pregnancy. Epilepsy & behavior : E&B. 2018;78:91-5.
6. Teramo K, Hiilesmaa V, Bardy A, Saarikoski S. Fetal heart rate during a maternal grand mal epileptic seizure. J Perinat Med. 1979;7(1):3-6.
7. Sveberg L, Svalheim S, Tauboll E. The impact of seizures on pregnancy and delivery. Seizure : the journal of the British Epilepsy Association. 2015;28:35-8.
8. Chen YH, Chiou HY, Lin HC, Lin HL. Affect of seizures during gestation on pregnancy outcomes in women with epilepsy. Archives of neurology. 2009;66(8):979-84.
9. Vinten J, Adab N, Kini U, Gorry J, Gregg J, Baker GA, et al. Neuropsychological effects of exposure to anticonvulsant medication in utero. Neurology. 2005;64(6):949-54.
10. MacDonald SC, Bateman BT, McElrath TF, Hernandez-Diaz S. Mortality and Morbidity During Delivery Hospitalization Among Pregnant Women With Epilepsy in the United States. JAMA neurology. 2015;72(9):981-8.
11. Cantwell R, Clutton-Brock T, Cooper G, Dawson A, Drife J, Garrod D, et al. Saving Mothers' Lives: Reviewing maternal deaths to make motherhood safer: 2006-2008. The Eighth Report of the Confidential Enquiries into Maternal Deaths in the United Kingdom. BJOG : an international journal of obstetrics and gynaecology. 2011;118 Suppl 1:1-203.
12. Vangen S, Ellingsen L, Andersgaard AB, Jacobsen AF, Lorentzen B, Nyflot LT, et al. Maternal deaths in Norway 2005-2009. Tidsskrift for den Norske laegeforening : tidsskrift for praktisk medicin, ny raekke. 2014;134(8):836-9.
13. Viale L, Allotey J, Cheong-See F, Arroyo-Manzano D, McCorry D, Bagary M, et al. Epilepsy in pregnancy and reproductive outcomes: a systematic review and meta-analysis. Lancet. 2015.
14. Danielsson KC, Gilhus NE, Borthen I, Lie RT, Morken NH. Maternal complications in pregnancy and childbirth for women with epilepsy: Time trends in a nationwide cohort. PloS one. 2019;14(11):e0225334.
15. Borthen I, Eide MG, Daltveit AK, Gilhus NE. Delivery outcome of women with epilepsy: a population-based cohort study. BJOG : an international journal of obstetrics and gynaecology. 2010;117(12):1537-43.
16. Hernandez-Diaz S, Mittendorf R, Smith CR, Hauser WA, Yerby M, Holmes LB, et al. Association between topiramate and zonisamide use during pregnancy and low birth weight. Obstet Gynecol. 2014;123(1):21-8.
17. Kilic D, Pedersen H, Kjaersgaard MI, Parner ET, Vestergaard M, Sorensen MJ, et al. Birth outcomes after prenatal exposure to antiepileptic drugs--a population-based study. Epilepsia. 2014;55(11):1714-21.
18. Kolstad E, Veiby G, Gilhus NE, Bjork M. Overweight in epilepsy as a risk factor for pregnancy and delivery complications. Epilepsia. 2016;57(11):1849-57.
19. Margulis AV, Hernandez-Diaz S, McElrath T, Rothman KJ, Plana E, Almqvist C, et al. Relation of in-utero exposure to antiepileptic drugs to pregnancy duration and size at birth. PloS one. 2019;14(8):e0214180.
20. Weston J, Bromley R, Jackson CF, Adab N, Clayton-Smith J, Greenhalgh J, et al. Monotherapy treatment of epilepsy in pregnancy: congenital malformation outcomes in the child. The Cochrane database of systematic reviews. 2016;11:CD010224.
21. Vajda FJ, O'Brien TJ, Lander CM, Graham J, Eadie MJ. Antiepileptic drug combinations not involving valproate and the risk of fetal malformations. Epilepsia. 2016;57(7):1048-52.
22. Tomson T, Battino D, Bonizzoni E, Craig J, Lindhout D, Perucca E, et al. Dose-dependent teratogenicity of valproate in mono- and polytherapy: an observational study. Neurology. 2015;85(10):866-72.
23. Tomson T, Battino D, Perucca E. Teratogenicity of antiepileptic drugs. Current opinion in neurology. 2019;32(2):246-52.
24. Felleskatalogen. Informasjon om risiko for kvinnelige pasienter og gravide kvinner ved bruk av valproat (Orfiril, Orfiril long, Orifiril retard) Felleskatalogen.no: Statens Legemiddelverk; 2018 [Available from: https://www.felleskatalogen.no/medisin/dokument/valproat-veiledning-helsepersonell.
25. Seizure control and treatment in pregnancy: observations from the EURAP epilepsy pregnancy registry. Neurology. 2006;66(3):354-60.
26. Bromley R, Weston J, Adab N, Greenhalgh J, Sanniti A, McKay AJ, et al. Treatment for epilepsy in pregnancy: neurodevelopmental outcomes in the child. The Cochrane database of systematic reviews. 2014(10):CD010236.
27. Bromley R. The treatment of epilepsy in pregnancy: The neurodevelopmental risks associated with exposure to antiepileptic drugs. Reproductive toxicology. 2016;64:203-10.
28. Christensen J, Gronborg TK, Sorensen MJ, Schendel D, Parner ET, Pedersen LH, et al. Prenatal valproate exposure and risk of autism spectrum disorders and childhood autism. Jama. 2013;309(16):1696-703.
29. Shallcross R, Bromley RL, Irwin B, Bonnett LJ, Morrow J, Baker GA, et al. Child development following in utero exposure: levetiracetam vs sodium valproate. Neurology. 2011;76(4):383-9.
30. Shallcross R, Bromley RL, Cheyne CP, Garcia-Finana M, Irwin B, Morrow J, et al. In utero exposure to levetiracetam vs valproate: development and language at 3 years of age. Neurology. 2014;82(3):213-21.
31. Hernandez-Diaz S, Smith CR, Shen A, Mittendorf R, Hauser WA, Yerby M, et al. Comparative safety of antiepileptic drugs during pregnancy. Neurology. 2012;78(21):1692-9.
32. Tomson T, Battino D. Teratogenic effects of antiepileptic drugs. Lancet neurology. 2012;11(9):803-13.
33. Schaefer C, Peters PWJ, Miller RK. Drugs during pregnancy and lactation : treatment options and risk assessment. 3nd ed. ed. Amsterdam ; London: Elsevier; 2014.
34. Dolk H, Jentink J, Loane M, Morris J, de Jong-van den Berg LT. Does lamotrigine use in pregnancy increase orofacial cleft risk relative to other malformations? Neurology. 2008;71(10):714-22.
35. Brodie MJ. Tolerability and Safety of Commonly Used Antiepileptic Drugs in Adolescents and Adults: A Clinician's Overview. CNS drugs. 2017;31(2):135-47.
36. Headache in pregnant and postpartum women [Internet]. 2019 [cited 20.12.19]. Available from: https://www.uptodate.com/contents/headache-in-pregnant-and-postpartum-women?search=Headache%20in%20pregnant%20and%20postpartum%20women&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1
37. Friedman DI, Masror S, Hutchinson S. Headache: Migraine, Pseudotumor cerebri Syndrome, and Postnatal headache. 1st ed. Madison Avenue, New York: Oxford University Press; 2018 May 2018. 398 p.
38. Cerebral venous thrombosis: Etiology, clinical features, and diagnosis [Internet]. 2019 [cited 20.12.19]. Available from: https://www.uptodate.com/contents/cerebral-venous-thrombosis-etiology-clinical-features-and-diagnosis.
39. Burch R. Epidemiology and Treatment of Menstrual Migraine and Migraine During Pregnancy and Lactation: A Narrative Review. Headache. 2019.
40. Matre C, Stovner LJ, Ljøstad U, Mygland Å. NevroNEL. Sekundære hodepineformer [Webpage]. Norsk Nevrologisk Forening.; 2018 [updated 26.06.201; cited 2019 20.12.2019]. Available from: https://nevrologi.legehandboka.no/handboken/sykdommer/hodepine/sekundare-hodepiner/sekundare-hodepineformer/.
41. Bjørk MB, Eberhard-Gran M. Perinatal depression in Neurologic Disease and Disability. In: Thornburg L, Bushnell C, Ciafaloni E, editors. Neurological Diseases and Pregnancy: A Coordinated Care Model for best Management. 1st ed. Oxoford: Oxford University Press; 2018.
42. Skajaa N, Szepligeti SK, Xue F, Sorensen HT, Ehrenstein V, Eisele O, et al. Pregnancy, Birth, Neonatal, and Postnatal Neurological Outcomes After Pregnancy With Migraine. Headache. 2019;59(6):869-79.
43. Steiner TJ, Stovner LJ, Katsarava Z, Lainez JM, Lampl C, Lanteri-Minet M, et al. The impact of headache in Europe: principal results of the Eurolight project. The journal of headache and pain. 2014;15:31.
44. Legemiddelverk. S. Nye anbefalinger ved bruk av metoklopramid (Afipran) 2013 [Available from: https://legemiddelverket.no/nyheter/nye-anbefalinger-ved-bruk-av-metoklopramid-afipran.
45. (PRAC). PRAC. PRAC recommendations on signals Adopted at the 8-11 July 2019 PRAC meeting [Webreport]. 2019 [updated 05.08.19; cited 2019 20.12.2019]. Available from: https://www.ema.europa.eu/en/documents/prac-recommendation/prac-recommendations-signals-adopted-8-11-july-2019-prac-meeting_en.pdf.
46. Sances G, Granella F, Nappi RE, Fignon A, Ghiotto N, Polatti F, et al. Course of migraine during pregnancy and postpartum: a prospective study. Cephalalgia. 2003;23(3):197-205.